Дефект межпредсердной перегородки
Дефекты межпредсердной перегородки бывают единичные и множественные.
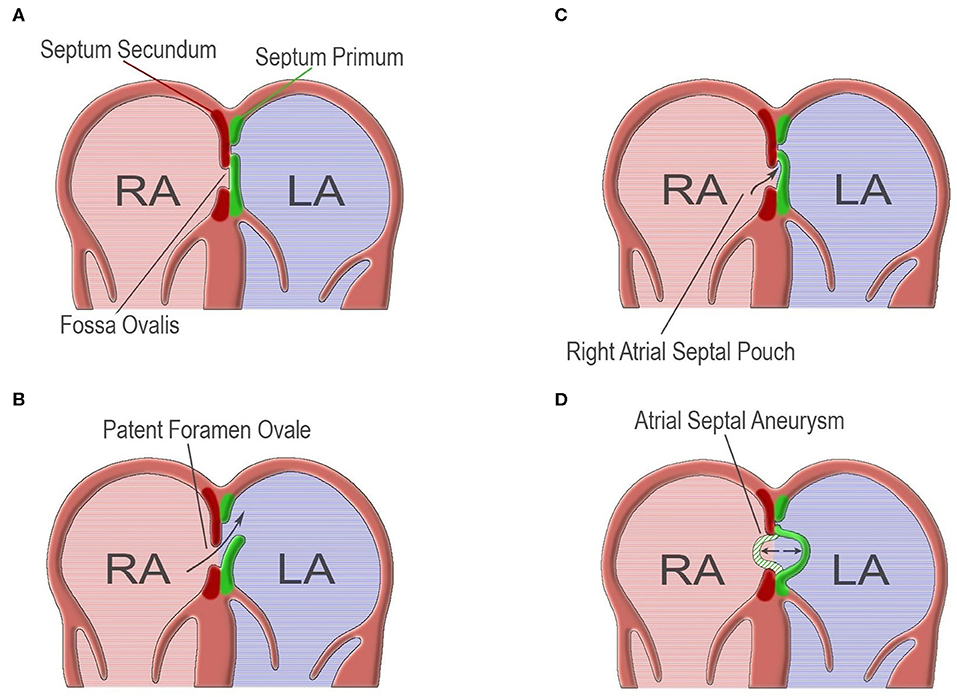
Открытое овальное окно — стойкое сообщение предсердий после внутриутробного периода.
ДМПП первичной перегородки наиболее распространенный.
ДМПП sinus venosus (верхний и нижний) поражает вторичную перегородку вблизи ВПВ или коронарного синуса (нечасто).
Часто сопровождаются частичным аномальным легочным венозным возвратом.
Общее предсердие – отсутствие первичной, вторичной и атриовентрикулярной перегородок.
Непокрытый коронарный синус — дефект стенки предсердия, разделяющей ЛП и коронарный синус.
Эти дефекты могут быть тесно связаны с наличием левой ВПВ, что известно как «синдром Рагиба».
Верхняя полая вена впадает в верхнюю часть левого предсердия, часто сообщаясь с коронарным синусом.

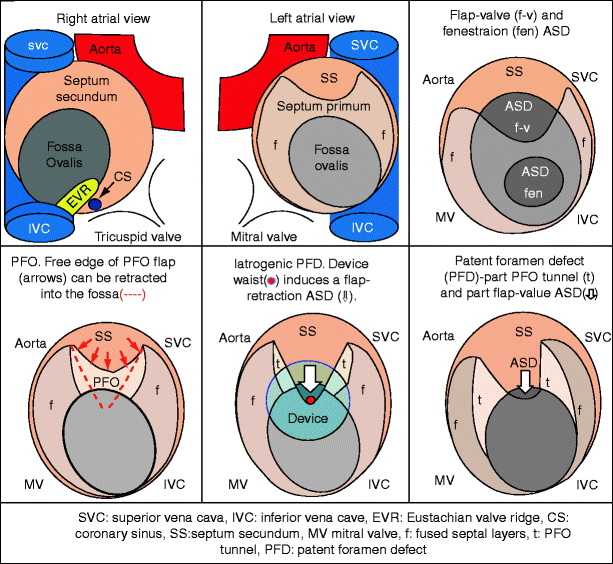
Межпредсердная перегородка состоит из двух слоев, содержащих потенциальный откидной клапан.
Первичная перегородка простирается от каудальной до краниальной части предсердий, со стороны ЛП.
Вторичная перегородка — выпячивание крыши предсердия со стороны ПП в форме полумесяца, отверстие внутри полумесяца — овальная ямка.
Овальная ямка обычно закрывается (неповрежденной) первичной перегородкой.
Вторичный ДМПП образуется дефектом или фенестрацией в первичной перегородке.
Описан вторичный ДМПП лоскутного типа, при дефиците первичной перегородки не достигает вторичной перегородки.
Открытое овальное окно из-за неспособности первичной и вторичной перегородкой слиться после рождения, у 25% населения.
Вторичный ДМПП размер между первичной и вторичной перегородкой, изменяется в зависимости от нагрузки на сердце.
ДМПП, а не ООО, присутствует, когда дефект присутствует на протяжении всего сердечного цикла.
Последствия сброса крови слева направо через ДМПП — объемная перегрузка правых камер сердца.
В долгосрочной перспективе правосторонняя сердечная недостаточность и аритмии.
Межпредсердная перегородка образована двумя мембранами, отрастающими от стенок предсердия (septum primum и septum secundum).
Между мембранами остается овальное отверстие (foramen ovale), которое служит право-левому шунту плода.
Овальное окно закрывается в течение первого года жизни за счет слияния двух оболочек.
Нарушение этого процесса приводит к межпредсердному щелевидному каналу, открытому овальному отверстию.
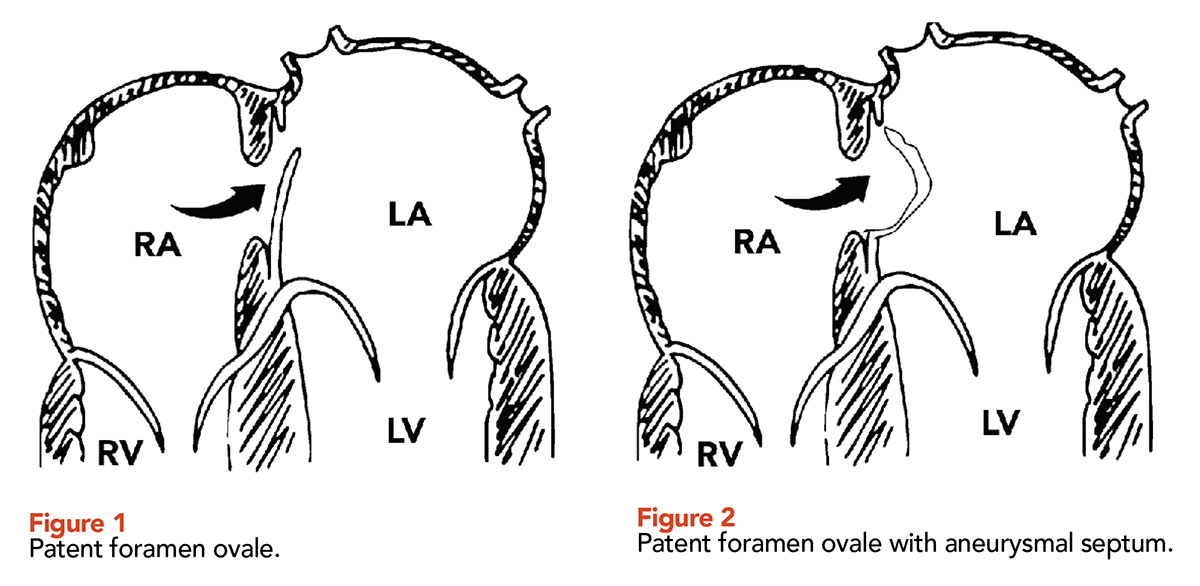
Открытое овальное окно (ОЗО) представляет собой межпредсердное сообщение, расположенное в пределах овальной ямки и связанное с лоскутным движением первичной перегородки, допускающим право-левое шунтирование (рис. 1). Внутриутробно овальное окно обеспечивает шунтирование крови справа налево вдали от легочной циркуляции с высоким сопротивлением. Когда нормальный легочный кровоток устанавливается после рождения, давление в левом предсердии увеличивается, что позволяет функционально закрыть овальное окно. За этим следует прогрессирующее анатомическое закрытие, обычно к возрасту 1 года. Персистенция ООО присутствует у 25% населения в целом1 с небольшим снижением заболеваемости с каждым десятилетием жизни2. Целых 5% взрослого населения имеют ООО, способное позволить большой право-левый шунт и чуть более 1% имеют PFO больше 1 см в диаметре. В нормальных условиях это не имеет большого значения, поскольку давление в левом предсердии выше, чем в правом, а PFO большую часть времени функционально закрыто. Однако при натуживании, кашле, чихании, подъеме тяжестей, а у некоторых больных и при нормальном дыхании открытое окно может открываться. Мы используем прием Вальсальвы и принюхиваемся, чтобы проверить это прерывистое открытие. Во время пробы Вальсальвы венозный возврат к сердцу заметно снижается, что приводит к уменьшению легочного кровотока и наполнения левого предсердия. После выпуска вальсальвы системный венозный возврат немедленно увеличивается, а давление в правом предсердии кратковременно превышает давление в левом предсердии. Низкое давление в левом предсердии «всасывает» PFO в открытое состояние, создавая потенциал для сброса крови справа налево. Это открывает мозговое кровообращение для системного венозного кровообращения, и это вовлечено в патогенез клинических состояний, таких как инсульт, декомпрессионная болезнь и мигрень.

Наличие ООО, особенно при аневризме межпредсердной перегородки, связано с криптогенным инсультом.
У детей явно предпочтительнее трансторакальная эхокардиография, поскольку она обычно дает хорошие трансторакальные эхо-изображения, а также потому, что невозможно достичь высокого качества устойчивого Вальсальваса, необходимого для снижения давления в левом предсердии. Описана процедура пузырьково-контрастной эхокардиографии, строгое соблюдение протокола необходимо для точной оценки. Чувствительность увеличивается с увеличением количества инъекций у взрослых.26 Трудности могут возникнуть у маленьких детей, которые не могут сотрудничать; однако могут быть полезны альтернативные подходы, такие как надувание воздушного шара. Протокол для оценки сброса крови справа налево через PFO с помощью пузырьково-контрастной эхокардиографии требует наличия опытного эхокардиографа и ассистента. Внутривенную канюляцию обычно проводят в верхней конечности. Процедура Вальсальвы с освобождением объясняется как субъекту, так и родителям. Испытуемому предлагается глубоко вдохнуть и выдохнуть через нос. Одновременно либо субъект, либо родитель блокируют носовые ходы извне с освобождением по указанию эхокардиографа. Выполняется исходная трансторакальная эхокардиограмма. 5 мл физиологического раствора набирают в 10-мл шприц с люэровским замком и присоединяют к трехходовому крану, а еще один 10-мл шприц с люэровским замком присоединяют к другому порту. Конечный порт подключен к сабжу. Солевой раствор перемешивают с воздухом и кровью субъекта (5 мл 0,9% физиологического раствора на 0,5 мл воздуха и 0,5 мл собственной крови пациента), погружая его между двумя шприцами, убедившись, что они полностью завинчены, чтобы не вытекала кровь. . Когда солевая смесь достаточно взбалтывается, выполняется начальная инъекция при нормальном дыхании пациента для оценки спонтанного прохождения контраста в левое предсердие. В это время можно запросить нюхание, так как иногда это может открыть PFO и вызвать шунтирование пузыря. Нужен короткий резкий вдох. Если шунта не видно, испытуемого просят с силой выдохнуть в заблокированные носовые ходы и рот, одновременно выполняя медленную инъекцию возбужденного физиологического раствора. Медленная инъекция необходима для обеспечения адекватного контраста в правом предсердии на всем протяжении Вальсальвы. После адекватной Вальсальвы, когда левое сердце должно стать заметно меньше, а контраст присутствует в правом предсердии, эхокардиограф указывает на выпуск Вальсальвы и оценивает количество пузырьков, пересекающих левое предсердие. В маленьком шунте будет <6 пузырей, в среднем шунте 6-20 пузырей и в большом шунте >20 пузырей. При массивном шунтировании будет затемнение левого желудочка. Это повторяется до пяти последующих раз, обеспечивая адекватное исследование. Адекватность в этом случае означает, что Вальсальва вызывал уменьшение размера левого сердца и высвобождался, когда пузырьки заполняли правое предсердие. Важной причиной ложноположительных тестов является наличие транспульмональных шунтов, при которых артериовенозные мальформации могут позволить пузырям миновать легочные капилляры. Это всегда дало бы шунт без Вальсальвы, и его можно отличить от трансатриального шунта, визуализируя пузырьки, спускающиеся по легочным венам. В катетерной лаборатории микропузырьки могут быть введены непосредственно в легочные артерии для окончательного диагноза. По нашему опыту, артериовенозные мальформации слишком малы, чтобы их можно было увидеть на компьютерной томографии или рентгеноконтрастной ангиографии. Ложноположительные тесты также могут возникать, когда для смешивания контраста используется коллоид, а не физиологический раствор. У некоторых пациентов коллоидный контраст может проходить через нормальные легочные капилляры. Таким образом, микропузырьки могут достичь левого предсердия, когда PFO отсутствует. Контрастная транскраниальная допплерография, при которой визуализация средних церебральных артерий используется для обнаружения шунта микропузырьков справа налево, также оказалась чувствительной и специфичной [27]. однако ни одно из этих обследований не позволяет отличить шунт на уровне PFO или в другом месте, а также не дает информации о морфологии межпредсердной перегородки.
ООО считают дефектов вторичного отверстия, другие дефекты МПП включают дефекты ostium primum, дефекты венозного синуса и дефекты коронарного синуса.
Размер и морфология дефекта индивидуальны, в зависимости от пораженных структур.
Нормальная МПП от слияния первичной и вторичной перегородки. Отсутствие слияния первичной и вторичной перегородки приводит к ООО. Карман в правой МПП возникает от порока развития МПП с образованием слепого гнезда. Аневризма МПП от гипермобильности МПП.

Сообщения МПП составляют приблизительно 6–10% врожденные пороки сердца с частотой 1 на 1500.
ДМПП является один из распространенных ацианотических ВПС, встречающиеся в 0,1% рождений.
Открытое овальное окно (ООО) встречается чаще и присутствует у более чем у 25% взрослых.
Тщательная ЭхоКГ оценка ООО и ДМПП включает оценку размера и формы дефекта, ободки ткани, окружающие дефект, степень и направление шунтирования, а также ремоделирование сердечных камер и малого круга кровообращения.
Нормальная анатомия
Предсердная перегородка состоит из первичной и вторичной перегородки, перегородки атриовентрикулярного канала.
Венозный синус не часть МПП, а смежная структура через которую может происходить предсердное сообщение.
Дефекты перегородки могут быть классифицированы в соответствии с их анатомическим расположением в МПП.
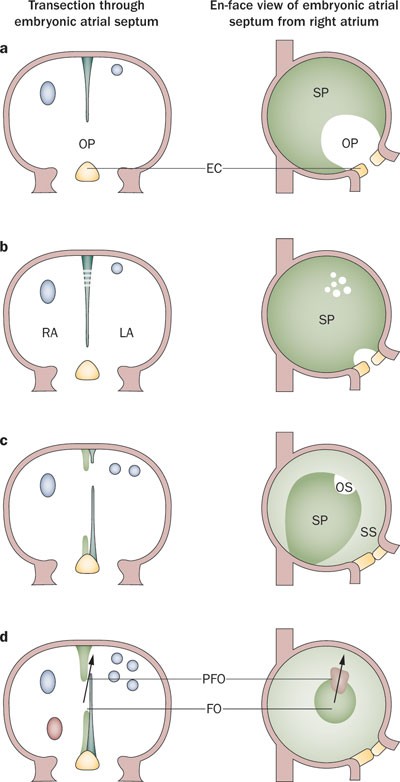
В эмбриональной жизни примитивный атриум представляет собой единую полость. Твердый гребень ткани растет вниз от крыши атриума. Это первичная перегородка (серая область, рис. 2А). Он растет вниз к развивающимся нижней и верхней эндокардиальным подушкам (розовая область), которые сами разделяют атриовентрикулярный канал. Эта область между передним краем развивающейся первичной перегородки и эндокардиальными подушками известна как первичное отверстие (ostium primum). Первичная перегородка несет заметный колпачок мезенхимальной ткани на ее переднем крае, который в конечном итоге сливается с верхней эндокардиальной подушкой. Вдоль правой стороны второй выступ мезенхимальной ткани, известный как вестибулярный шип, растет по направлению к нижней эндокардиальной подушке и в конечном итоге сливается с ней (13). Первичное отверстие становится меньше по мере приближения перегородки к эндокардиальным подушкам. Со временем они сливаются, так что отверстие исчезает. До герметизации первичного отверстия начинают развиваться множественные небольшие перфорации в верхней части первичной перегородки, вблизи точки ее исходного роста из крыши предсердия (рис. 2В). Эти перфорации сливаются, образуя вторичное сообщение между развивающимися предсердиями, известное как вторичное отверстие (ostium secundum). Эта коммуникация позволяет шунтировать насыщенную кислородом кровь справа налево (в обход дремлющего малого круга кровообращения) в течение оставшейся части эмбриональной жизни. На 12-й неделе крыша предсердия начинает складываться внутрь (рис. 2С). Это загибание ткани растет вниз вдоль правой стороны первичной перегородки и известно как вторичная перегородка или «вторичная перегородка» (желтая область). Он ложится над вторичным отверстием. Эта «глубокая борозда» складчатой ткани покрывает правую предсердную сторону перегородки, за исключением области внизу. Сквозь этот дефект видна первичная перегородка (рис. 2D). Таким образом, между 2 предсердиями формируется лоскутный клапан (PFO), где свернутая вторичная межпредсердная перегородка образует опору, против которой первичная перегородка может прижиматься и сливаться после рождения. Эта область, где первичная межпредсердная перегородка обнажается со стороны правого предсердия, называется овальной ямкой (FOssa ovalis, FO).

Сразу после рождения давление в правой половине сердца и сопротивление легочных сосудов резко снижаются по мере заполнения легочных альвеол.
Это, вместе с более высоким давлением в левом предсердии из-за увеличения венозного возврата, приводит к функциональному закрытию овального отверстия.
В течение первых 2 лет жизни обе стороны срастаются, и, следовательно, овальная ямка покрыта тканью только первичной перегородки.
Когда этого закрытия не происходит, овальное отверстие остается проницаемым во взрослом возрасте (рис. 2).
Это может привести к сбросу крови справа налево во время перекреста давления, которое происходит в дыхательном цикле, в основном в конце диастолы или в ситуациях, когда давление в правом предсердии повышается (кашель, проба Вальсальвы).
Считается, что аневризма межпредсердной перегородки возникает, когда часть или вся межпредсердная перегородка представляет собой дилатацию, выпячивающуюся в правое или левое предсердие во время дыхательного цикла. Хотя существуют разные определения, обычно считается, что минимальное среднебоковое смещение ASA составляет >15 мм.8 Распространенность в общей популяции составляет 1% при аутопсии9, 0,22–1,9% при трансторакальной эхокардиографии10, 2,2–4% при чреспищеводной эхокардиографии,11,12 и 4,9% у пациентов, перенесших операцию на сердце.13 Сообщается, что у 33% пациентов с ASA также имеется PFO.14 Более того, размер PFO обычно больше у пациентов с ASA.15
Сети Киари Сеть Киари представляет собой эмбриологический остаток правого венозного синусового клапана, присутствующий у 2-3% населения.16 При эхокардиографии она выглядит как линейное, гипермобильное, преломляющее изображение, повторяющее линию крыши предсердия или межпредсердной перегородки. У взрослых сеть Киари поддерживает кровоток из полой вены в межпредсердную перегородку. Таким образом, Schneider и соавт.17 предполагают, что это может способствовать PFO и ASA; 83% пациентов с сетью Киари также имеют PFO и 24% имеют ASA.17 Более того, частота выше у пациентов с криптогенным инсультом, чем у тех, кто подвергается эхокардиографии по другим причинам (4,6% против 0,5%), что указывает на то, что это может способствовать парадоксальной эмболии.
Поскольку цветная допплерография выявляет только 5-10% межпредсердных шунтов,28 пациенты, направленные в лабораторию эхокардиографии с подозрением на ООО, должны пройти контрастное исследование. Хотя существуют различные типы контрастного вещества, наиболее широко используемым методом по-прежнему остается введение взбалтываемых микропузырьков физиологического раствора. Это следует выполнять как в покое, так и с пробами, повышающими давление в правом предсердии (Вальсальва, кашель), поскольку это повышает диагностическую чувствительность.21,29 Верхушечная 4-камерная плоскость обычно наиболее подходит для этого типа исследования. Наличие одиночных микропузырьков в предсердии и левом желудочке в первые три сокращения после затемнения правой полости считается диагностическим признаком PFO. У большинства пациентов появление микропузырьков после третьего сокращения соответствует внутрилегочному шунтированию. Количество микропузырьков, пересекающих PFO, позволяет нам количественно оценить шунтирование. Тем не менее, авторы расходятся во мнениях относительно того, как классифицировать степени тяжести, поскольку методы значительно различаются из-за различий в количестве введенных микропузырьков, скорости введения, выбранном пути или качестве пробы Вальсальвы.31 Вместо подсчета микропузырьков некоторые лаборатории эхокардиографии классифицируют выраженность в виде полного помутнения левой камеры, почти полного помутнения или легкого помутнения. Тем не менее считается, что чем больше количество пузырьков или степень помутнения, тем выше вероятность парадоксальной эмболии.32 Так же как и при обнаружении ОФО, ТТЭ помогает исключить АСА, а при обнаружении ОФО с помощью цветовой допплерографии помогает определить направление шунтирования и определить наличие одной или нескольких фенестраций. Основным ограничением TTE является его относительно низкая чувствительность по сравнению с TEE (таблица 1)21-27. Кроме того, определение ТТЭ при детальном изучении анатомии межпредсердной перегородки уступает определению ЧПЭхоКГ или внутрисердечной эхографии, что является аргументом против его использования в качестве дополнительного метода при чрескожном закрытии ООО.

Предсердия сначала развиваются как общая полость.
В 28 дней беременности, первичная перегородка из крыши предсердия мигрирует в сторону развивающихся эндокардиальных подушек.
Пространство между первичной перегородкой и эндокардиальными подушками — эмбриональное ostium primum.
Вторичная перегородка — это складка крыши предсердия, а не истинная перепончатая структура.
Развивается рядом с развивающимся стволом и справа первичной перегородки.
Первичное отверстие закрывается путем слияния мезенхимальных клеток первичной перегородки с верхней и нижней эндокардиальными подушками.
Передний край septum secundum становится верхней лимбической связкой.
К 2 месяцам во время беременности вторичная и первичная перегородки сливаются, оставляя ООО единственным остаточным сообщением.
Лоскут овального отверстия называется «овальной ямкой» и образован septum secundum, septum primum (прикрепляется к левому предсердию сторона вторичной перегородки) и перегородка АВ-канала.
Первичная перегородка сливается с системными венозными притоками, образуя приток верхней и нижней полых вен.
Перегородка венозного синуса представляет собой структуру, примыкающую к межпредсердной перегородке.
Отделяет правые легочные вены от верхней полой вены и заднюю часть правого предсердия.
Коронарный синус отделен от ЛП стенкой ткани, называемой перегородкой коронарного синуса.
Передневерхний отдел МПП прилежит к правому синус аорты Вальсальвы.
Анатомия ДМПП
Аномалии перегородки
Открытое овальное отверстие не является истинным дефицитом предсердной ткани перегородки, а скорее потенциальное пространство или разделение между septum primum и septum secundum, расположенные в передневерхней части МПП.
Это не считается истинным ДМПП, поскольку отсутствует структурный дефицит ткани межпредсердной перегородки.
Отверстие остается функционально закрытым до тех пор, пока левое предсердие давление больше, чем давление RA.
ООО может быть только функционально незащищенными и иметь вид туннеля, потому что первичная перегородка образует створчатый клапан.
Относительная разница в давлении в левом и правом праве может привести к прерывистому шунтированию кровь.
ООО также может быть круглым или эллиптическим истинным отверстием между двумя предсердиями.
Некоторые ООО возникают от растяжения верхнего лимбического пучка вторичной перегородки в результате дилатации и ремоделирования предсердий.
В других случаях первичная перегородка действительно аневризматична и поэтому не можетт полностью закрыть отверстие.
В период внутриутробного развития ООО необходимо для снабжения насыщенной кислородом крови от плаценты к жизненно важным органов, включая развивающуюся центральную нервную систему.
После рождения овальное отверстие обычно закрывается в течение первых 2 месяцев жизни.
До 25% нормального населения имеют ООО в капюшоне взрослого человека.
В целях единообразия в номенклатуре ООО упоминается, когда происходит сброс крови справа налево.
ООО с потоком слева направо имеет упоминается, когда предсердная гемодинамика приводит к открывая потенциальную коммуникацию отверстия, в результате чего сброс крови слева направо, продемонстрированный доплеровской визуализацией.
Когда ООО растягивается предсердием гемодинамики, создавая тем самым дефект в перегородке, его называют в качестве «растянутого» ООО.
Это может привести к тому, что слева направо или справа налево шунтирование кровотока, выявляемое допплерографией, в зависимости от различия в правом и ЛА давления.
Закрытие овального отверстия происходит путем слияния первичной и вторичной перегородки на каудальной границе зоны перекрытия.
Неполное сращение приводит к мешковидному анатомическому области, которая в большинстве случаев сообщается с полостью ЛП.
«LA septal septal scum» относится к слепому мешку от остаточного перекрытия первичной и вторичной перегородки и имеет было предложено как возможная локализация тромбообразования и эмболии. Это может имитировать миксому ЛП.

vena cava; MV = mitral valve; PFO = patent foramen ovale; SVC = superior vena cava;
SS = septum secundum. Adapted with permission from Lee et al. 2012.4
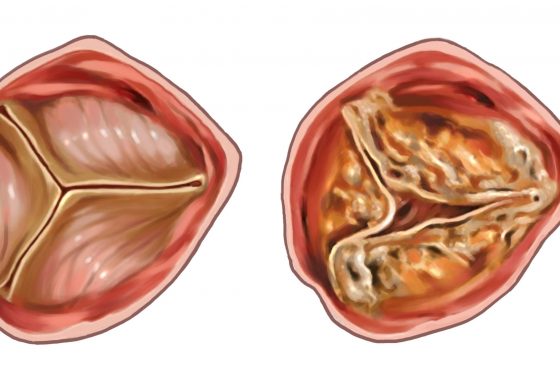
Ostium Secundum дефект межпредсердной перегородки.
Вторичное устье ДМПП возникает в результате истинного дефицита ткани первичной перегородки; это наиболее распространенная форма истинного ДМПП.
Верхний и задний края дефекта состоят из перегородки secundum, передний край образован перегородкой АВ-канала, а нижний край состоит из первичной перегородки и левой венозный клапан нижней полой вены.
Эти дефекты могут различаться по форму и может быть эллиптической или круглой.
С большим устьем secundum дефекты, первичная перегородка часто почти или полностью отсутствует.
В некоторых случаях персистирующие нити septum primum будут присутствуют и пересекают дефект, что приводит к множественным коммуникации и создание нескольких фенестраций.
Эти ДМППП обычно имеют размер от нескольких миллиметров до крупные, более 3 см в диаметре.
Дефекты отнести к одной из четырех морфологических категорий: виртуальные отсутствие первичной перегородки, так что ДМПП был весь овальная ямка; дефицит первичной перегородки; фенестрированная первичная перегородка, создающая множественные дефекты; фенестрации в дефектной перегородке primum, создающий множественные ДМПП.
Эти анатомические вариации могут иметь существенное значение для закрытия устройства и могут выступают за использование устройств, предназначенных для нескольких фенестраций, или требуют несколько устройств для закрытия.
Вторичные ДМПП могут увеличиваться со временем с возрастом и ростом сердца.
ostium secundum ДМПП часто поддается чрескожной транскатетерное закрытие.
Редкая форма ostium secundum ДМППП возникает, когда верхний лимбическая полоса вторичной перегородки отсутствует.
В таких случаях предсердия связь «высокая» в перегородке, в непосредственной близости от ВПВ.
Однако эти дефекты не следует путать с дефектом венозного синуса типа SVC.
Важно отметить, что высокий ostium secundum РАС не связан с аномальным легочным венозным возвратом.
Отсутствие вторичной перегородки также может наблюдаться при наличии левостороннее сопоставление ушек предсердий.
Придатки предсердий описывают состояние, при котором оба придатка предсердия (или один придаток и часть другого) лежат рядом друг с другом. с другой и с одной стороны крупных артериальных сосудов.
Сопоставление обычно ассоциируется со значительным врожденным пороком сердца, включая транспозицию магистральных сосудов. Н
Нормальное загибание крыши предсердия (образующее вторичную перегородку) часто не возникает из-за аномального расположения магистральных артерий (например, при двойном отхождении желудочка или при транспозиции крупных артерий).
Хотя эти дефекты не затрагивают вену полых вен, атриовентрикулярных клапанов, легочных вен или коронарного синуса важно определить, насколько близко дефект находится к этим окружающим структурам при рассмотрении вопроса о закрытии устройства на основе катетера.
Дефект межпредсердной перегородки Ostium Primum.
Оstium primum ДМПП это врожденная аномалия, которая существует в спектре AV канала дефект.
В раннем эмбриональном развитии эти дефекты возникают, когда эндокардиальные подушки не срастаются из-за аномального миграция мезенхимальных клеток.
С эндокардиальной подушкой дефект, канальная часть атриовентрикулярной перегородки и атриовентрикулярные клапаны могут все будут по-разному затронуты.
Ostium primum ДМПП иначе известен как частичный или неполный дефект АВ-канала; эти имена взаимозаменяемы.
Дефект характеризуется предсердным сообщением в результате отсутствия части АВ-канала межпредсердной перегородки в ассоциация с общим кольцом атриовентрикулярного клапана и двумя устьями атриовентрикулярного клапана.
Ткань атриовентрикулярного клапана прилежит к гребню желудочка. перегородки таким образом, что шунт на уровне желудочков отсутствует.
Листовки два атриовентрикулярных клапана ненормальны с двумя перемычками створок, из правого желудочка в левый желудочек (ЛЖ), а не в нормальный передний створки митрального клапана и септальной створки трехстворчатого клапана.
Мостовые створки (верхняя и нижняя) встречаются у межжелудочковой перегородки и, таким образом, часто ошибочно называют «расщелиной митрального клапана».
лексика врожденных пороков сердца.
Однако правильнее будет используйте левый и правый атриовентрикулярные клапаны при описании ostium primum ASD, потому что при такой настройке оба клапана всегда будут ненормальными.
Средний клапанная регургитация через так называемую расщелину встречается крайне часто из-за аномалии или отсутствия ткани клапана. Границы ostium primum ASD включают первичную перегородку сверху и сзади и общее кольцо атриовентрикулярного клапана спереди.
Поскольку эти сообщения имеют отверстие атриовентрикулярного клапана как один из краев, закрытие чрескожного транскатетерного устройства невозможно.
Дефекты венозного синуса
Дефекты венозного синуса встречаются реже. чем ostium secundum ASD, и не являются настоящими ASD.
Эти дефекты возникают в результате частичного или полного отсутствия венозного синуса перегородка между ВПВ и правой верхней легочной веной (ВПВ тип) или правые нижние и средние легочные вены и ПП (тип нижней полой вены [НПВ].
В большинстве случаев синус венозные дефекты по типу ВПВ, правая верхняя легочная вена подключен нормально, но сливает аномально на RA.
Однако в В некоторых случаях правая легочная вена или вены будут ненормальными. подключен к SVC выше RA.
Возникающий шунт поэтому похоже на то, что наблюдается при частичном аномальном легочном венозное соединение в том, что легочный венозный поток направлен в сторону РА.
В результате шунт слева направо обычно большой. Иногда у пациента может наблюдаться легкая десатурация, поскольку ВПВ кровь способна поступать в ЛП.
Дефекты венозного синуса типа IVC являются более необычными и обычно связаны с аномальным дренированием правые средние и/или нижние легочные вены.
Дефекты венозного синуса не может быть закрыт устройством и, как правило, требует блокировки правого легочные вены в ЛП с помощью заплаты ДМПП.
Реимплантация ВПВ (процедура Уордена) иногда требуется, если правые легочные вены соединены непосредственно с ВПВ.
Дефекты коронарного синуса.
Синусно-венозный дефект межпредсердной перегородки Верхняя форма ДМПП венозного синуса составляет от 5% до 10% всех ДМПП. Его задний аспект представляет собой свободную стенку правого предсердия, а его верхняя граница часто отсутствует из-за преобладания верхней полой вены (ВПВ; рис. 2А). Очень часто встречается аномальное соединение некоторых или всех правых легочных вен с ВПВ или правым предсердием. Диагноз часто сложнее, чем для других форм РАС, и может потребоваться специальная визуализация, такая как чреспищеводная эхокардиография, магнитно-резонансная томография (МРТ) и компьютерная томография, а возможность наличия ДМПП венозного синуса следует учитывать у любого пациента с необъяснимой дилатация правого предсердия и правого желудочка. Закрытие катетера невозможно, лечение хирургическое.
Дефект перегородки коронарного синуса или «незакрытый» коронарный синус — одна из наиболее редких форм предсердной недостаточности. коммуникация.
При этом дефекте стенка венечного синуса в пределах МА недостаточна или полностью отсутствует (рис. 17–19).
В сердце без других крупных структурных аномалий кровь ЛП поступает в коронарный синус и впадает в РА через коронарный синус os, который обычно увеличивается, чтобы приспособиться к увеличенному потоку.
Когда незаращенный левый ВПВ связан с перегородкой коронарного синуса дефект, он называется «синдромом Рагиба».
Контрастная инъекция взволнованного физиологического раствора часто помогает диагноз.
В условиях частичного вскрытия коронарного синуса, закрытие чрескожного транскатетерного устройства может быть возможно в некоторые случаи.
Дефекты атриовентрикулярной перегородки Эта группа аномалий имеет общее атриовентрикулярное соединение с аномалиями атриовентрикулярных клапанов (отдельные клапаны при частичном дефекте атриовентрикулярной перегородки, общий атриовентрикулярный клапан в полной форме; см. рис. 1В). Левый атриовентрикулярный клапан трехстворчатый (рис. 1В и 2В), состоящий из пристеночной створки и нижней и верхней створок, которые сливаются и направлены в сторону оттока из левого желудочка («11-й час»). Расстояние от кольца левого атриовентрикулярного клапана до верхушки левого желудочка заметно меньше, чем от верхушки до кольца аорты, тогда как в норме оба расстояния равны. Эта диспропорция входа и выхода создает характерную «деформацию гусиной шеи», которая раньше была основным диагностическим признаком при левожелудочковой вентрикулографии. Кроме того, это удлинение пути оттока левого желудочка в сочетании с тем фактом, что у этих пациентов имеются хордальные прикрепления левого атриовентрикулярного клапана к межжелудочковой перегородке, формирует основу для развития дискретной субаортальной обструкции, которая может возникнуть даже в поздние сроки после операции. успешное восстановление дефекта.7 Аномальное АВ соединение приводит к «расклиниванию» аорты и приводит к смещению проводящей ткани АВ, что, в свою очередь, вызывает характерное отклонение оси влево и предрасполагает этих пациентов к блокаде сердца. Наиболее распространенными ассоциированными аномалиями являются вторичный ДМПП и персистирующий левый ВПВ, дренирующийся в коронарный синус. Большинство первичных ДМПП относительно велики и приводят к дилатации правых отделов сердца. Из-за трехстворчатой природы левого атриовентрикулярного клапана (так называемая расщелина митрального клапана) чрезвычайно распространена клапанная регургитация различной степени, тогда как клапанный стеноз встречается редко. Может присутствовать парашютный тип или «митральный» клапан с двойным отверстием, что может иметь прогностическое значение. В зависимости от тяжести дисфункции левого атриовентрикулярного клапана у пациентов с ДМПП ostium primum симптомы могут появиться в гораздо более молодом возрасте, чем у пациентов с другими типами ДМПП. Хирургическое лечение включает в себя закрытие межпредсердного сообщения и восстановление или сохранение функции левого атриовентрикулярного клапана. В серии из 199 пациентов8 со средним периодом наблюдения 15,2 года было 7 поздних смертей, ни одна из которых не была сердечной. Пятнадцати пациентам была выполнена повторная операция по поводу остаточной или рецидивирующей недостаточности левого атриовентрикулярного клапана, а трем пациентам была выполнена повторная операция по поводу субаортального стеноза. Свобода от повторной операции составила 86%, а выживаемость до 20 лет составила 96%. Возникновение хирургической полной блокады сердца у этих пациентов практически исчезло в современную эпоху.9
Общий атриум.
Редко все компоненты межпредсердной перегородки, включая первичную и вторичную перегородки, атриовентрикулярный канал перегородки отсутствуют, что приводит к общему предсердию.
обычно наблюдается в сочетании с синдромом гетеротаксии.
Немного остатки ткани могут все еще присутствовать у этих пациентов.
Аневризма межпредсердной перегородки.
Аневризма межпредсердной перегородки (АСА) представляет собой избыточность или мешотчатая деформация межпредсердной перегородки, связанная с при повышенной подвижности ткани межпредсердной перегородки.
АСА определяется как экскурсия ткани перегородки (обычно овальной ямки) большого более 10 мм от плоскости межпредсердной перегородки в правую или левую сторону или комбинированная общая экскурсия вправо и влево 15 мм.
То распространенность ASA составляет 2%–3%.
ASA был связан с наличием PFO, а также с увеличенным размером PFO и повышенным распространенность криптогенного инсульта и других эмболических событий.
АСА имеет также был связан с множественными септальными фенестрациями, и это должно следует тщательно оценить с помощью цветной доплеровской визуализации.
Евстахиев клапан и сеть Киари.
Евстахиев клапан представляет собой остаток клапана НПВ, который во время внутриутробной жизни направляет поток НПВ через овальную ямку.
Большой или выступающий евстахиев клапан в установка PFO может косвенно способствовать парадоксальной эмболии предотвращая самопроизвольное закрытие отверстия.
Евстахиева клапан простирается кпереди от соединения НПВ-ПП.
Сеть Киари представляет собой остаток правого клапана венозного синуса и проявляется в виде нитевидной структуры в различных местах ПП. в том числе вблизи входа НПВ и коронарного синуса в РА (Рисунок 20).
Сеть Киари присутствует в 2–3% населения и связано с наличием PFO и ASA.
ООО не является истинным дефицитом ткани межпредсердной перегородки, а скорее потенциальным пространством или разделение между первичной и вторичной перегородкой, которое происходит в до 20-25% населения.
ООО определяется демонстрацией шунтирования справа налево по контрасту или цвету.
Допплер, и «растянутый» ООО присутствует, когда открылась предсердная гемодинамика. отверстия и приводят к шунтированию слева направо или справа налево, демонстрируемому Доплеровская визуализация.
Ostium secundum ASD возникает при дефиците первичной перегородки и является наиболее распространенная форма РАС.
Ostium secundum ASD часто поддается чрескожному транскатетерному закрытию.
Дефекты ASD Ostium secundum могут различаться по форме и могут быть эллиптическими или круглыми. и может содержать несколько фенестраций.
Ostium primum ASD возникают в результате нарушения слияния ионов эндокардиальной подушки и находятся в спектре дефектов атриовентрикулярной перегородки.
Дефекты венозного синуса не являются истинными ДМПП и являются результатом отсутствия перегородки венозного синуса между правыми верхними легочными венами и ВПВ (тип ВПВ) или правым средние и нижние легочные вены и РА (IVC тип).
Дефекты коронарного синуса (или непокрытый коронарный синус) не являются истинными ДМПП и позволяют лево-правый шунт из ЛП в коронарный синус в ПП.
КАК ASA определяется как отклонение ткани перегородки более чем на 10 мм от плоскости межпредсердной перегородки в предсердие или общая экскурсия >15 мм.