УЗИ желчного пузыря и протоков (лекция на Диагностере)
Строение желчного пузыря
Взрослый человек в сутки вырабатывает 1000 мл печеночной желчи (на 97% состоит из воды).
Желчный пузырь желчь собирает, концентрирует, по нужде поставляет в 12-ти перстную кишку.
Каемчатый эпителий слизистой из 100 мл печеночной желчи производит до 10 мл концентрата.
Складки собственной пластинки позволяют органу значительно растягиваться или сокращаться.
Орган лежит в плоскости средней печеночной вены, что отделяет правую и левую доли печени.
Проекция на брюшную стенку в точке пересечения правой парастернальной линии и IX ребра.
Варианты положения: в ямке под печенью, внепеченочное на брыжейке или внутрипеченочное.
Обычно рыхло отделен от печени соединительной тканью, свободная часть покрыта брюшиной.
Редко возникает брыжейка; подвижный орган флотирует в верхнем этаже или опускается в таз.
Случается встретить внутрипеченочный желчный пузырь частично или целиком замурованный.
Анатомически желчный пузырь делят на условные четыре сегмента: дно, тело, воронка и шейка.
Дно прилежит к поперечно-ободочной кишке, при нарушении оттока касается брюшной стенки.
Тело над 12-ти перстной кишкой, и воронка мерно сужается в печеночно-дуоденальной связке.
Шейка — преузкая задняя часть; изгибается, подворачивается, сливается с пузырным протоком.
Кровоснабжение и лимфоотток
Пузырная артерия чаще является веткой ППА, но возможны варианты — ЛПА, ОПА, ГДА, ЧС, ВБА.
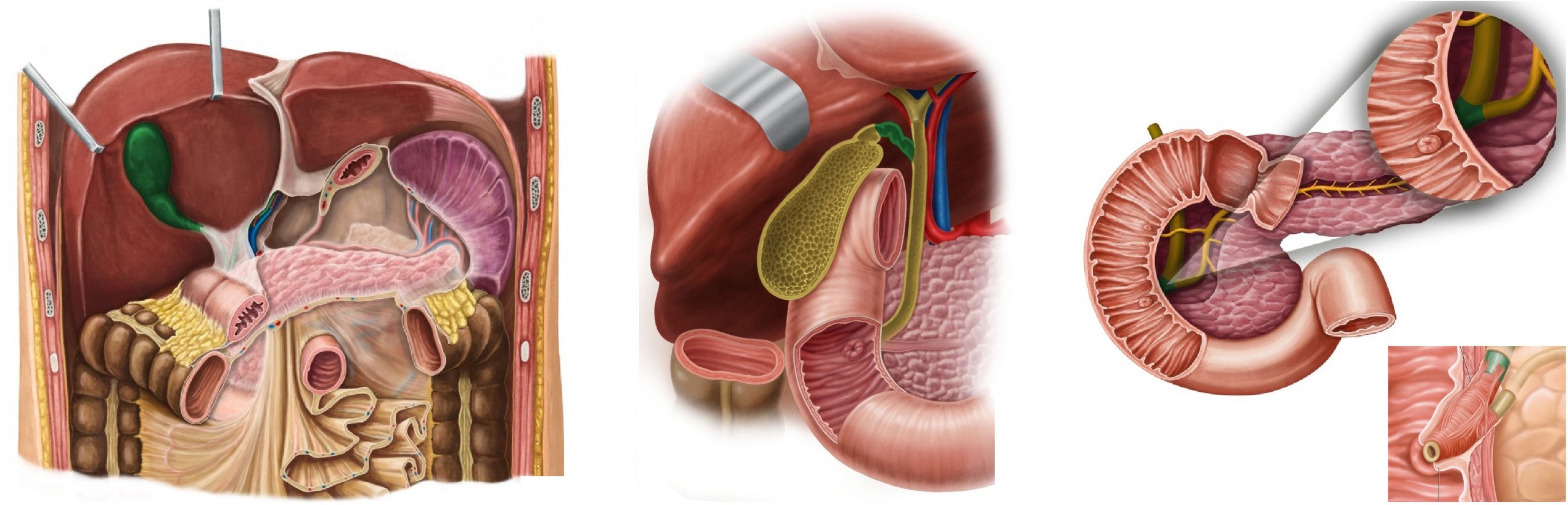
В воротах печени следует в треугольнике Кало (ограничен пузырным протоком, ОПП, печенью).
Выделяет переднюю и заднюю ветви, питают свободную и печеночную сторону, соответственно.
Дренаж через пузырную вену в ПВВ или напрямую из ямки в воротные вены сегментов IVb и V.
Лимфа направляется в узел треугольника Кало, дальше в узлы печеночно-дуоденальной связки.
Регионарными считаются лимфоузлы панкреатодуоденальные и парааортальные на уровне ЧС.

Рис. При холецистэктомии все манипуляции производят в гепатобилиарном треугольнике Кало.
Строение желчных протоков
Схема ветвления внутрипеченочных желчных протоков обычно созвучна анатомии сегментов.
Вентрокраниальная ветвь и дорсокаудальный крючок основывают правый печеночный проток.
Левый медиальный и латеральный каналы объединяются в главный левый печеночный проток.
Дренаж хвостатой доли варьирует, может быть связан с системой левого или правого протока.
Пузырный проток имеет длину 2-4 см, диаметр 2-4 мм; выделяют спиральную и гладкую часть.
Извитый сегмент с полулунными клапанами; прямолинейный сегмент гладкий, часто короткий.
Пузырный (ПП) и общий печеночный (ОПП) протоки сливаются в общий желчный проток (ОЖП).
Длина ОЖП 6-7 см; входит в заднемедиальную стенку нисходящей части 12-ти перстной кишки.
ОЖП и проток ПЖ сливаются в ампулу, имеют общий сфинктер Одди; бывают отдельные входы.
Косой интрамуральный туннель открывается в кишку бугром большого дуоденального сосочка.


Рис. Слияние ПП и ОПП: справа, спереди, низко слева, в ампуле и добавочный желчный проток.
Пороки развития желчного пузыря
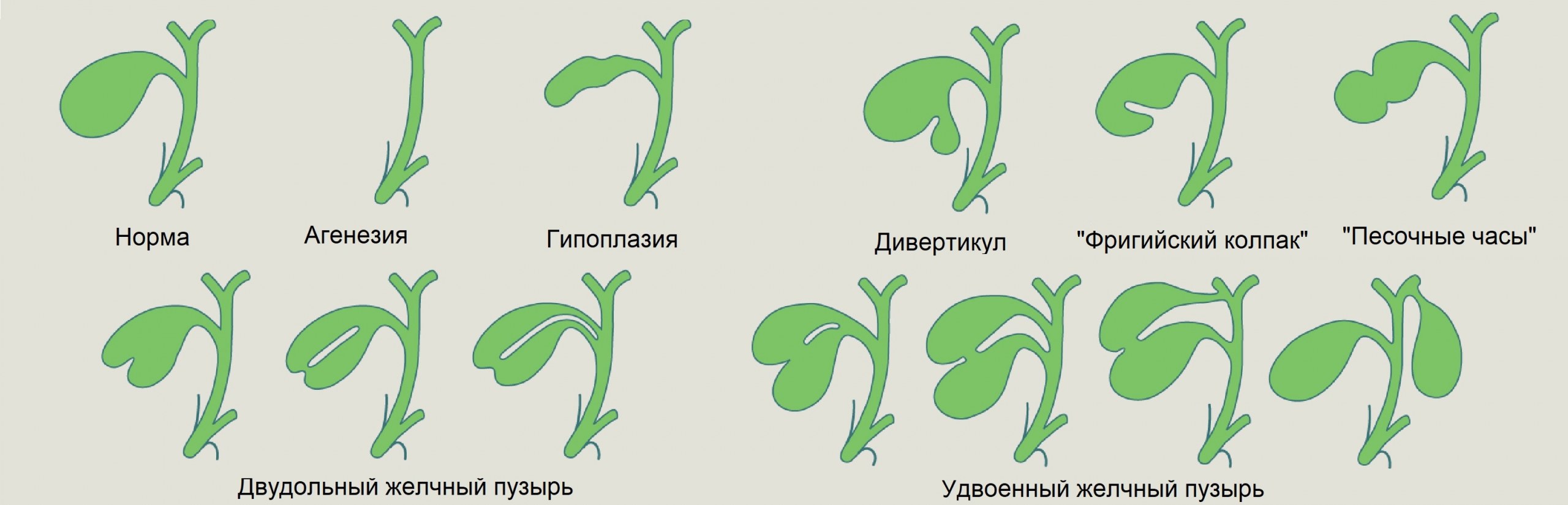
Пороки развития желчного пузыря — врожденные изменения величины, формы или положения.
Атрезия желчного пузыря — фиброзный тяж вместо полости, часто сочетанная атрезия протоков.
Аплазия (агенезия) желчного пузыря — отсутствует из-за гибели зачатка в зародышевый период.
Гипоплазия желчного пузыря — крайне маленький размер в виде «пузатого» пузырного протока.
Дивертикулы развиваются вследствие перетяжки тяжами, так же при слабостях мышечного слоя.
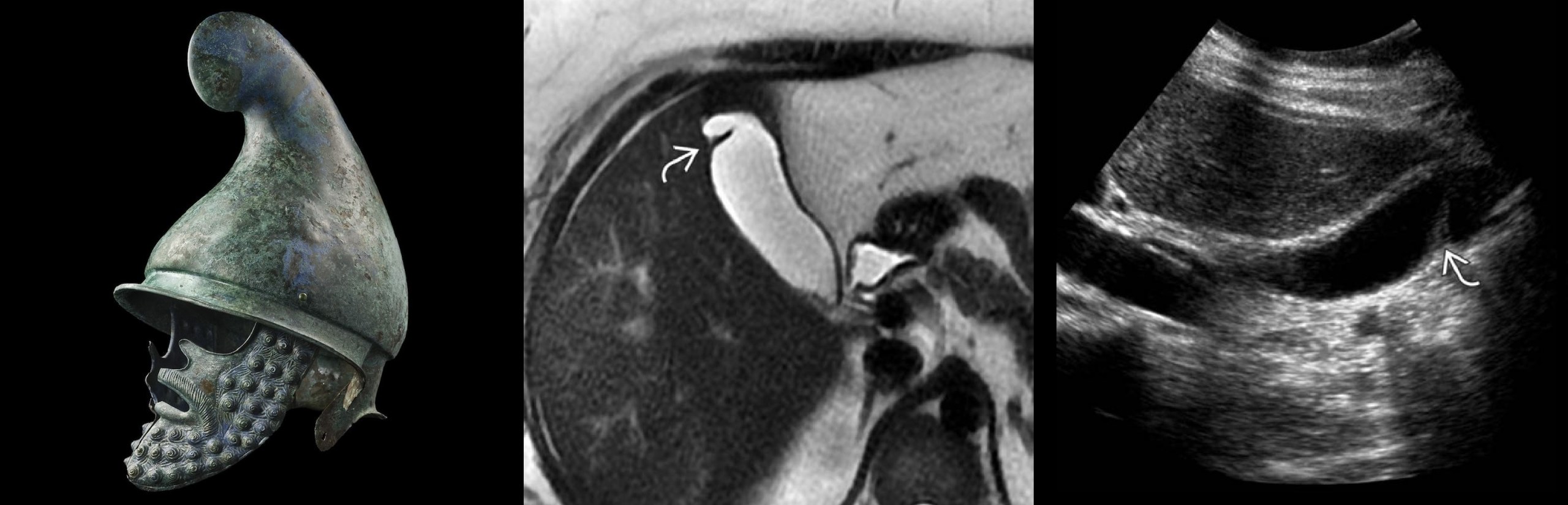
Возможны варианты сужения и деформации пузыря: «фригийский колпак» или «песочные часы».
Двудольный желчный пузырь возникает от разнообразных вариантов продольной перегородки.
Удвоение желчного пузыря из-за образования двух клеточных закладок органа из одной общей.
При неполном удвоении пузырные протоки сливаются в единый, при полном — идут раздельно.
Дистопии — аномалии расположения в область левой доли, круглой связки, задней печени и пр.
УЗИ желчного пузыря и протоков
Подходит конвексный датчик: для плотных толстяков 3,5 МГц, для худощавых пациентов 5 МГц.
Положение лежа на спине, датчик поперечно в правом подреберье по среднеключичной линии.
Находят правую продольную борозду печени, здесь желчный пузырь по своей продольной оси.
Чтоб отодвинуть желчный пузырь от реберного хряща, попросите надуть «беременный» живот.
Бывает лучше видно из положения лежа на левом боку, датчик по межреберным промежуткам.
Если желчный пузырь не видно в привычном месте, следует исключить аномальное положение.
Натощак жёлчный пузырь растянутый, толщина стенки до 3 мм, три слоя различить невероятно.
После сокращения гипоэхогенная мышечная полоска, эхогенный внутренний и наружный слои.
Просвет сохраняет желчь — однородная, относительно анэхогенная или анэхогенная жидкость.
УЗИ удивительно легко различает подозрительные на обструкцию расширенные желчные пути.
ОПП — самая легко видная часть внепеченочной билиарной системы; от 4 до 5 мм или меньше.
ОЖП нормальный от 4 до 6 мм, сомнительный от 6 до 7 мм, расширенный проток больше 8 мм.
После холецистэктамии максимальный допустимый верхний предел ОЖП составляет до 10 мм.
После внепеченочных протоков следует оценить проксимальные и внутрипеченочные протоки.
Правый и левый главные печеночные протоки стелют кпереди правой и левой воротной вены.
Нормальные внутрипеченочные протоки имеют диаметр до 1-2 мм; на УЗИ обычно не видные.
Широкие внутрипеченочные протоки являют симптом параллельного канала или «двустволку».
Обычное заднее акустическое усиление отличает широкие внутрипеченочные протоки от вен.
Метод ЦДК помогает различать желчные протоки от различных притоков печеночных сосудов.
Рис. На УЗИ голодный растянутый жёлчный пузырь (1) и после желчегонного завтрака (2).
Рис. ОПП — анэхогенная трубка кпереди от воротной вены; В печеночно-двенадцатиперстной связке сзади воротная вена, медиально печеночная артерия.
Рис. ОЖП — анэхогенная трубка спереди и латерально от главной и правой воротной вены.
Рис. Знак «двустволки: кпереди от воротных вен расширенные внутрипеченочные протоки.
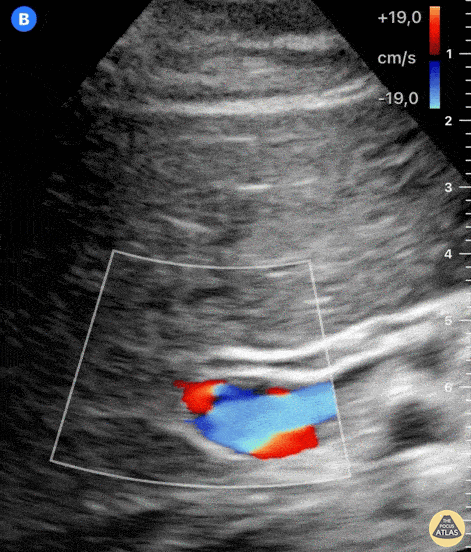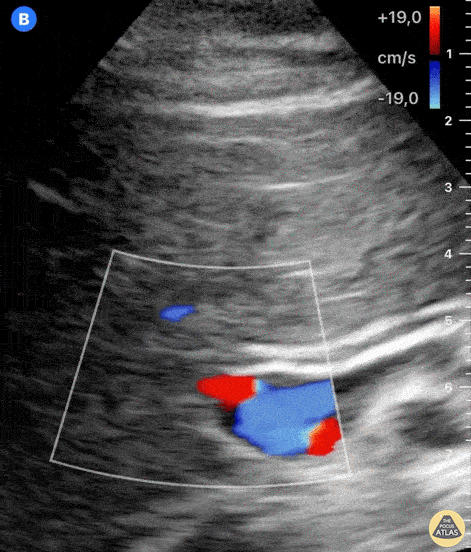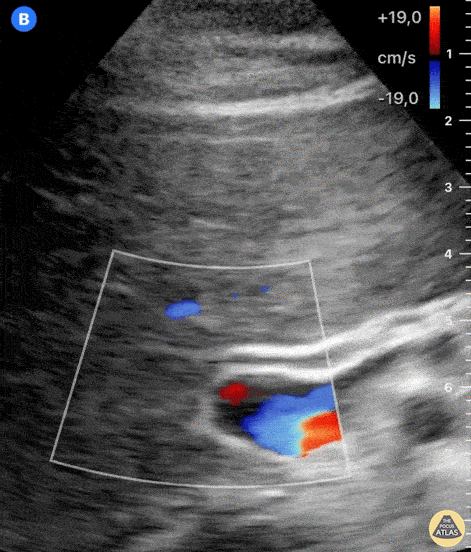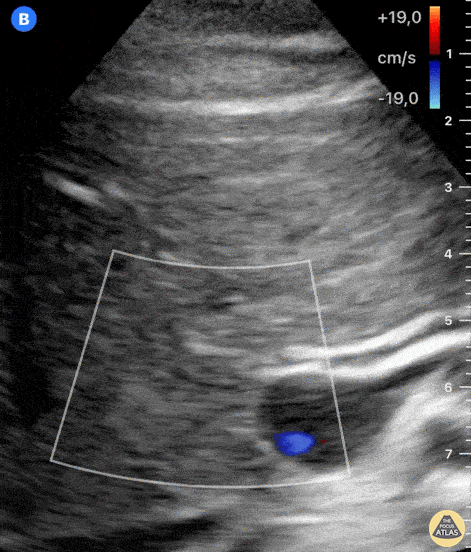
Рис. Допплерография может потребоваться для различения желчные протоков от сосудов.
Рис. Конечная часть ОЖП в голове поджелудочной железы, проток поджелудочной железы.
Рис. Пульсирует НПВ, округлая воротная вена, правее ОПА, спереди линейная трубчатая структура — ОЖП.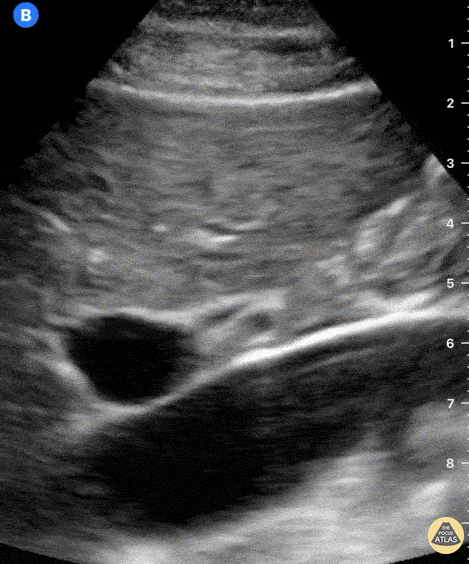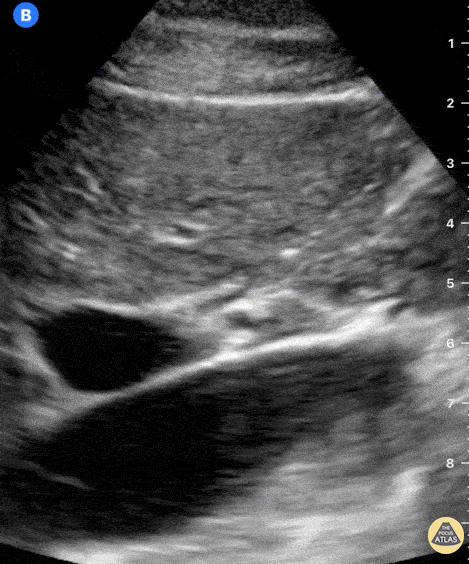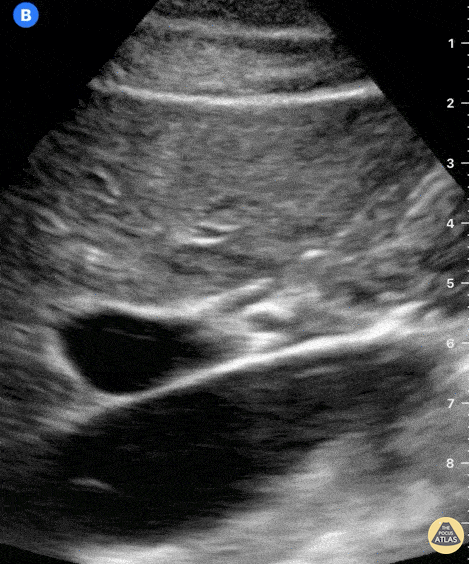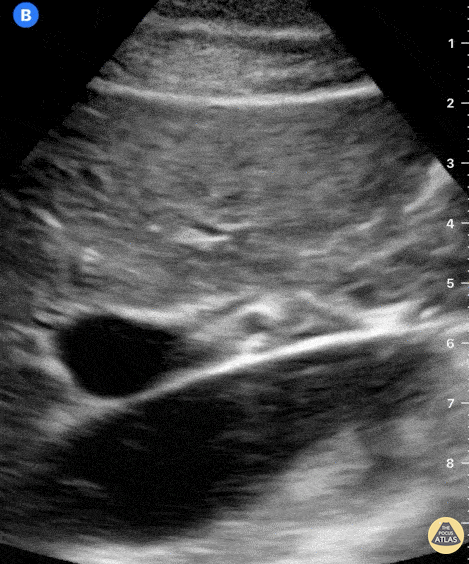
Берегите себя, Ваш Диагностер!

Здравствуйте!
Это Дмитрий (Инстаграм: kupratsevich_dima), писал вам раньше про покупку сайта diagnoster.ru, но не получил ответа.
Возможно, что не устроила цена. Готов рассмотреть по рыночной оценке.
Мои контакты:
kupratsevich (Telegram)
kuprdimasites@gmail.com (Почта)
+79959176538 (Телефон/whatsapp)