БЦЖ и БЦЖ-М — прививка от туберкулеза
Профилактика туберкулеза
Главный метод профилактики туберкулеза в современной России — это вакцинация БЦЖ. Цель вакцинации — создание невосприимчивости к туберкулезу путем формирования «малой болезни» с благоприятным исходом.
Массовая вакцинация против туберкулеза проводится при риске первичного инфицирования (РПИ) 0,1% и выше. РПИ = число детей с «виражем» туберкулиновой пробы / число детей обследованных методом туберкулинодиагностики х 100%
РПИ последнего десятилетия в РОССИИ колеблется от 1,5 до 2,0%, у детей раннего возраста не превышает 0,3-0,5%.
Формирование иммунитета против туберкулеза
Создать противотуберкулезный иммунитет можно только при введение в организм живых микобактерий туберкулеза. Микобактерии вакцины БЦЖ приживаются и размножаются в организме вакцинированного. В первые 2-4 недели бактерии привыкают к новым условиям существования — инкубационный период. Спустя 3-11 месяцев микобактерии БЦЖ высееваются из органов вакцинированных животных в большом количестве. Когда формируется клеточный иммунитет, количество высееваемых бактерий БЦЖ постепенно уменьшается.
Важно!!! Поствакцинальная аллергия в виде положительной пробы Манту указывает на наличие поствакцинального иммунитета.
Поствакцинный противотуберкулезный иммунитет сохраняется долго, так как
- Микобактерии БЦЖ трансформируются в условно-стабильные L-формы, способные длительно персистировать, сохраняя авирулентность и поддерживая иммунные реакции;
- В результате разрушения микобактерий БЦЖ высвобождаются бактериальные антигены, которые сохраняются в организме длительное время и стимулируют иммунитет;
- Длительное сохранение иммунитета без присутствия микобактерий является свидетельством иммунологической памяти.
Отечественные противотуберкулезные вакцины
Основные требования к вакцинному противотуберкулезному штамму: специфичность, иммуногенность, низкая реактогенность, безвредность, стойкая наследственная апатогенность.
Препараты вакцин БЦЖ и БЦЖ-М — это живые микобактерии вакцинного штамма БЦЖ-1, лиофильно высушенные в 1,5% растворе глютамината натрия.
Вакцина БЦЖ прививочная доза: 0,05 мг в 0,1 мл. Количество живых микробных единиц в прививочной дозе: от 500 тысяч до 1,5 млн.
Вакцина БЦЖ-М прививочная доза: 0,025 мг в 0,1 мл. Количество живых микробных единиц в прививочной дозе: 500-750 тысяч.
Важно!!! Оптимальное число жизнеспособных бактерий БЦЖ обеспечивает выраженную напряженность и длительность противотуберкулезного иммунитета. Избыточное число повышает реактогенность и количество поствакцинальных осложнений. Низкое число снижает иммуногенность и протективный эффект.
График. Заболеваемость туберкулезом (на 100 тысяч населения) в СССР после введения вакцинации БЦЖ
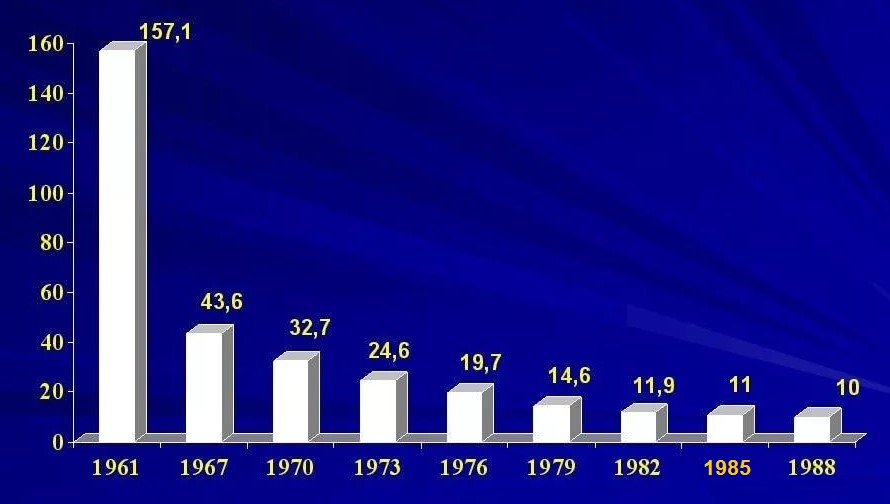
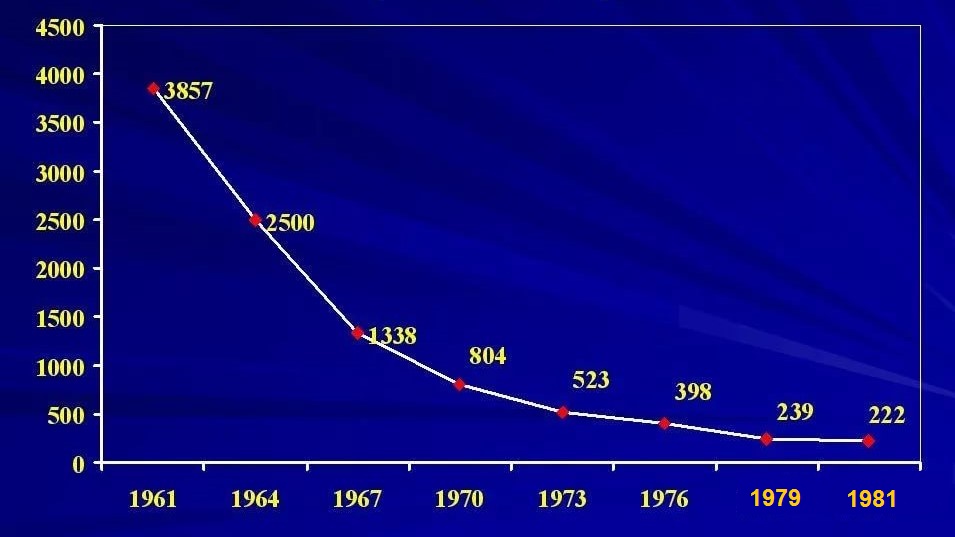
График. Заболеваемость туберкулезным менингитом (абс. значения) в СССР после введения вакцинации БЦЖ
Хранение и учет вакцины БЦЖ
Вакцина должна храниться при температуре не выше 8°С. Не следует держать вакцину на полках дверцы холодильника. На случай отключения электричества в морозильном отделении следует иметь замороженные пакеты с хладоносителем. При хранении препарата в бытовом холодильнике необходимо ежедневно регистрировать температуру.
В разведенном виде вакцина должна быть защищена от света и солнечных лучей темным колпачком и может храниться при комнатной температуре не более 2-х часов.
Важно!!! При хранении вакцины, даже непродолжительное время при температуре 22-25°С, число жизнеспособных бактерий уменьшается в 2-5 раз, что снижает эффективность иммунизации и может привести к повышению реактогенности.
Неиспользованную вакцину уничтожают кипячением в течение 30 минут, автоклавированием при 126°С 30 минут или погружением в дезинфицирующий раствор (5% раствор хлорамина) на 60 минут.
Вакцинация и ревакцинация БЦЖ и БЦЖ-М
Вакцинацию против туберкулеза проводят на 1-3 сутки после рождения вакциной БЦЖ или БЦЖ-М. Не привитые в роддоме вакцинируются в поликлинике вакциной БЦЖ-М после отмены противопоказаний: в возрасте до 2-х месяцев без предварительной пробы Манту, а в возрасте старше 2-х месяцев при отрицательной пробе Манту (интервал между пробой Манту и вакцинацией от 3-х дней до 2-х недель).
Дополнения в соответствии с Приказом МЗ и СР РФ №673 от 30.10.2007 г.
Вакцинация новорожденных проводится вакциной БЦЖ-М. Вакцина БЦЖ используется только для вакцинации новорожденных в субъектах РФ с показателями заболеваемости, превышающими 80 на 100 тысяч населения и при наличии в окружении новорожденного больных туберкулезом.
Первую ревакцинацию проводят в 7 лет, вторую ревакцинацию — в 14 лет. Ревакцинацию проводят только вакциной БЦЖ, только детям с отрицательной пробой Манту. Интервал между ревакцинациями не менее 5-ти лет.
Другие прививки возможны через 1 месяц после вакцинации (ревакцинации) БЦЖ при нормальном течении местной реакции. При наличии местного поствакцинального осложнения последующие прививки необходимо отложить до консультации фтизиатра.
Алгоритм проведения вакцинации БЦЖ
Вакцинация новорожденных в родильном доме допускается в детской палате в присутствии врача. Формирование укладки для вакцинации проводится в специальной комнате. В день вакцинации во избежание контаминации никакие другие парентеральные манипуляции новорожденному не проводят.
Подготовка документации
- Отобрать формы 063/у (026/у) детей в возрасте 7 и 14 лет с отрицательной пробой Манту;
- Составить списки подлежащих иммунизации.
Подготовка вакцины
- Осмотреть ампулу на соответствие стандарту;
- Вскрыть ее в соответствии с инструкцией;
- Добавить растворитель по стенке ампулы, без образования пузырей перемешать;
- Хранить вакцину под темным колпаком, не более 2-х часов после разведения.
Подготовка пациента к вакцинации
- Осмотр врача, термометрия;
- Оформление допуска к прививке в медицинской документации;
- Обработка зоны введения вакцины спиртовым раствором.
Введение вакцины пациенту
- Для введения вакцины используют одноразовые, туберкулиновые шприцы;
- В шприц набирается 2 дозы вакцины (0,2 мл);
- Одна доза (0,1 мл) спускается в стерильный ватный тампон;
- Оставшаяся доза вакцины вводится пациенту СТРОГО внутрикожно в левое плечо на границе средней и верхней трети.
Прививки регистрируются в следующих формах
- «Обменная карта» (форма №113/у);
- «История развития новорожденного» (форма №097/у);
- «Карта профилактических прививок» (форма №063/у);
- «История развития ребенка» (форма №112/у);
- «Медицинская карта ребенка» (форма №026/у);
- «Сертификат профилактических прививок» (форма №156/у-93);
- «Медицинская карта амбулаторного больного» (форма №025-87);
- «Вкладной лист на подростка к медицинской карте амбулаторного больного» (форма №025-1/у).
Противопоказания для вакцинации и ревакцинации БЦЖ
Абсолютные противопоказания для вакцинации БЦЖ
- Первичный иммунодефицит;
- Генерализованная БЦЖ-инфекция, выявленная у других детей в семье.
Относительные противопоказания для вакцинации БЦЖ
- Масса тела при рождении менее 2000г для вакцины БЦЖ-М и 2500г для вакцины БЦЖ;
- Внутриутробная инфекция;
- Гнойно-септическое заболевание;
- Гемолитическая болезнь новорожденных средне-тяжелая и тяжелая формы;
- Тяжелые поражения ЦНС;
- Генерализованные кожные поражения;
- Острые заболевания;
- Злокачественные заболевания;
- ВИЧ-инфекция у матери.
Абсолютные противопоказания для ревакцинации БЦЖ
- Иммунодефицитные заболевания;
- Осложнения вакцинации.
Относительные противопоказания для ревакцинации БЦЖ
- Острые инфекционные и неинфекционные заболевания;
- Обострение хронических заболеваний;
- Аллергические болезни в стадии обострения;
- Злокачественные новообразования;
- Лучевая терапия и лечение иммунодепрессантами;
- Беременность.
Не являются противопоказаниями к вакцинации (ревакцинации) БЦЖ
- Дисбактериоз при отсутствии клинической симптоматики;
- Увеличение тени вилочковой железы на рентгенограмме;
- Стабильные неврологические состояния (болезнь Дауна, ДЦП, перинатальная энцефалопатия, последствия травм или острых заболеваний и др.);
- Анемия нетяжелая алементарного генеза;
- Врожденные пороки развития;
- Местное лечение стероидами;
- Гомеопатическое лечение;
- Поддерживающая терапия при лечении хронических заболеваний, в т. ч. аллергических заболеваний.
Вакцинация БЦЖ детей с различной патологией
Острые заболевания — прививка возможна через 4 недели после выздоровления.
Частые ОРВИ — прививку проводят через 5-10 дней после очередного заболевания, остаточные катаральные явления (кашель, насморк) не являются препятствием для вакцинации.
Карантин по детским инфекциям — вакцинация БЦЖ возможна сразу после отмены карантина.
Оперативные вмешательства — вакцинация возможна за 1 месяц до операции или через 3-4 недели после операции.
Хронические заболевания — прививка возможна только в период стойкой ремиссии, сроки которой определяются индивидуально.
Аллергические заболевания — вакцинация проводится в период ремиссии на фоне базовой терапии.
Врожденные пороки сердца — вакцинация проводится по достижении минимальных гемодинамических нарушений, в т.ч. на фоне приема сердечных средств.
Болезни свертывающей системы крови — вакцинация проводится только в период стойкой ремиссии (стойкая нормализация числа тромбоцитов).
Иммунодефициты, ассоциированные с тяжелыми заболеваниями (в основном лимфопролиферативными и онкологическими) — в период ремиссии в индивидуальные сроки, но не ранее, чем через 6 месяцев после окончания иммуносупрессивной терапии.
Иммуносупрессия лекарственная и лучевая — вакцинация не ранее, чем через 6 месяцев после окончания курса лечения.
Кортикостероидная терапия: при использовании высоких доз препаратов в течение длительного периода (2 мг/кг/сутки более 1 недели) — вакцинация БЦЖ не ранее, чем через 3 месяца после окончания курса лечения; при использовании низких и средних доз кортикостероидов (до 1 мг/кг/сутки), кратковременных (не более 1 недели) и умеренной длительности (до 2-х недель) курсах, а так же при длительной заместительной терапии физиологическими дозами, местном применении (накожно, ингаляционно, капли и др.) — противопоказаний для вакцинации БЦЖ нет.
ВИЧ-инфекция у матери — в возрасте 18 месяцев после уточнения ВИЧ-статуса ребенка проводится вакцинация БЦЖ. Дети от ВИЧ-инфицированных матерей, получавших трёхэтапную химиопрофилактику передачи ВИЧ (во время беременности, родов и в периоде новорожденности), проводится в родильном доме.
ВИЧ-инфицированным детям вакцинация против туберкулёза не проводится.
Отсутствие медицинской документации (мигранты, беженцы, асоциальные лица) — вакцинация БЦЖ может проводиться при отсутствии поствакцинального рубчика, при отрицательной пробе Манту и отсутствии признаков туберкулеза.
Контакт с больным туберкулезом и вакцинация БЦЖ
После контакта с больным активной формой туберкулеза и при отрицательной пробе Манту показана вакцинация БЦЖ с разобщением от источника инфекции сроком на 2 месяца.
Если в семье новорожденного есть больной туберкулезом, то после вакцинации, проведенной в роддоме, ребенок должен быть изолирован от больного на 2 месяца.
Если туберкулёзом больна роженица, то новорожденный прививается против туберкулёза. Разобщение с матерью не менее, чем на 8 недель, показано, если мать больна активной формой туберкулёза, независимо от наличия или отсутствия бактериовыделения. Мать госпитализируют для лечения. Ребёнка переводят на искусственное вскармливание и госпитализируется в специализированное отделение или выписывают домой к родственникам предварительно обследованным (флюрография) на туберкулез.
Если новорожденный оказался в тесном контакте с больной матерью до проведения вакцинации против туберкулёза (роды на дому и др.), вакцинацию не проводят. Ребёнку назначают курс превентивной химиотерапии на 3 месяца и только после этого при отрицательной пробе Манту и отсутствии клинических признаков заболевания, прививают вакциной БЦЖ.
Родственники не вакцинированного против туберкулёза новорожденного должны быть обследованы (флюрография) с целью исключения у них туберкулёза.
Осложнения после вакцины БЦЖ и БЦЖ-М
Важно!!! Родители ребенка должны быть информированы о планируемой прививке и характере местной вакцинальной реакции.
Причины возникновения поствакцинальных осложнений
- Биологические свойства штамма БЦЖ;
- Большое количество жизнеспособных единиц в прививочной дозе;
- Нарушения техники внутрикожного введения вакцины;
- Нарушения правил хранения и транспортировки вакцины;
- Нарушение показаний к проведению вакцинации.
1 категория осложнений — локальные кожные поражения
Подкожный инфильтрат — развивается в месте введения вакцины. Величина инфильтрата 15-30 мм и более, в центре может быть изъязвление. Может сопровождаться увеличением регионарных лимфоузлов.
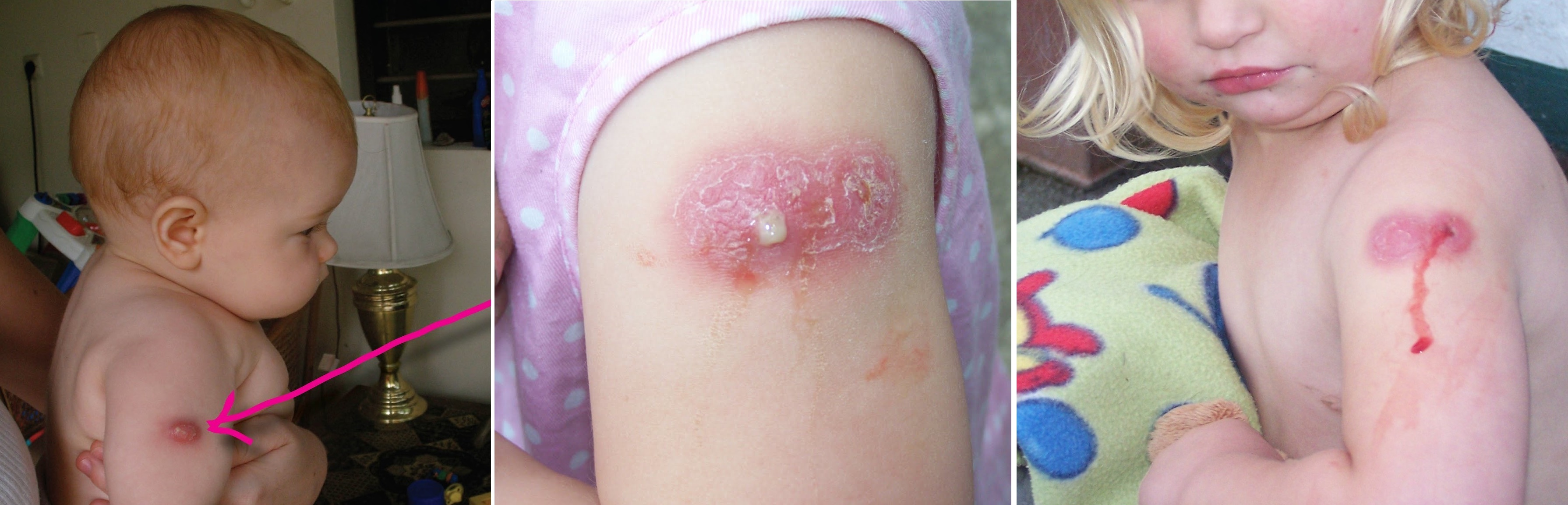
Подкожные холодные абсцессы (асептические инфильтраты, БЦЖ-иты) — опухолевидное образование от 10 мм и более без изменения кожи над ним, в центре определяется флюктуация, возможно изъязвление в случае самопроизвольного вскрытия. Может сочетаться с увеличением подмышечных лимфоузлов. Возникает через 1-8 месяцев после проведения прививки. Развитие холодного абсцесса связано с нарушением техники внутрикожного введения препарата и попаданием вакцины под кожу.
Язвы (поверхностные и глубокие) — дефект кожи и подкожной жировой клетчатки в месте введения вакцины размером от 10 до 30 мм в диаметре, края подрыты, инфильтрация вокруг выражена слабо, дно покрыто обильным гнойным отделяемым. Появляются через 3-4 недели после проведения прививки.
Лимфадениты (регионарные, чаще подмышечные, реже над- и подключичные) — увеличение лимфатических узлов до 4 («фасоль»), 5 («лесной орех»), 6 («грецкий орех») размеров. Консистенция вначале мягкая, затем плотная, пальпация безболезненная, кожа над ними не изменена или розового цвета, может сопровождаться казеификацией с прорывом казеозных масс наружу и образованием свища с умеренным или обильным гнойным отделяемым. Если поствакцинальный лимфаденит держится долго, у ребенка могут появиться симптомы интоксикации (периодическая малая субфебрильная температура, пониженный аппетит, остановка или плохая прибавка в массе тела и др.). Лимфаденит появляется через 2-3 месяца.
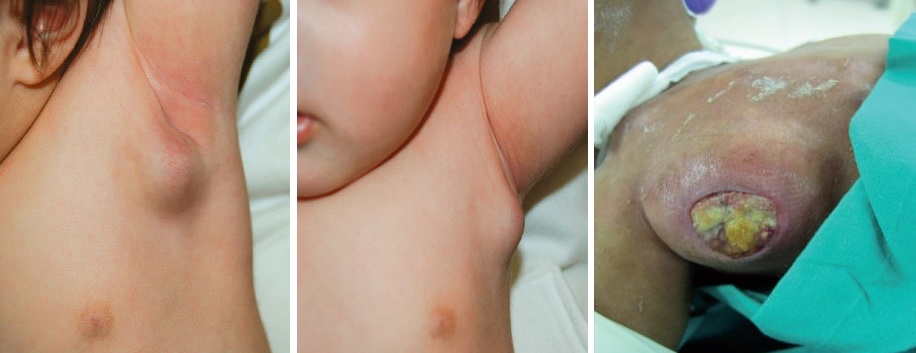
Кальцинат в лимфаузле более 10 мм в диаметре рассматривается как поствакцинальное осложнение.
2 категория осложнений — персистирующая и дессеминированная БЦЖ-инфекция без летального исхода
Оститы — поражения костной системы. Клинически протекают как костный туберкулез, обычно заболевание ограничивается одной костью конечности, грудины, ключицы, ребра, реже поражаются позвонки, кости черепа, таза. В месте введения вакцины иногда отмечается слабая местная реакция. Критерием, позволяющим предположить поствакцинальную этиологию поражения костной системы, является возраст ребенка от 6 месяцев до 1 года и ограниченность очага поражения. Диагноз ставится на основании гистологических и бактериологических исследований — высевания из пораженного органа вакцинного штамма БЦЖ.
Лимфадениты генерализованные — две и более локализаций. Клиническая картина та же, что и при региональных лимфаденитах, однако чаще и раньше развиваются явления интоксикации.
Красная волчанка, аллергические васкулиты и др. встречаются редко.
3 категория осложнений — дессиминированная БЦЖ-инфекция с летальным исходом при врожденном иммунодефиците
Тяжелое общее заболевание с полиморфной клинической симптоматикой, обусловленной поражением различных органов, большей частью заканчивается летально. На аутопсии можно выделить вакцинный штамм. К числу факторов, способствующих ее развитию, относят иммунодефицитные состояния, в частности, дефицит Т-клеточного звена иммунитета, хроническую гранулематозную болезнь.
4 категория осложнений — пост-БЦЖ синдром, возникший вскоре после вакцинации БЦЖ, главным образом аллергического характера (узловатая эритема, сыпи и т.д.), келоид
Келоидный рубец — может быть различной величины. Формируется на месте зажившей постпрививочной реакции и представляет собой соединительнотканное опухолевидное образование. Возвышается над уровнем кожи, плотной, иногда хрящевой консистенции, поверхность гладкая, стекловидная, окраска от бледно-розового до синюшной и коричневой. Сопровождаются чувством зуда, возможны болевые ощущения. Чаще появляются у ревакцинированных девочек препубертатного возраста и подростков с аллергической настроенностью организма или в случае очень высоко проведенной прививки (в области плечевого сустава), что приводит к раздражению постпрививочного рубчика тканью одежды. Обычно постпрививочные келоиды не имеют тенденцию к росту. В ряде случаев может начаться их медленный рост, сопровождающийся болевыми ощущениями в виде покалывания в области рубца с зудом или чувством жжения, вокруг келоида появляется розовый «венчик», а в толще его — сосудистая сеть.
Показатель частоты поствакцинальных осложнений в России — 0,02% или 21,1 на 100 тысяч привитых, из них у вакцинированных — 30,7 на 100 тысяч привитых, а у ревакцинированных — 10,9 на 100 тысяч привитых.
Распределение частоты осложнений по видам:
- Лимфадениты — 0,01% (11,5 на 100 тысяч привитых);
- Холодные абсцессы — 0,0006% (5,9 на 100 тысяч привитых);
- Инфильтраты — 0,0015% (1,5 на 100 тысяч привитых);
- Язвы — 0,002% (1,7 на 100 тысяч привитых);
- Келоидные рубцы — 0,004% (0,4 на 100 тысяч привитых);
- Оститы — 0,00006% (0,06 на 100 тысяч привитых).
Мониторинг и регистрация поствакцинальных осложнений
Наблюдение за вакцинированными и ревакцинированными проводят врачи и медсестры общей лечебной сети через 1, 3, 6, 12 месяцев после вакцинации — оценивают местную прививочную реакцию и состояние регионарных лимфоузлов. Информацию вносят в медицинскую документацию.
При подозрении на поствакцинальные осложнения необходимо:
- Направить ребенка на консультацию к фтизиатру;
- Сведения о характере осложнений фиксируются в учетных формах;
- Информировать о выявленном осложнении руководителя данного медицинского учреждения;
- Направить экстренное извещение (форма №58/1) в территориальный центр госсанэпиднадзора;
- Составить «Карту регистрации больного с осложнением после иммунизации туберкулезной вакциной» и направить ее копию в республиканский центр по осложнениям противотуберкулезной вакцины Минздрава РФ при НИИ Фтизиопульмонологии ММА им. И.М. Сеченова;
- Обо всех случаях осложнений или несоответствии физических свойств туберкулезной вакцины сообщать в государственный НИИ Стандартизации и контроля медицинских биологических препаратов имени Л.А. Тарасевича и в адрес предприятия, изготовившего препарат.
При развитии тяжелых послевакцинных осложнений, повлекших за собой инвалидизацию ребенка, государство обязано выплатить ребенку единовременное пособие и пенсию по инвалидности.
На основании 5 Федерального Закона РФ №157 от 17 июля 1998г. «Об иммунопрофилактике инфекционных болезней» граждане имеют право на:
-
Бесплатные профилактические прививки, включенные в национальный календарь профилактических прививок;
-
Бесплатный медицинский осмотр, а при необходимости и медицинское обследование перед профилактическими прививками в государственных учреждениях здравоохранения;
-
Бесплатное лечение в государственных учреждениях здравоохранения при возникновении поствакцинальных осложнений.
Отказ от профилактических прививок
При осуществлении иммунопрофилактики граждане обязаны:
- выполнять предписания медицинских работников;
- в письменной форме подтвердить отказ от профилактических прививок.
Факт отказа от прививки с указанием последствий отказа от прививки оформляется в «Истории развития новорожденного» (форма №097/у), «Истории развития ребенка» (форма №112/у), «Медицинской карте ребенка» (форма №026/у) и подписывается родителями или лицом, его заменяющим, а также руководителем лечебного учреждения и участковым врачом.
При нежелании родственника ребенка, дающего отказ, поставить свою подпись под документом. Это делают как минимум 2 медработника в его присутствии.
При отсутствие профилактических прививок возможен
- временный отказ в приеме граждан в образовательные и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий;
- отказ в приеме граждан на работы или отстранение граждан от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями.
