Патология сосудов головы и шеи на УЗДГ (лекция на Диагностере)
Статья находится в разработке.
Признаки острой и хронической вертебро-базилярной недостаточности: головные боли, шум в ушах, головокружения с тошнотой и рвотой, приступы внезапного падения без потери сознания (дропатаки), в тяжелых случаях появляются нарушения зрения, речи и глотания.
Самая частая причина стеноза в артериях — атеросклероз, реже — неспецифический аорто-артериит. Возможны и врожденные аномалии развития сосудов.
Атеросклероз сонных артерий на УЗИ
Чтобы в В-режиме получить четкое изображение сосудистой стенки требуется высокочастотный линейный датчик более 7 МГц: разрешение датчика 7 МГц — 2,2 мм, 12 МГц — 1,28 мм. Если ультразвуковой луч ориентировать перпендикулярно (90°) стенке сосуда, то получится максимальное отражение и эхо-интенсивность в изображении.
Атеросклероз выражается в инфильтрации стенок сосудов липидами, с последующим развитием соединительнотканных утолщений — атеросклеротических бляшек (АБ). Атеросклероз чаще развивается в устьях и бифуркациях, где разделяется и нарушается ламинарный кровоток.
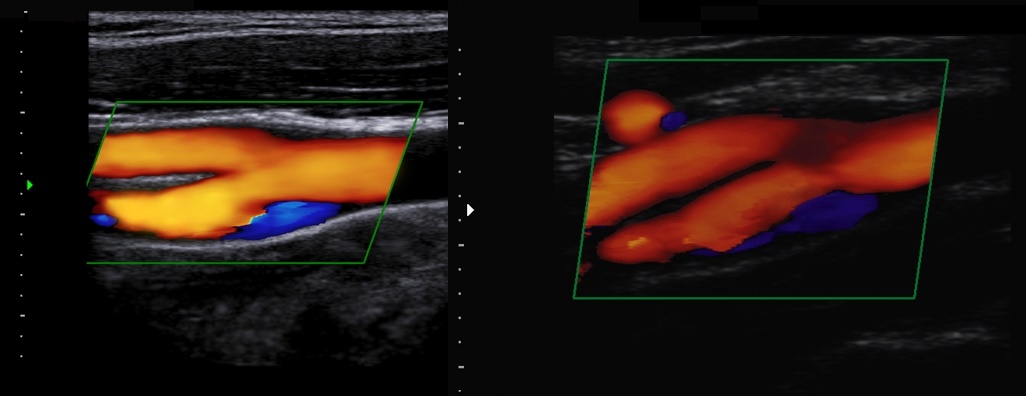
Фото. В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, которая в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси ВСА. Эта так называемая зона разделения потока. В этой зоне чаще всего формируются АБ. Иногда здесь встречаются крупные бляшки без стенозирования.
На ранних стадиях атеросклероза определяют утолщение комплекса интима-медиа(КИМ), неоднородность эхоструктуры, волнистость контура.
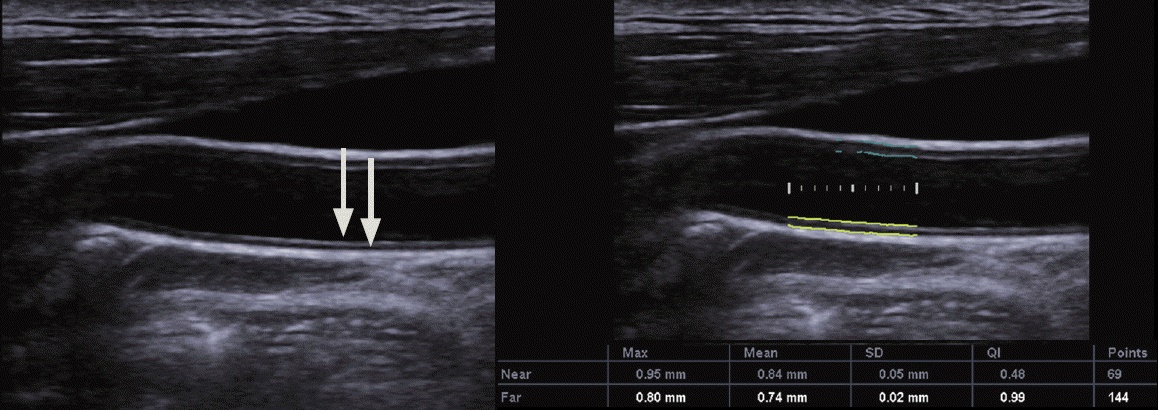
Важно!!! Толщину КИМ оценивают по задней стенке сосуда в ОСА — на 1,5 см ниже бифуркации, в ВСА — на 1 см выше бифуркации, в НСА ствол короткий. У взрослых людей толщина КИМ ОСА в норме составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Как измерить толщину КИМ в нормальном сосуде и при атеросклерозе смотри здесь.
Фото. Чтобы измерить КИМ в дистальном отделе ОСА, нужно вывести две четко видимые гиперэхогенные линии на границе между просветом сосуда и интимой, а так же медиа-слоем и адвентицией (стрелки) . Показан пример автоматического измерения толщины КИМ.
Атероматозная каротидная бляшка (АБ) распространяется по крайней мере на 0,5 мм в просвет артерии и/или составляет более 50% от окружающего значения IMT и/или имеет IMT> 1,5 мм.
На рисунке 1 схематично показано измерение IMT и три способа определения CP.
На продольном и поперечном срезах определяют локализацию бляшек: концентрическая или эксцентрическая; передняя, задняя, медиальная или латеральная.
Все классификации АБ основаны на эхогенности и однородности эхоструктуры:
- Гомогенные с гладкой поверхностью — считаются стабильными и имеют благоприятный прогноз.
- Кальцинированные — имеют гиперэхогенные включения и акустическое затенение позади.
- Гетерогенные с зонами разной эхогенности, а так же гипоэхогенные с плотными включениями и образованиями типа «ниша» — считаются нестабильными и могут привести к сосудистым катастрофам вследствие тромбоза сосудов и эмболических осложнений.
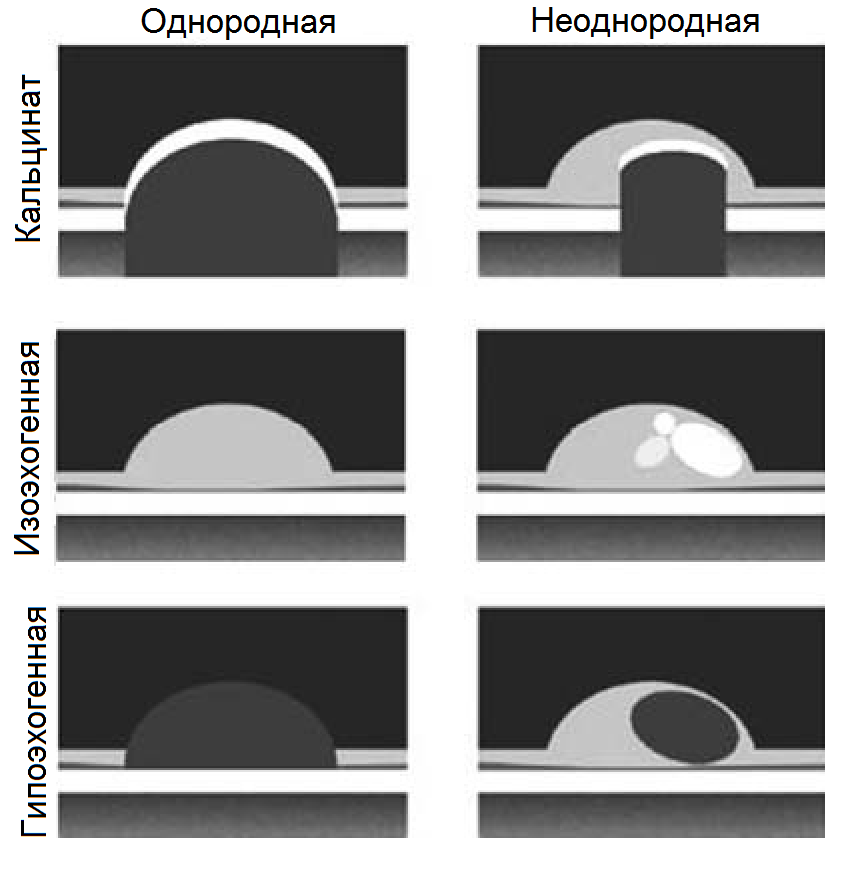
Фото. В ОСА АБ с гладким и ровным контуром, изоэхогенная, неоднородная. На продольном срезе определяется гиперэхогенная линейная структура с акустической тенью позади — кальцинат, на поперечном срезе в центре бляшки определяется очаг пониженной эхогенности — возможно, кровоизлияние.
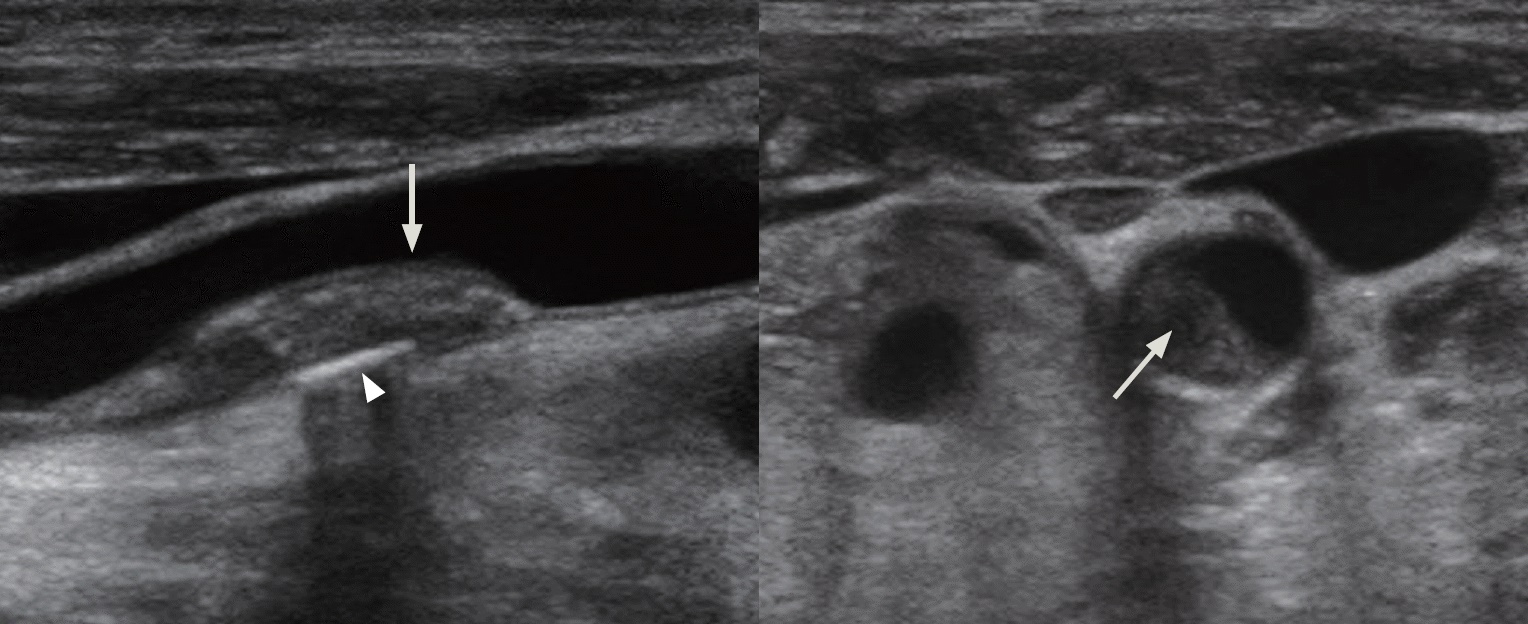
Фото. В ОСА АБ с ровной поверхностью, неоднородная: слева — гипоэхогенная, справа — изоэхогенная с гиперэхогенной линейной структурой и акустической тенью позади (кальцификат).
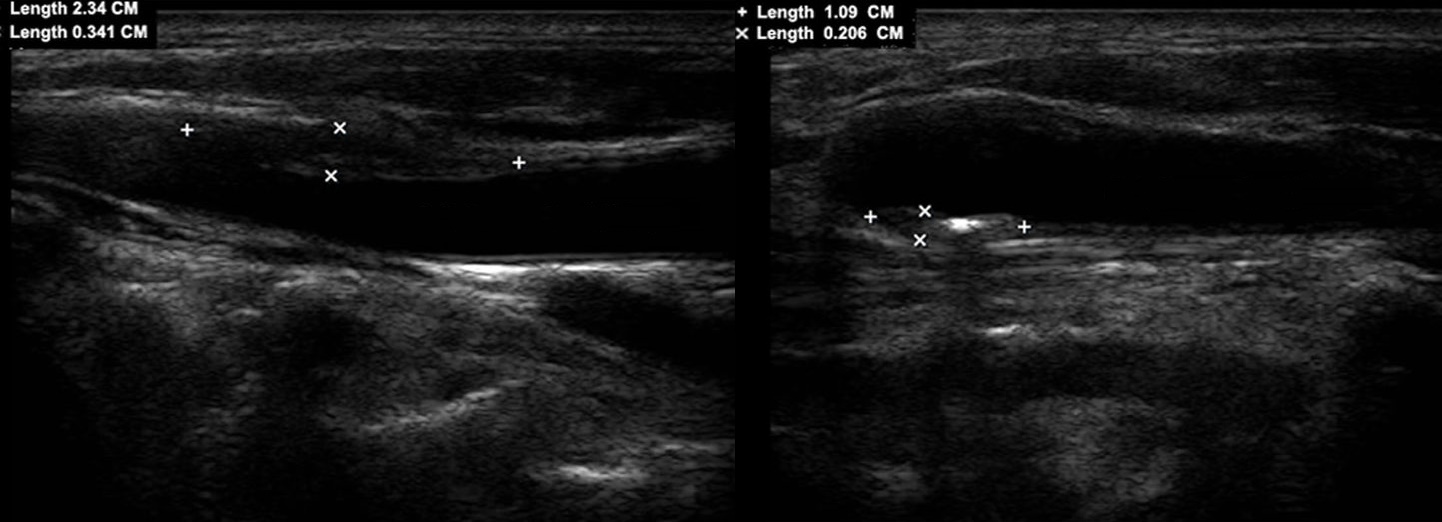
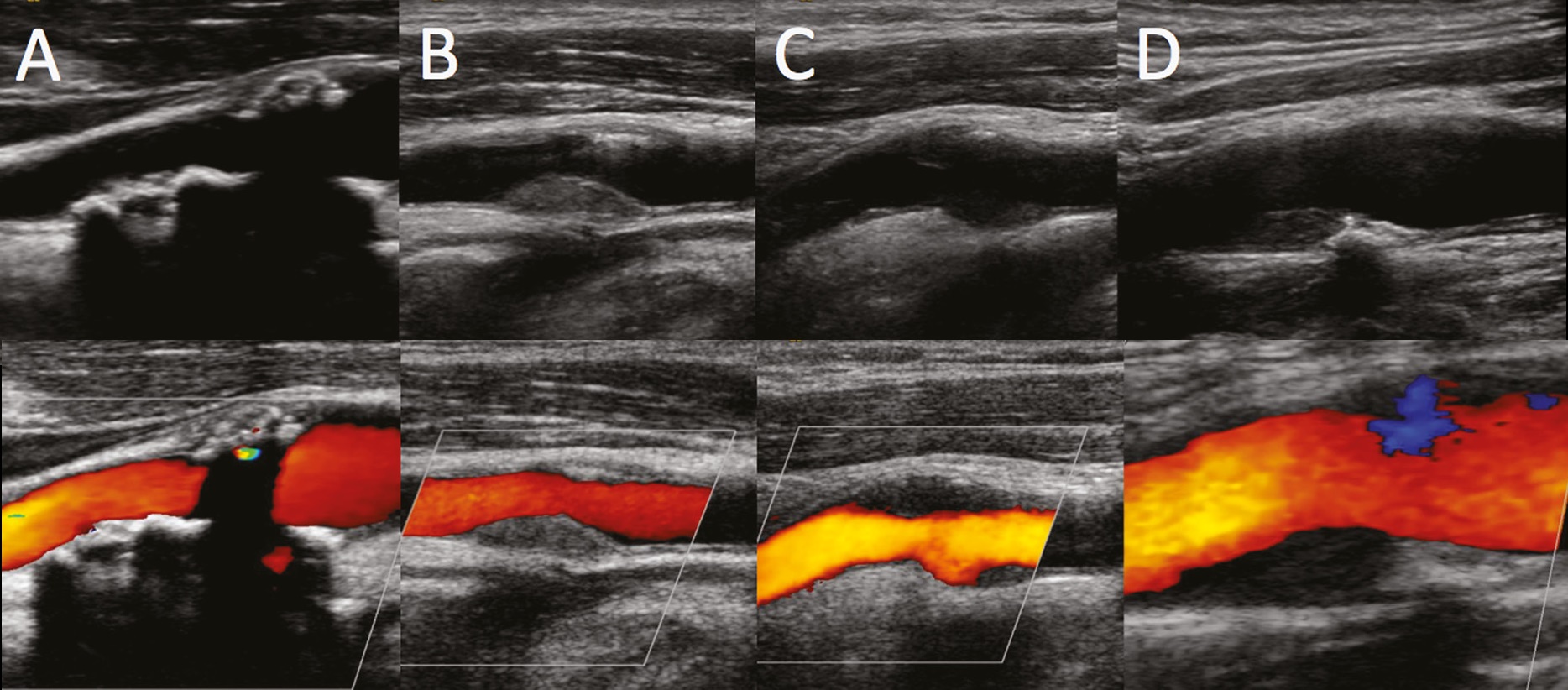
Фото. Гипо- (С, D) и изоэхогенные (B) бляшки, а так же гиперэхогенные бляшки с акустической тенью (А) трудно различить в В-режиме. Используйте ЦДК, чтобы обнаружить дефект заполнения.
Патологическая извитость магистральных сосудов шеи чаще бывает следствием атеросклеротического поражения стенок сосудов. Различают С-образные, S-образные и петлеобразные формы извитости. Извитость может быть гемодинамически незначимой и значимой. Гемодинамически значимая извитость характеризуется наличием турбуленции кровотока в местах острого или прямого угла.
Стеноз сонных артерий на УЗИ
Четыре способа определить степень стеноза ОСА в области бифуркации
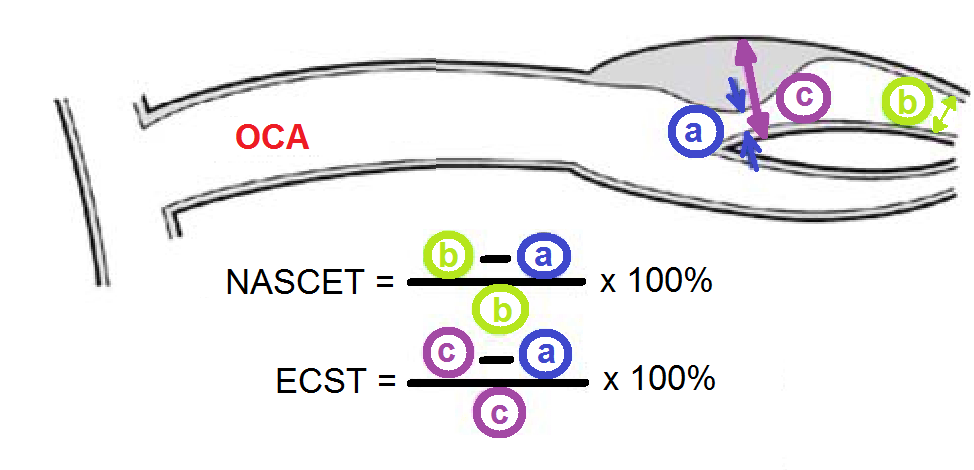
- NASCET (North American Symptomatic Carotid Endarterectomy Trial) — степень стеноза вычисляется как отношение разности величины диаметра ВСА дистальнее места стеноза к величине свободного (от интимы до интимы) просвета сосуда в области стеноза, выраженное в процентах;
- ECST (European Carotid Surgery Method) — степень стеноза бифуркации ОСА вычисляется как отношение разности величины максимального (от адвентиции до адвентиции) и свободного (от интимы до интимы) просвета сосуда в области стеноза к величине максимального диаметра сосуда, выраженное в процентах;
- СС (Common Carotid) — степень стеноза вычисляется как отношение разности величины диаметра ОСА проксимальнее места стеноза и величины свободного (от интимы до интимы) просвета сосуда в области стеноза к величине диаметра ОСА, выраженное в процентах;
- Степень стеноза определяется еще как отношение площади проходимого участка сосуда (от интимы до интимы) к его общей площади (от адвентиции до адвентиции) на поперечном срезе.
Чтобы определить степень стеноза, должна быть повышенная скорость через суженный сегмент и постстенотические нарушения, дистальные к стенозу. Наибольшая скорость используется для классификации степени сужения. PSV являются ведущими в классификации стеноза ВCA. При необходимости принимают во внимание дополнительные параметры — отношение PSV ВСА/ОCA, EDV.
Таблица. Доплер-критерии для определения степени стеноза ВСА. Для отношение PSV ВСА/ОСА используют наивысший PSV от начала ВСА и самый высокий PSV с ОCA (2-3 см проксимально к бифуркации).
При наличии контралатеральной окклюзии ВСА скорость на ипсилатеральной ВСА может быть увеличена. Чтобы избежать переоценки стеноза ВСА, были предложены новые критерии скорости. PSV более 140 см/сек используются для стеноза >50% и EDV более 155 см/сек для стеноза более 80%.
Важно!!! Хирургическое лечение (эндартериоэктомия) показано при стенозе более 60-70%.
Фото. PSV в левой ОСА составляет 86 см/сек. На левой ВСА максимальный PSV 462 см/сек, EDV 128 см/сек. Отношение PSV ВСА/ОСА — 5,4. Стеноз левой ВСА 70-79%.
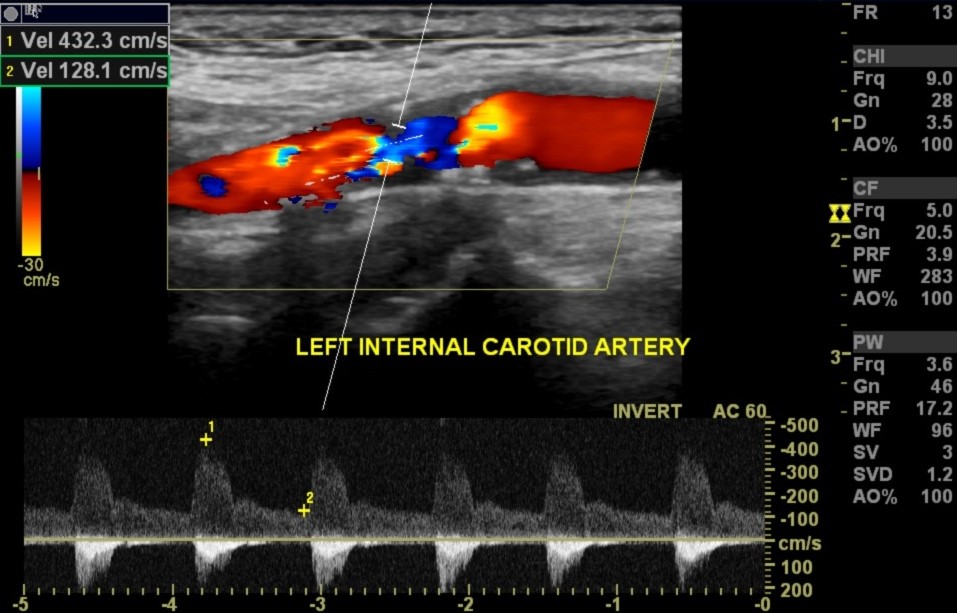
Фото. В ВСА максимальный PSV 356 см/сек, EDV 80 см/сек. Стеноз левой ВСА 50-69%.
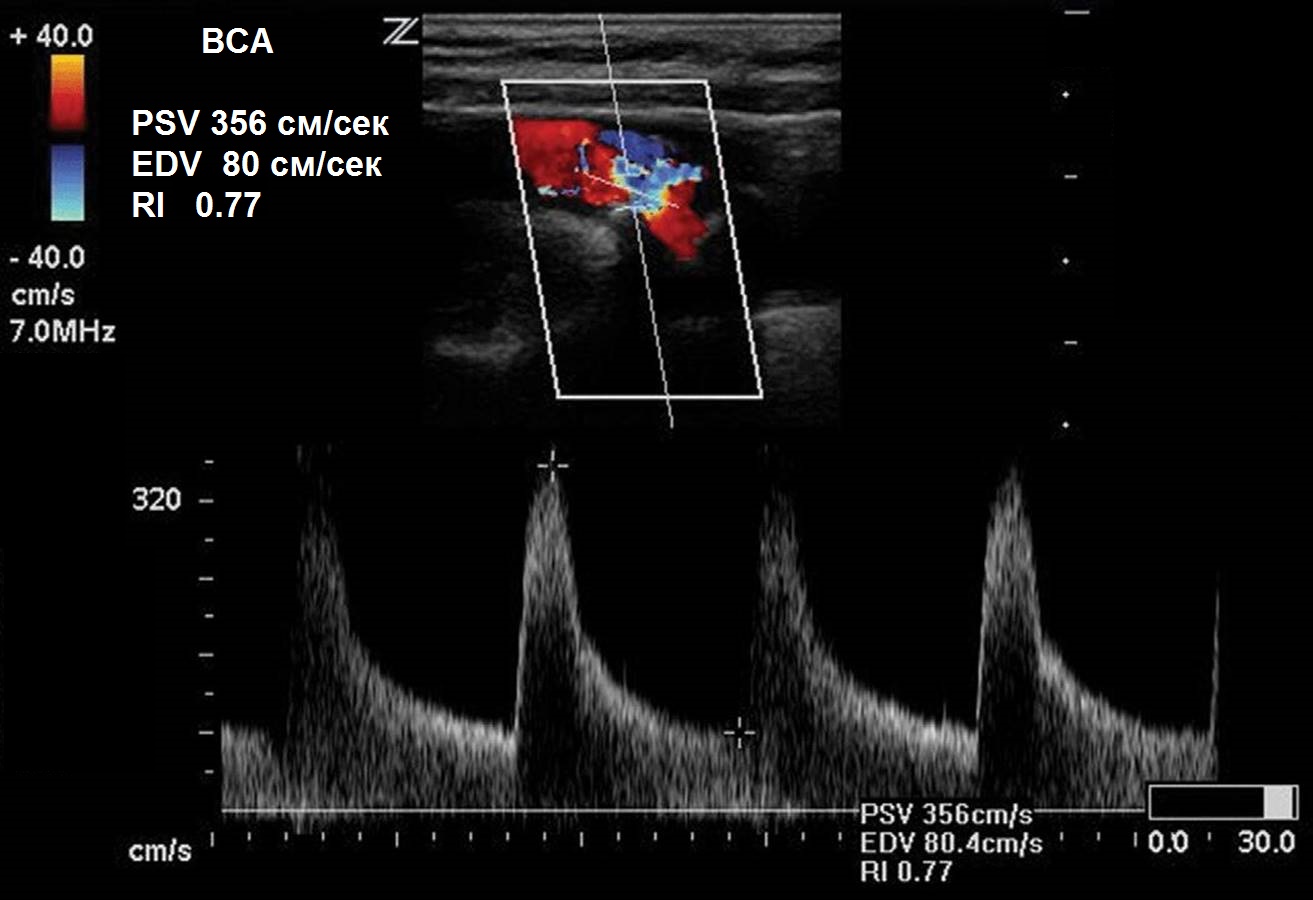
Фото. В ВСА максимальный PSV 274 см/сек, EDV 64 см/сек. Стеноз левой ВСА 50-69%.
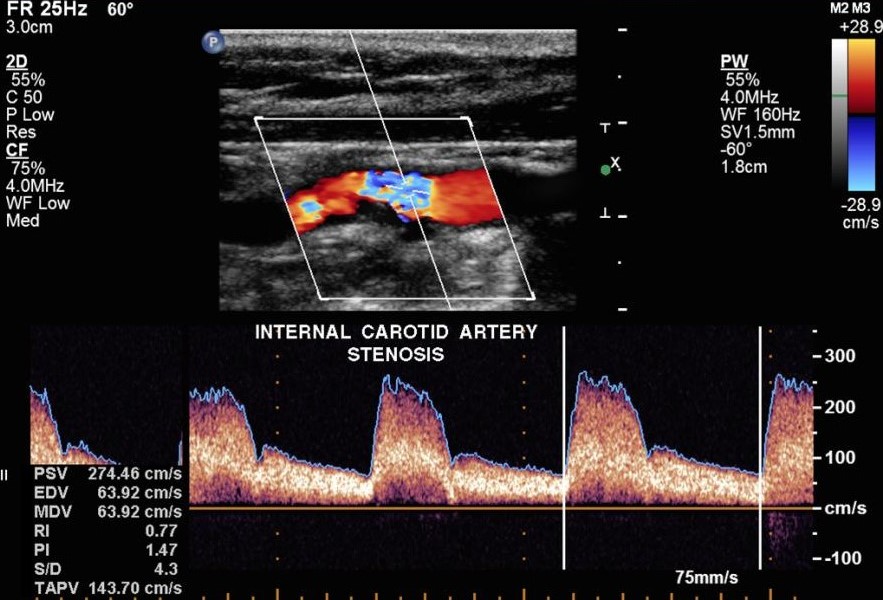
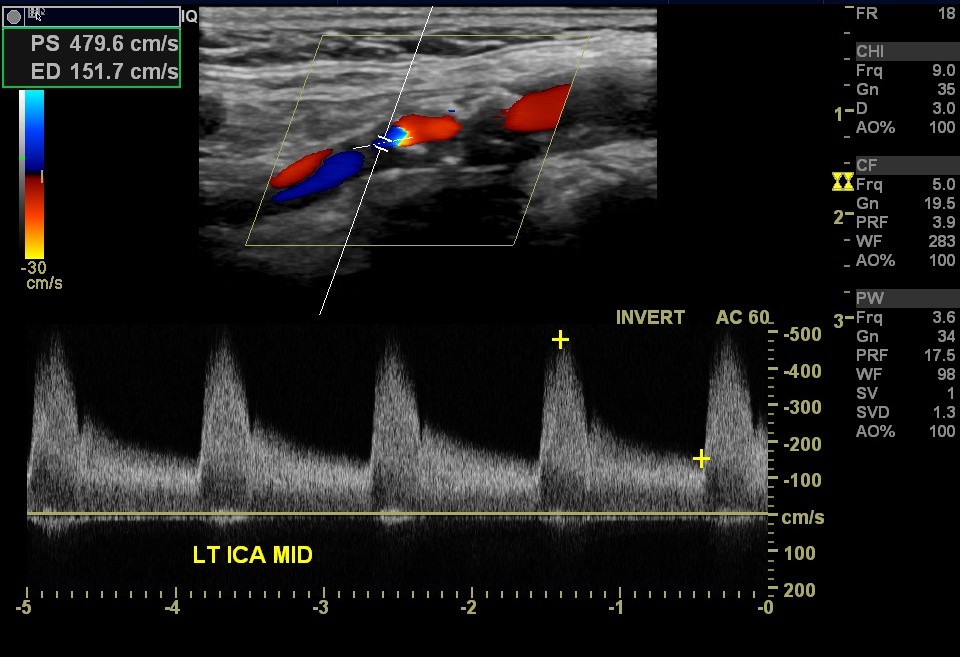
Фото. В ВСА максимальный PSV 480 см/сек, EDV 151 см/сек. Стеноз левой ВСА — близко к окклюзии.
Сердечные влияния на кровоток в сонных артериях
- Высокий PSV (>135 см/сек) в обеих ОСА может быть обусловлен высоким сердечным выбросом у пациентов с гипертонической болезнью или молодых спортсменов.
- Низкий PSV (менее 45 см/сек) в обеих ОCA, вероятно, будет вторичным по отношению к ослабленному сердечному выбросу при кардиомиопатиях, поражении клапанов или обширном инфаркте миокарда.
- У пациентов с недостаточностью сердечных клапанов и регургитацией проксимальный спектр ОCA имеет очень низкую EDV.
- При аритмиях PSV будет низким после преждевременного сокращения желудочков, после компенсаторной паузы PSV станет высоким.
Окклюзия или почти окклюзия сонных артерий на УЗИ
Важное значение имеет различие между окклюзией и почти окклюзией: при сильном сужение может помочь хирургическое лечение, а при полной окклюзии – нет.
При почти или полной окклюзии ОCA изменяется направление потока в НCA. Аппарат должен быть настроен, чтобы обнаружить низкие скорости потока. Для этого следует обеспечить соответствующую частоту повторения импульсов (PRF). При почти окклюзии на ЦДК определяют «строковый знак» или «поток струйки».
Признаки окклюзии ВCA на УЗИ
- АБ заполняет просвет;
- пульсация отсутствует;
- вблизи окклюзии обратный кровоток;
- отсутствует диастолическая волна в ипсилатеральной ОCA.
При окклюзии ВCA НCA становится обходным путем для внутричерепного кровообращения и может демонстрировать низкую устойчивость и проявляться как ВCA (интернализация НCA). Единственным надежным параметром для дифференциации является наличие ветвей НCA в области шеи. Также постукивание по поверхностной теменной артерии отражается на спектре НСА. Хотя, отраженный поток от поверхностной височной артерии также может быть обнаружен в ВCA и ОCA.
Изолированный стеноз НСА клинически не значим. Однако НСА является важной коллатералью. Реваскуляризация стенозированной НСА показана у пациентов с ипсилатеральной окклюзией ВСА.
Диссекция в артериях шеи на УЗИ
Диссекция обычно появляется вследствие травмы. При повреждении стенка сосуда может расслаиваться, а между ее слоями скапливается кровь — интрамуральная гематома. Диссекция может ограничиться небольшим участком сосуда или распространяется проксимально или дистально. Если интрамуральная гематома вызывает гемодинамически значимый стеноз, то появляются неврологические симптомы. Диссекция ОСА встречается в 1% случаев диссекции сосудов шеи. Это связано с тем, что стенка ОСА эластического типа. Мышечного типа стенка ВСА более склонна расслаиваться и кровоточить. После диссекции реканализация вследствие рассасывания гематомы происходит в течение нескольких недель.
При диссекции сонных артерий на УЗИ определяют двойной просвет сосуда, рассекающую мембрану (отслоившаяся интима). При ЦДК чаще удается различить гипоэхогенную интрамуральную гематому от суженого просвета. Но иногда в «ложном» просвете кровь может пульсировать. Для уточнения диагноза может потребоваться МРТ или КТ-ангиография.
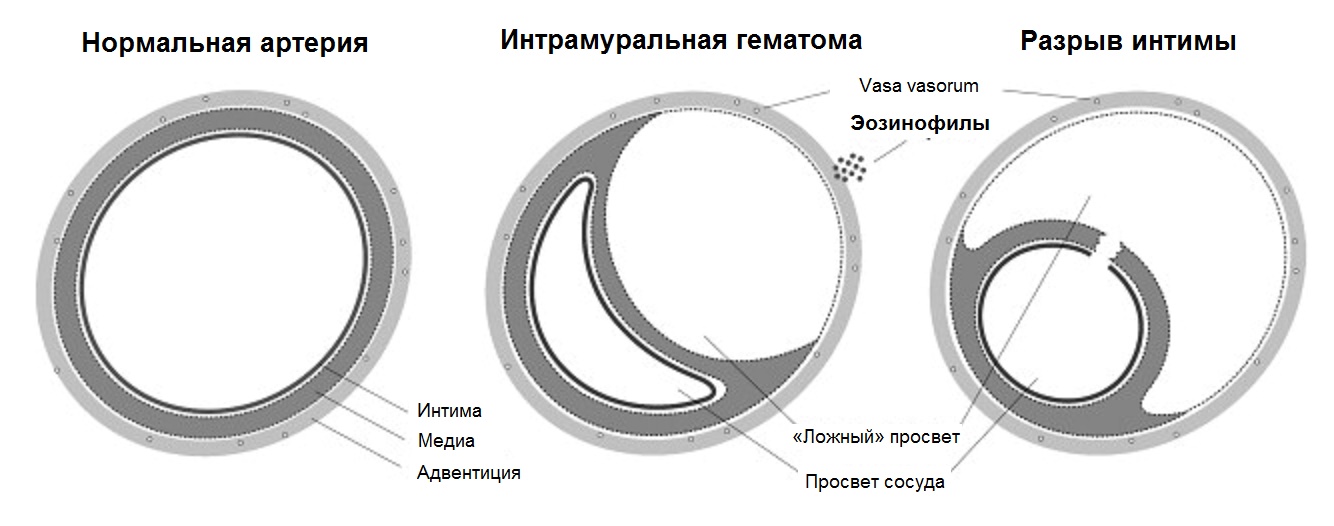
Фото. Диссекция ОСА: рассекающая мембрана (стрелка), ЦДК позволяет различать суженный просвет сосуда и гипоэхогенную зону (звездочка) — гематома между интимой и адвентицией. В «ложном» просвете пульсирует кровь. Диссекция ОСА продолжается в луковицу и проксимальный отдел ВСА, где заметна неоднородная АБ с гиперэхогенным включением с акустической тенью — кальцификация.
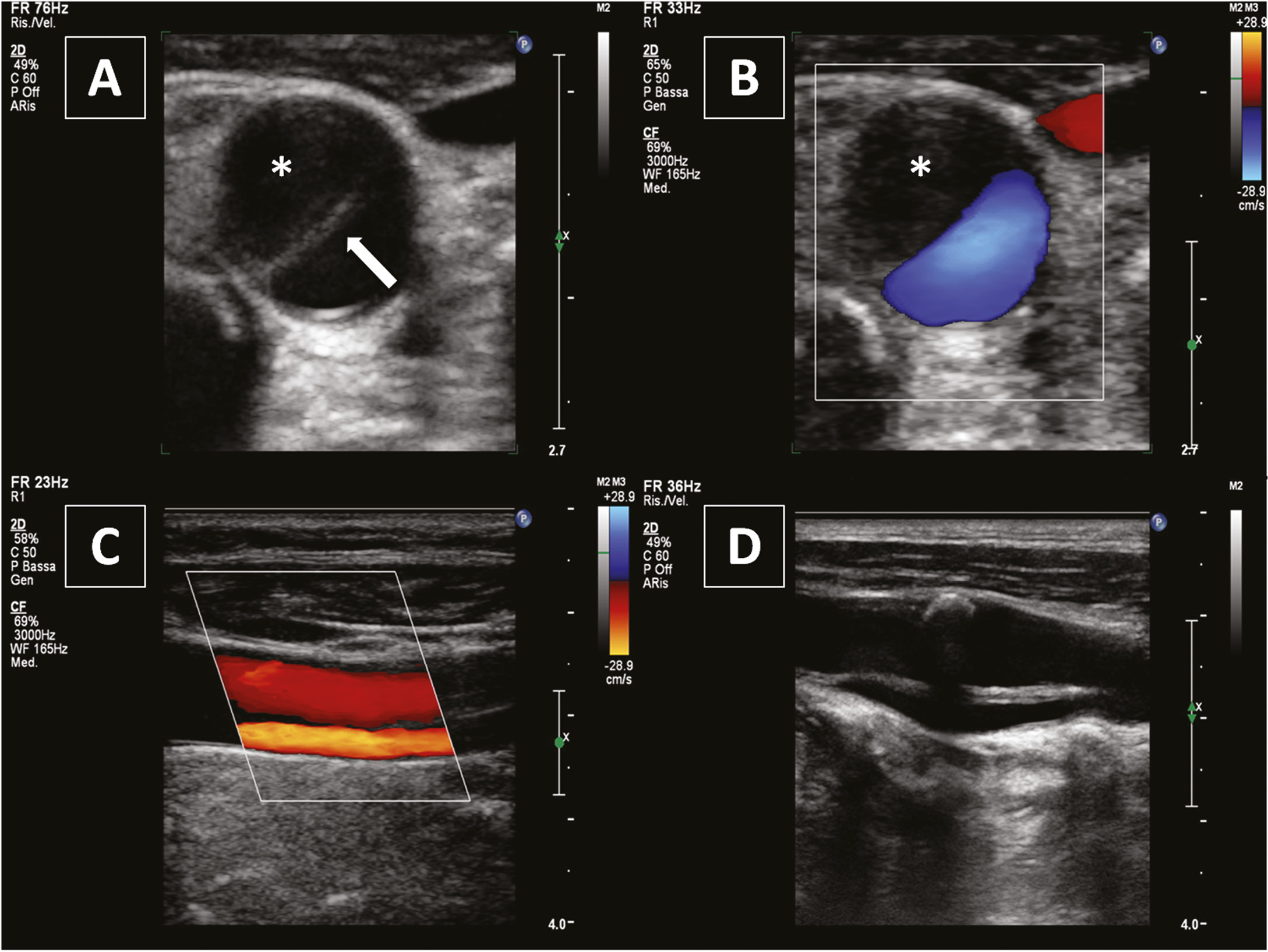
Фото. Диссекция ВСА: рассекающая мембрана (стрелка), ЦДК позволяет различать суженный просвет сосуда и гипоэхогенную зону (звездочка) — гематома между интимой и адвентицией.
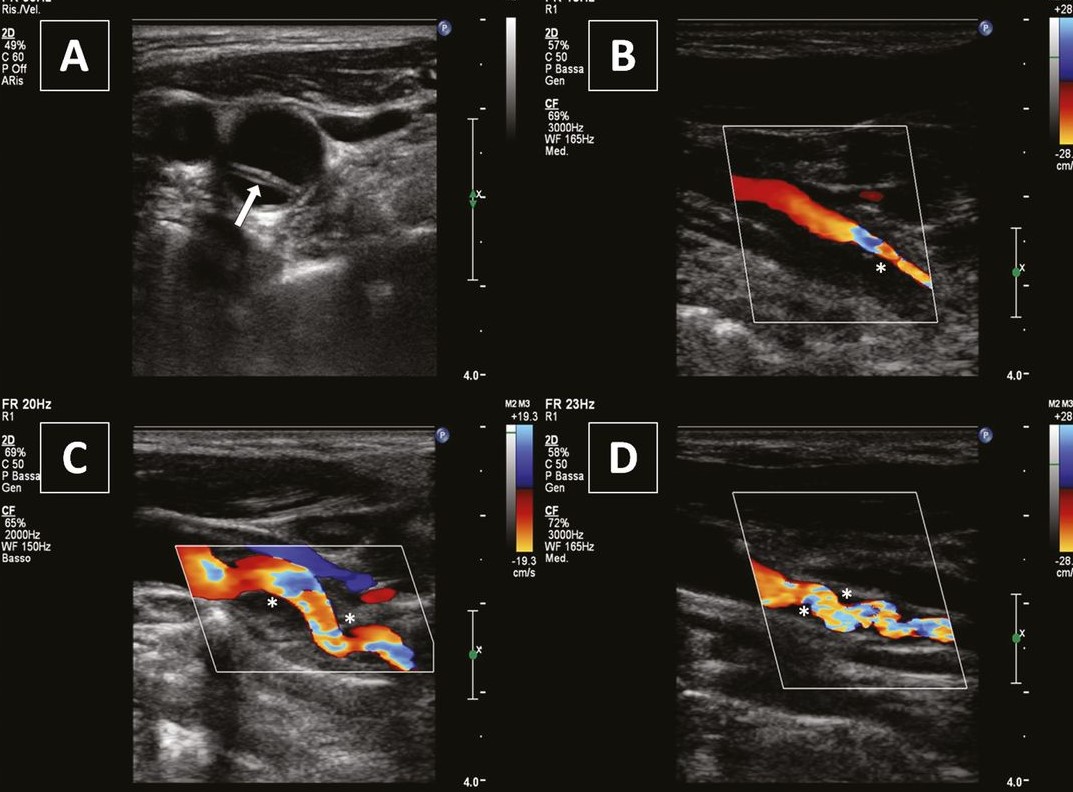
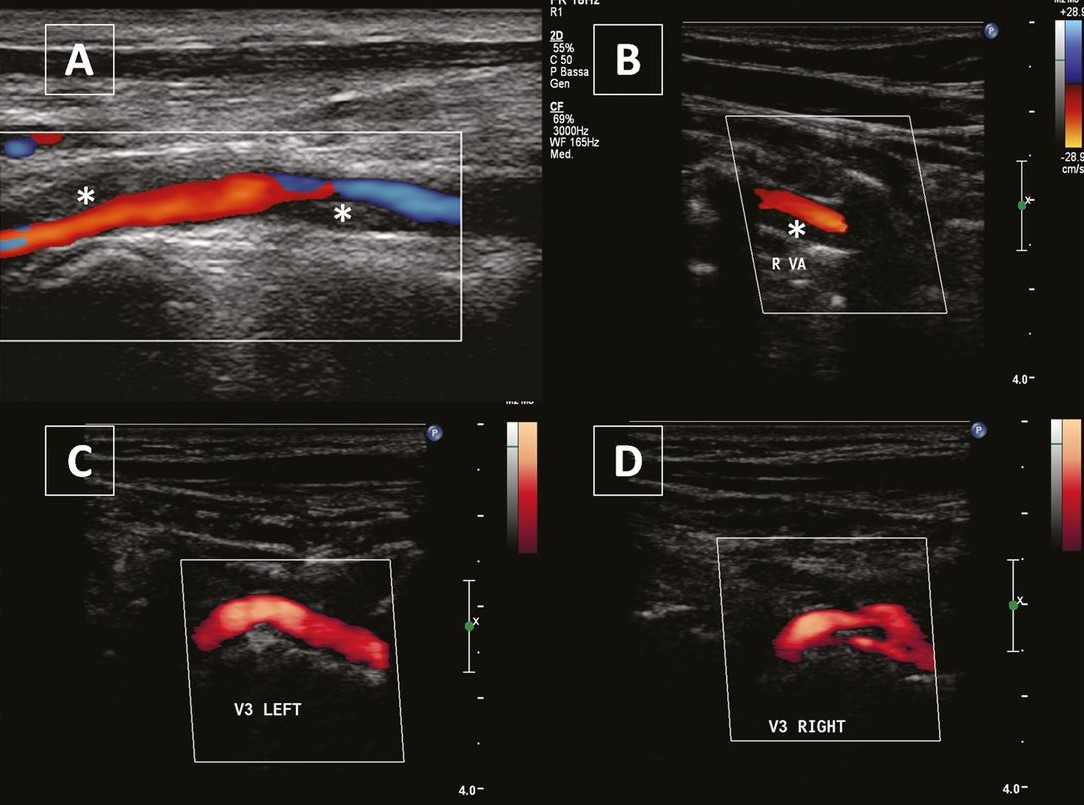
Фото. Диссекция позвоночной артерии: гипоэхогенное утолщение стенки сосуда (звездочки), представляющие внутреннюю гематому в сегменте V1 (А) и в сегменте V2 (В). Нормальный сегмент V3 (С) и двойной просвет в рассеченном контралатеральном сегменте V3 (D).
Аневризма сонных артерий на УЗИ
Аневризма определяется как постоянная фокальная дилатация артериального сегмента, превышающая 50% от диаметра нормального сосуда. Аневризмы экстракраниальной сонной артерии редки. Несколько десятилетий назад такие аневризмы часто приписывались сифилитическому артерииту и перитонзиллярному абсцессу. В настоящее время наиболее распространенными причинами являются травма, кистозный медиальный некроз, фибромускулярная дисплазия и атеросклероз.
Неврологические проявления при аневризме сонных артерий
- вовлечение черепных нервов, которые могут вызвать дизартрию (гипоглобулярный нерв), охриплость (блуждающий нерв), дисфагию (глоссофарингеальный нерв) или тиннитус и лицевые тики (лицевой нерв);
- сжатие шейки симпатической цепи и синдрома Гомера;
- ишемические синкопальные атаки.
Часто пациенты с экстракраниальной аневризмой сонной артерии обращаются с жалобами на образованиев области шеи. Иногда ничего не подозревающий врач выполняет биопсию, за которой следует значительное кровотечение и образование гематомы. Не спутайте аневризму сонной артерии с большой каротидной луковицы.
Фото. Пациент с аневризмой ВСА.
Синдром обкрадывания или стил-синдром на УЗИ
Следует изучать направление кровотока, PSV, EDV и форму спектра ОСА с обеих сторон. Разность скоростей более 20 см/сек указывает на асимметричный поток. Это характерно для проксимального (подключичного) или дистального (внутричерепного) поражения.
При стенозирующих процессах в ПГС, достигающих гемодинамической значимости, изменяется кровоток как в ПКА и ПА, так и в сонных артериях. В таких ситуациях кровоснабжение правой гемисферы и правой верхней конечности осуществляется через сосудистую систему левого полушария за счет формирования различных вариантов синдрома обкрадывания головного мозга.
Позвоночно-подключичный синдром обкрадывания развивается в случае окклюзии или выраженного стеноза в проксимальном сегменте ПКА, до отхождения от неё позвоночной артерии, либо в случае окклюзии или выраженного стеноза брахиоцефального ствола. Из-за градиента давления кровь по ипсилатеральной позвоночной артерии (ПА) устремляется в руку, обкрадывая ВБС. При упражнении ипсилатеральной руки у пациента появляются признаки вертебробазилярнй недостаточности.
Позвоночно-подключичный синдром обкрадывания чаще встречается слева, так как по неизвестным причинам атеросклероз левой ПКА встречается в 3-5 раз чаще, чем правой. Ишемия рук у этих пациентов встречается редко, хотя между двумя руками часто существует значительное различие в кровяном давлении. Уменьшенный пульс лучевой артерии в сочетании с симптомами вертебробазилярной недостаточности, усугубляемой упражнением на руки, является патогномоничным.
Позвоночно-подключичный синдром обкрадывания часто бессимптомный, так как неповрежденный круг Уиллиса позволяет адекватно кровоснабжать задние отделы мозга, несмотря на изменение потока в позвоночной артерии.
Различают постоянную, преходящую и латентную формы стил-синдрома.
Постоянная форма стил-синдрома формируется при окклюзии или субтотальном стенозе ПКА
- кровоток в ПКА коллатерального типа;
- кровоток в ПА ретроградный сниженный;
- при пробе реактивной гиперемии скорость ретроградного кровотока резко увеличивается, а затем возвращается к исходной величине;
- в режиме ЦДК различное окрашивание и направление кровотока по ПА и ОСА и одинаковое окрашивание и направление кровотока по ПА и позвоночной вене.
Преходящая форма стилл синдрома формируется при умеренных стенозах в I сегменте ПКА (в пределах 75%)
- кровоток в ПКА измененно-магистрального типа;
- кровоток по ПА в покое двунаправленный — анте-ретроградный, так как градиент давления за стенозом возникает только в диастолу;
- при пробе реактивной гиперемии кровоток становится ретроградным во все фазы сердечного цикла;
- в режиме ЦДК сине-красное окрашивание потока по ПА.
Этот чередующийся шаблон может перейти к полному разворачиванию потока с использованием ипсилатеральной верхней конечности или после проведения реактивной гиперемии и может быть продемонстрирован путем наблюдения доплеровского сигнала позвоночной артерии после тренировки или высвобождения манжеты кровяного давления, которая была завышена до супрасистолической крови давление в течение примерно 3 минут.
Латентная форма стилл синдрома формируется при малых стенозах в I сегменте ПКА (в пределах 50%)
- кровоток ПКА измененно-магистрального типа;
- кровоток в ПА в покое антеградный, сниженный;
- при пробе реактивной гиперемии кровоток становится ретроградным или двунаправленным.
для окклюзии I сегмента подключичной артерии характерно:
■ полный синдром позвоночно-подключичного обкрадывания;
■ коллатеральный кровоток в дистальном участке подключичной артерии;
■ ретроградный кровоток по позвончной артерии;
■ положительная проба реактивной гиперемии.
для стеноза I сегмента подключичной артерии характерно:
■ переходный синдром позвоночно-подключичного обкрадывания — магистрально-измененный кровоток в дистальном участке подключичной артерии, систолическая реверсия кровотоко по позвончной артерии;
■ кровоток по позвоночной артерии смещен ниже изолинии примерно до 1/3;
■ при декомпрессии кривая кровотока по позвоночной артерии “садится” на изолинию.
Стандартная транскраниальная допплеровская оценка с уделением особого внимания направлению кровотока и скоростям в позвоночных артериях и базилярной артерии также может быть полезна. Кровоток обычно находится вдали от датчика (субоципитальный подход) в вертебробазилярной системе. Если поток движется к покоящемуся датчику или с провокационными маневрами, есть свидетельство кражи.
Фото. Синдром обкрадывания головного мозга при окклюзии плече-головного ствола: А — каротидно-позвоночно-подключичный синдром обкрадывания, Б — позвоночно-подключичный синдром обкрадывания с возвратом по сонной артерии.
Следует заметить, что синдромом обкрадывания, или steal-синдромом, обозначают не только выше указанный частный случай (СППО), но и любую другую ситуацию, при которой имеет место патологический, как правило, в обратном направлении (ретроградный) ток крови в артерии на фоне выраженного сужения или окклюзии магистрального артериального ствола, имеющего развитое дистальное русло и дающего начало данной артерии. Вследствие градиента артериального давления (более низкого в дистальном русле) происходит «перестройка» кровотока, смена его направления с заполнением бассейна пораженной артерии через межартериальные анастомозы, возможно, компенсаторно гипертрофированные, из бассейна смежного артериального ствола.
Опухоли каротидного тела на УЗИ
Опухоли каротидных тел, также называемые хемодектомами (происходят от клеток хеморецепторов), представляют собой сосудистые опухоли, которые возникают из параганглионарных клеток во внешнем слое сонной артерии на уровне бифуркации.
Опухоли определяются как безболезненная пульсирующая масса в верхней части шеи, при большом размере может вызвать трудности при глотании. Десять процентов этих опухолей происходят по обе стороны сонной артерии. Эти опухоли обычно доброкачественны; Только около 5-10% являются злокачественными. Лечение включает хирургию и иногда лучевую терапию.
Фото. Цветное дуплексное изображение опухоли сонной артерии. Обратите внимание на типичное распределение бифуркационных сосудов, вторичное по отношению к месту расположения опухоли между ВCA и НCA, которые обозначены зелеными стрелками. Гиперсосудистость при ЦДК.
Фибромускулярная дисплазия на УЗИ
Фибромускулярная дисплазия — это неатеросклеротическое заболевание, которое обычно поражает интиму артериальной стенки из-за аномального клеточного развития, которое вызывает стеноз почечных артерий, сонных артерий и реже других артерий брюшной полости и конечностей. Это заболевание может вызывать гипертонию, инсульты и артериальную аневризму и рассечение.
В каротидной системе она преимущественно встречается в среднем сегменте МКА, она является двусторонней примерно в 65% случаев. ЦДК может выявить картину турбулентного течения, прилегающую к артериальной стенке, с отсутствием атеросклеротической бляшки в проксимальном и дистальном сегментах ВCA.
Ангиография покажет характерную морфологию «струны бусин» в пораженном сосуде. Эта картина вызвана множественными артериальными дилатациями, разделенными концентрическим стенозом. До 75% всех пациентов с ящуром будут иметь заболевания в почечных артериях. Второй наиболее распространенной артерией является сонная артерия.
Фото. Ангиографическое представление фибромускулярной дисплазии. Обратите внимание на классический вид «струны бусин» в дистальном сегменте экстракраниальной внутренней сонной артерии (ВCA).
Неоинтимальная гиперплазия на УЗИ
Неонатальная гиперплазия объясняет большинство повторных стенозов, возникающих в течение первых 2 лет после сосудистого вмешательства. Развитие неоинтимального гиперпластического поражения связано с миграцией гладких мышечных клеток из среды в неоинтиму, их пролиферацией и их матричной секрецией и осаждением. Таким образом, механизмы миграции клеток гладких мышц являются ключевыми для формирования неоинтимы, раннего повторного стеноза, окклюзии сосудов и окончательной недостаточности сосудистых вмешательств. Это часто является фактором у пациентов, которые испытывают повторный стеноз после каротидной эндартерэктомии.
Патология позвоночных артерий на УЗИ
Нарушение кровотока в ПА может быть вызвано атеросклеротическим, инфекционным, травматическим поражением, гипоплазией ПА, аномалиями отхождения от подключичной артерии и вхождения в позвоночный канал, аномалией костного ложа ПА (вместо борозды образуется костный канал Киммерли), асимметрией размеров ПА, поражением краниовертебрального перехода, но чаще сочетанием различных факторов.
Так как ПА расположена глубоко в области шеи, увеличение ЦДК усиления может помочь визуализации. В ПА в норме антеградный (к мозгу) монофазный ток крови, с высокой скоростью в диастолу и низким сопротивлением. Если в ПА ретроградный (от мозга) ток крови, спектр периферического типа с реверсивной фазой и низкой диастолической скоростью, исключите гипоплазию ПА и стеноз ПКА, чтобы исключить подключичный синдром обкрадывания.
Атеросклероз ПА
Атеросклеротические бляшки чаще всего локализуются в устье ПА, однако, не исключено их развитие на всем протяжении. Чаще всего бляшки гомогенные и фиброзные.
Аномалии развития ПА
Ассиметрия диаметра ПА является почти правилом, обычно просвет левой ПА больше правой ПА. Если ПА отходит не от подключичной артерии, а от дуги аоры или щито-шейного ствола, то это сопровождается уменьшением ее диаметра. Малый диаметр ПА (2,0-2,5 мм) сопровождается асимметрией кровотока — т. н. «гемодинамическое преобладание» большей по диаметру артерии. Диагноз гипоплазия ПА правомерен при диаметре менее 2 мм, а также если одна из артерий в 2-2,5 раза меньше другой.
Аномалии входа ПА в канал поперечных отростков: С6-С7 — норма, С5-С6 — вариант нормы, С4-С5 — позднее вхождение.
Деформации хода ПА при остеохондрозе шейного отдела
Петлеобразная (койлинг) деформация хода ПА 1 сегмент, S-образная деформация 1 сегмента.
При остеохондрозе и деформирующем спондилезе остеофиты в области унковертебральных сочленений сдавливают позвоночную артерию. Смещение и компрессия позвоночных артерий при шейном остеохондрозе могут случаться в результате подвывиха суставных отростков позвонков. Вследствие патологической подвижности между отдельными сегментами шейного отдела позвоночного столба позвоночная артерия травмируется верхушкой верхнего суставного отростка нижележащего позвонка. Наиболее часто позвоночная артерия оказывается смещенной и сдавленной на уровне межпозвоночного хряща между C5 и C6 позвонками, несколько реже — между С4 и С5, С6 и С7, а еще реже — в других местах. При остеохондрозе шейного отдела смотрим кровоток в соседних сегментах и по разнице можем предположить вертеброгенную компрессию.
У детей чаще всего отмечается нарушение регуляции сосудистого тонуса, реже встречаются васкулиты, возможна экстравазальная компрессия. Встречаются врожденные аномалии хода, строения и расположения.
У детей дошкольного и младшего школьного возраста нередки нарушения прямолинейности хода ВСА и ПА. К 12-13 годам рост ребенка в высоту способствует вытягиванию и расправлению большей части изгибов.
Деформации сосудов шеи у детей старше 12 лет расправляются редко и, как правило, сочетаются с другими признаками дисплазии соединительной ткани.
Таким образом, о патологической извитости можно говорить только у детей старше 12 лет, до того нарушение хода можно рассматривать как необходимостью в резерве длины сосуда, который предохраняет его от перерастяжения в период интенсивного роста тела в длину.
Нарушение прямолинейности хода может быть в виде волнообразной извитости без нарушения гемодинамики, С- или S-образного изгиба ВСА с нарушением гемодинамики при наличие острого угла, петлеобразной извитости — гемодинамика может быть нарушена при тугой петли с малым радиусом.
Наибольшее значение имеют деформации сосудов приводящие к образованию перегиба с образованием угла сосудистой стенки, направленного в просвет сосуда — септальный стеноз, что приводит к стойкому или временному нарушению проходимости артерии.
При формировании септального стеноза возникает локальное нарушение гемодинамики в месте максимального изгиба: двунаправленный турбулентный поток, Vps и TAMX увеличивается на 30-40% по сравнению с проксимальным отрезком.
Наиболее выраженные нарушения кровотока наблюдаются при S- или петлеобразной деформации ВСА. Нарушение гемодинамики при односторонней деформации ВСА проявляется снижением Vps на средней мозговой артерии на стороне деформации.
Извитость ПА чаще в сегментах V1 и V2. Чем сильнее выражена деформация, тем больше вероятностьвыраженного снижения Vps по направлению к дистальным отделам. Если извитость не сопровождается стенозом ПА, скорость снижается только при поворотах головы. В этих условиях может возникнуть преходящее расстройство мозгового кровообращения.
Нарушение кровотока в экстракраниальных сегментах не всегда ведет к нарушению кровотока в интракраниальном отделе. Компенсация в этом случае идет из НСА через затылочную артерию и мышечные ветви ПА.
Аплазия сосуда чаще ПА — на УЗИ артерия отсутствует полностью или выявляется гиперэхогенный тяж 1-2 мм без признаков кровотока. Контрлатеральный кровоток в норме или усилен.
Гипоплазия — уменьшение диаметра сосуда вследствие нарушения развития. Гипоплазия ПА встречается часто — диаметр менее 2 мм на всем протяжении, Vps снижена, индексы могут быть повышены. Заостренный систолический пик и повышенные IR до 1,0 свидетельствуют об истинной гипоплазии ПА. В этих случаях интракраниальные сегменты ПА как правило не определяются, так как ПА заканчивается задней нижней мозжечковой артерией или экстракраниальными мышечными ветвями. В 62% случаев гипоплазии ПА ее интракраниальные сегменты видны, форма спектра в норме, асимметрия 30-40%. В отдельных случаях дилятация контрлатеральной ПА — более 5,5 мм.
При гипоплазии ВСА просвет ее ствола на всем протяжении не превышает 3 мм; как правило сочетается c гипоплазией ОСА — менее 4 мм на всем протяжении. Все скорости снижаются асимметрия 30-50%. Контрлатерально увеличение скорости на 15-20%. При гипоплазии ВСА коллатеральное кровообращение обычно недостаточное для компенсации дефекта, что приводит к ишемии мозга и церебральной гемиатрофии еще до рождения.
Берегите себя, Ваш Диагностер!
