КТ при остром геморрагическом инсульте головного мозга (лекция на Диагностере)
Статья в разработке.
Никогда не используйте термин “геморрагический инсульт”, т.к. включает несколько состояний:
- внутримозговое кровоизлияние (ВМК),
- геморрагическая трансформация ишемического инфаркта,
- субарахноидальное кровоизлияние.
Составляет 10-15% от всех случаев инсультов, но сообщается о более высоких показателях в Азии.
ВМК характеризует очень стремительное ухудшение состояния пациента в первые часы болезни.
Смертность более выше чем при ишемическом инфаркте и субарахноидальном кровоизлияние.
Кровоизлияние классифицируется как первичное (80% ) и вторичное (15%) в связи с причинами.
Первичное ВМК связано с артериальной гипертензией в 50% и амилоидной ангиопатией в 30%.
Цереброваскулярные и прочие причины вторичного внутримозгового кровоизлияния включают:
- кровоизлияние при ишемическом инфаркте
- сосудистые мальформации
- аневризмы
- артериовенозные мальформации
- венозная ангиома
- кавернома
- дуральная артериовенозная фистула
- коагулопатия
- новообразования
- травма
- васкулит
- болезнь Моямоя
- синусовый венозный тромбоз
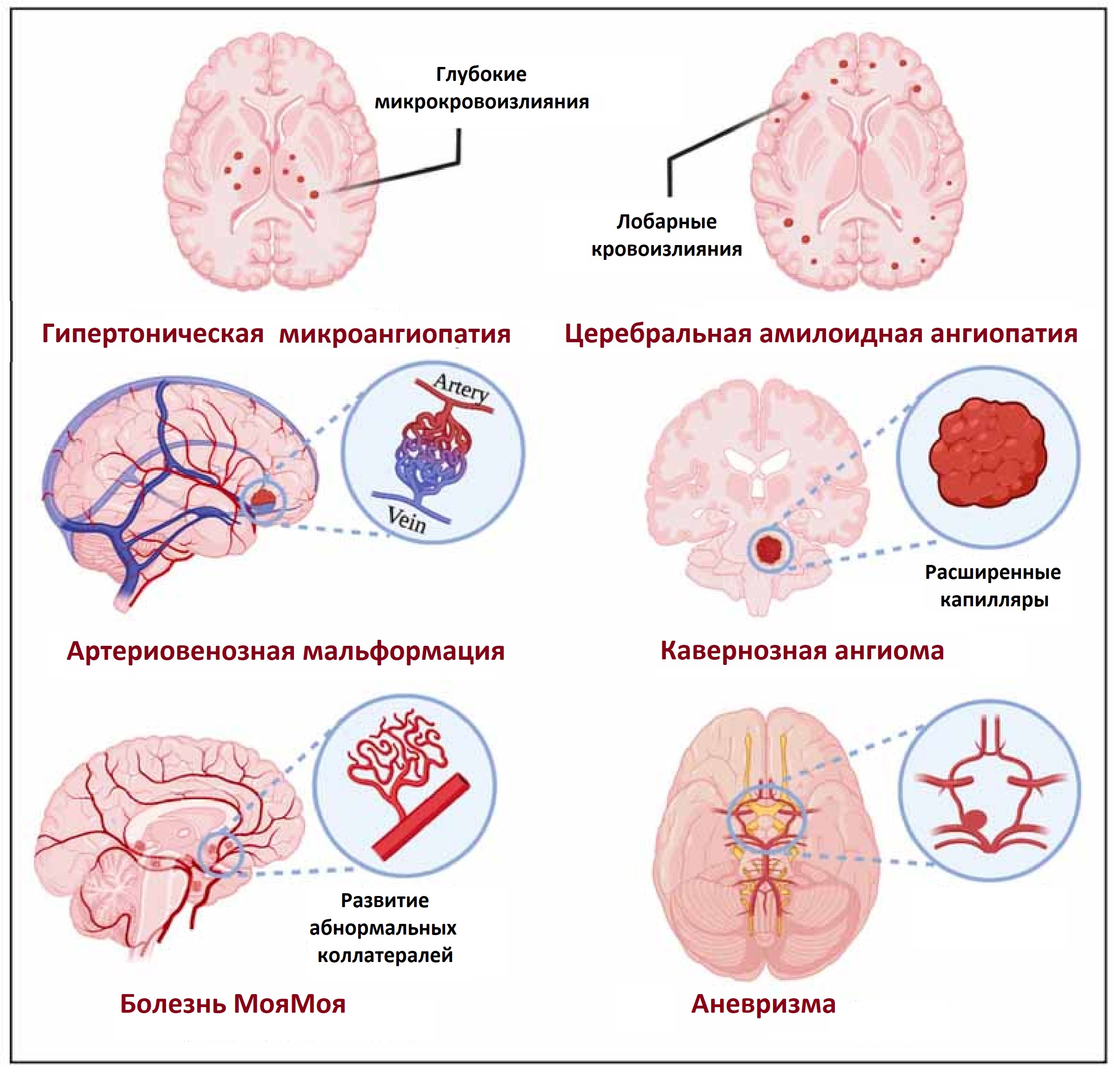
Первичное ВМК вследствие гипертонической микроангиопатии
- Чаще развиваются лакунарные инсульты в местах артериолярной липогиалинизации:
- базальные ганглии/наружная капсула (60-65%),
- таламус (15-20%),
- мост или глубокие ядра мозжечка (10%).
- Эпидемиология:
- вызывает ~ 80% всех внутричерепных кровоизлияний,
- факторы риска включают возраст, гипертонию, диабет.
- Диагностика:
- на МРТ GRE/SWI часто выявляют дополнительные хронические изменения белого вещества и микрогеморрагии.
Первичное ВМК вследствие церебральной амилоидной ангиопатии
- Церебральная амилоидная ангиопатия — это нарушение мозгового кровообращения, вызванное отложением бета-амилоида в артериях малого и среднего калибра в коре головного мозга, белом веществе, оболочках.
- Клинические проявления включают лобарное внутримозговое кровоизлияние, ишемический инсульт, деменцию, обратимую лейкоэнцефалопатию.
- Это наиболее частая причина лобарного кровоизлияния у нормотензивных пациентов пожилого возраста.
- Локализация кровоизлияния:
- Обычно лобарное кровоизлияние, чаще в затылочной и теменной долях.
- Иногда с пальцевидными выступами кровоизлияния или сопутствующее субарахноидальное, субдуральное или внутрижелудочковое кровоизлияния.
- Подсказка: Если у пациента наблюдается снижение когнитивных функций, а кровоизлияние является кортикальным с субарахноидальным компонентом, скорее всего, вы имеете дело с амилоидным кровоизлиянием.
- на МРТ GRE/SWI можно видеть дополнительные микрогеморрагии в местах серо-белого перехода и/или гемосидероз извилин.
Вторичные ВМК вследствие сосудистых мальформаций
Сосудистые мальформации являются самой частой причиной ВМК у людей молодого возраста.
Макрососудистые этиологии требуют эмболизации/резекции, чтобы избежать повторного ВМК.
- Разрыв аневризмы подсказки:
- (1) Обычно имеют по крайней мере небольшой субарахноидальный компонент наряду с интрапаренхиматозной гематомой.
- (2) Часто фронтальная локализация (из-за аневризмы ПМА или AComm) или височная локализация (из-за аневризмы СМА).
- (3) Гематома может распространяться на сосуды в пределах виллизиева круга.
- Артериовенозная мальформация (АВМ).
- Церебральный венозный тромбоз (ЦВТ) с вторичным кровоизлиянием
- Тромбоз вен головного мозга с геморрагической трансформацией требует специального лечения.
- (1) Эпидемиологические подсказки:
- Более молодой возраст (например, ~20-50 лет).
- Гиперкоагуляция (включая применение оральных контрацептивов, беременность, антифосфолипидный синдром, серповидноклеточная анемия, обезвоживание).
- Инфекция черепа (например, менингит, мастоидит, эмпиема головного мозга).
- (2) Подсказки к визуализации:
- Лобарное кровоизлияние, извилинообразное кровоизлияние или двусторонние кровоизлияния.
- Отек головного мозга превышает то, что можно было бы ожидать.
- Иногда можно увидеть повышенную плотность венозного синуса.
- (3) Клинические признаки:
- Постепенное появление головной боли, неврологического дефицита.
- Кавернозная мальформация (также известная как каверномы или кавернозные гемангиомы).
- Они примечательны своим уникальным видом, напоминающим попкорн, на МРТ Т2.
- Дуральный артериовенозный свищ (dAVF).
- Микотическая аневризма может возникнуть в результате эндокардита или бактериемии.
- Болезнь Моямоя.
Рассмотрим изменения КТ и МРТ в различных стадиях ВМК согласно продуктам распада крови.
Важно понимать показания и ограничения метода, чтобы выбирать подходящее для пациентов.
| Гемоглобин | КТ | МРТ T1 | МРТ Т2 | МРТ T2 * | |
|---|---|---|---|---|---|
| Сверхострый | Оксигемоглобин | Гиперденсивность | Гипо- или изоинтенсивность | Гиперинтенсивный | Выраженная гипоинтенсивность |
| Острый (12-48 ч) | Дезоксигемоглобин | Гиперденсивность с уровнем жидкости | Изо- или гипоинтенсивность с тонким гиперинтенсивным ободком | Гипоинтенсивность с гиперинтенсивным периоперационным краем | Выраженная гипоинтенсивность |
| Ранний подострый (72 ч) | Внутриклеточный метгемоглобин | Гиподенсивность, зона отека, масс-эффект | Гиперинтенсивность | Гипоинтенсивность | Гипоинтенсивность |
| Поздний подострый (3-20 дней) | Внеклеточный метгемоглобин | Менее интенсивная с кольцевидным профилем | Гиперинтенсивность | Гиперинтенсивность | Гипоинтенсивность |
| Хронический (9 недель) | Гемосидерин и ферритин | Изоденсивность или умеренная ограниченная гиподенсивность | Гипоинтенсивность | Гипоинтенсивность | Гипер-или изоинтенсивное ядро, гипоинтенсивный ободок |
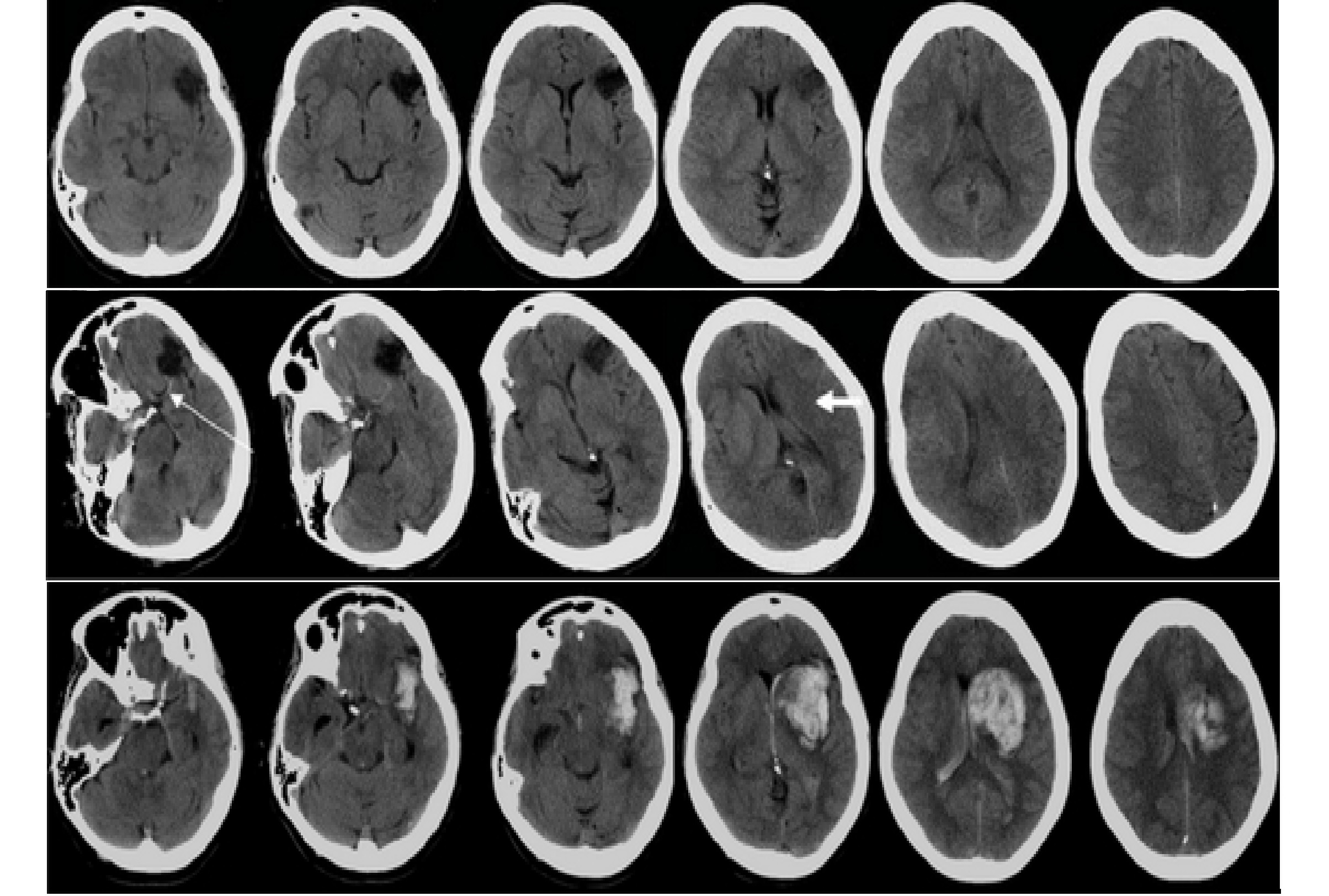
КТ при остром геморрагическом инсульте
КТ без контраста используют для выявления ВМК, где противопоказано лечение тромболитиками.
Более того, позволяет определять объемы гематомы и точно отслеживать развитие кровотечения.
Объем ВМК рассчитывают по формуле ABC/2, где
- A — наибольший диаметр кровоизлияния;
- B — диаметр под углом 90° к А;
- C — количество срезов с кровоизлиянием, умноженное на толщину среза.
Все измерения следует производить в см, тогда в результате получится объем, измеряемый в мл.

В сверхострый период на КТ с контрастом можно вычислить экстравазацию контраста в гематому.
КТ позволяет определить приблизительный возраст гематомы путем оценки плотности очага в HU.
HU воды — 0, крови — 30-45, серого вещества — 37-45, белого вещества — 20-30, костей — 700-3000.
На КТ в острейший период гематома обычно имеет вид однородного участка высокой плотности.
В течение первых 48 часов в крупных гематомах, как правило, обнаруживается уровень жидкости.
Это горизонтальная граница между гиперплотной сывороткой, что поверх гиперплотного осадка.
В течение 72 часов формируется гиподенивный перифокальный отек, часто заметный масс-эффект.
Через 3-20 дней область поражения сокращается, теряет ≈1,5 HU в сутки и становится менее яркой.
Отек и масс-эффект уменьшается и остается только ограниченная область умеренной гиподенсии.



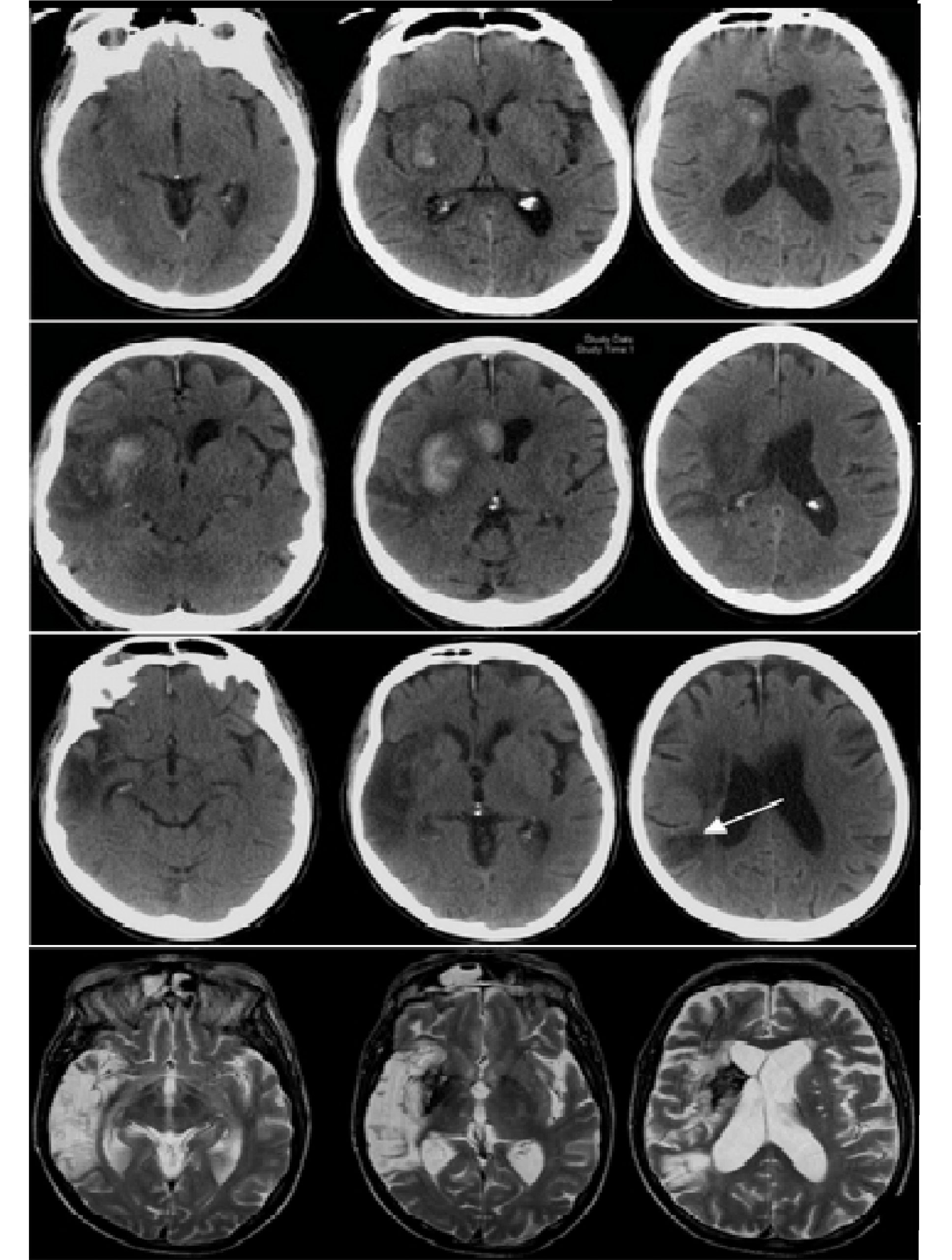
МРТ при остром геморрагическом
Для диагностики инсультов при МРТ следует использовать все минимально необходимые режимы:
- Т1, Т2, Т2 * или градиентное ЭХО (GRE),
- FLAIR инверсия с ослаблением жидкости,
- изображения с контрастным веществом,
- диффузионные и перфузионные снимки,
- а также МР-ангиография.
На МР-картину ВМК в первую очередь влияет возраст гематомы, а также тип МР-контраста.
Субстратом, для ранней диагностики кровоизлияния на МРТ, является дезоксигемоглобин.
Этот продукт распада крови с парамагнитными свойствами из-за его неспаренных электронов.
На GE в центре очага видно зоны повышенной интенсивности, часто с гипоинтенсивным контуром.
По периферии гиперинтенсивный на Т2 и GE и гипоинтенсивный на Т1 — вазогенный отек.
МРТ высоко чувствительный к ишемии (взвешенной диффузией) и хроническому кровоизлиянию.
В случае незначительного кровотечения МРТ GE может быть недостаточно, следует выполнить КТ.
МРТ является инструментом для различения геморрагической трансформации и первичной ВМК.
Фактически, МРТ может показать, есть ли кровь внутри более крупного ишемического инфаркта.
Первичная гематома, как правило, округлая с перифокальным отеком, не обязательно затрагивают бассейн артерии.
При геморрагической трансформации ишемического инфаркта МР-ангиография может определить окклюзии.
МРТ может видеть причины вторичных кровоизлияний: сосудистые мальформации, опухоли.
МРТ чувствительный инструмент при венозном тромбозе в острой, подострой, хронической фазах.
МРТ-венография с контрастом способна показать тромбированный сегмент венозного синуса.
Помогает отличить анатомические варианты, например гипопластический синус, от тромбоза.
МРТ чувствительный метод для каверном, аномальных капилляроподобных сосудов.
Кавернома имеет вид гиперинтенсивного шарика из попкорна, похожего на изображение с Т2.
Центральный компонент, гиперинтенсивный, указывает на субрецендентное кровотечение;
Гипоинтенсивный ореол состоит из гемосидерина, результатом отдаленного кровотечения.
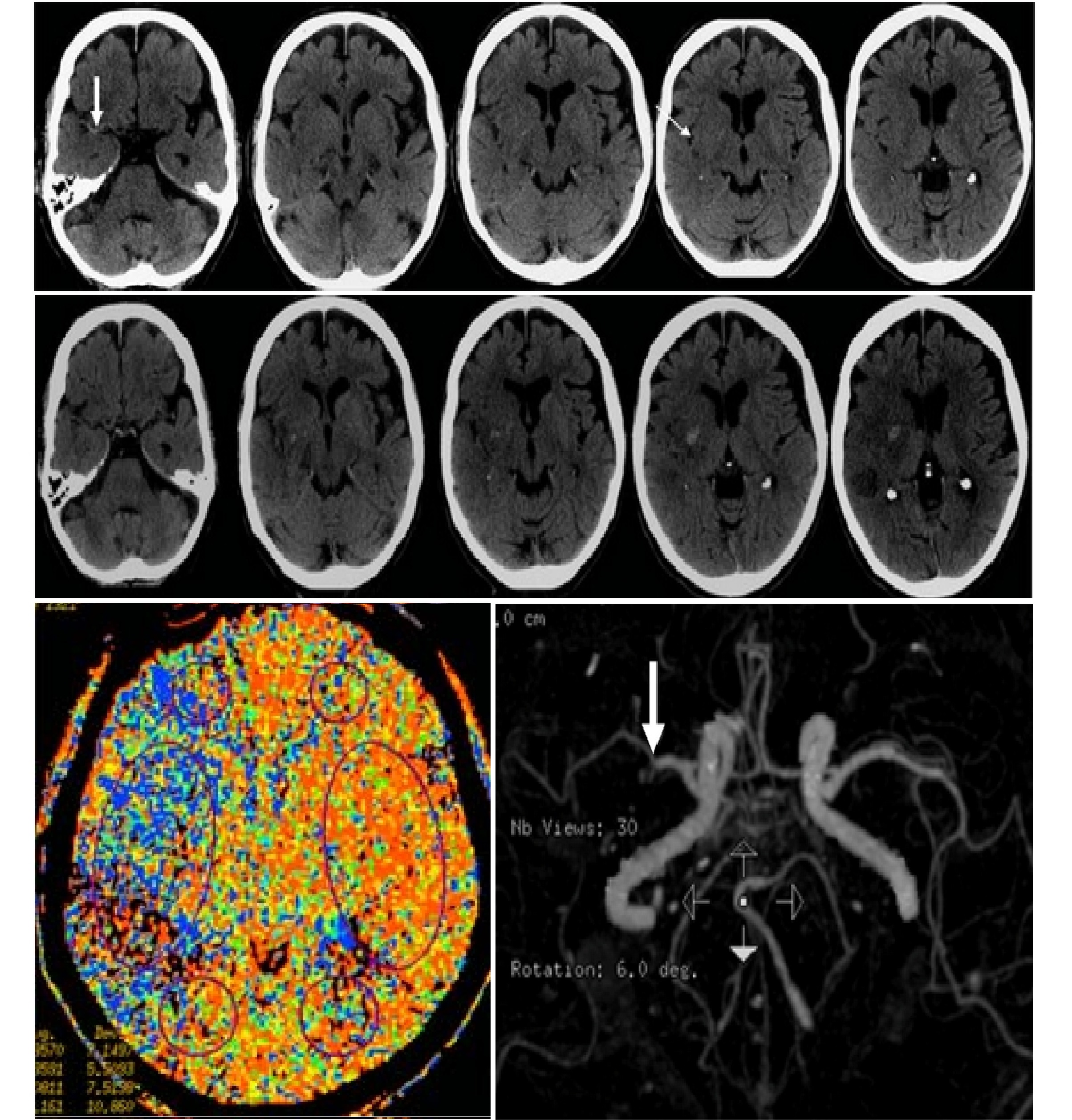
МРТ можно обнаружить ранее существовавшие и клинически незаметные церебральные MBS.
MBS предоставляют информацию о кровоизлиянии в течение всей жизни.
МБ представляют собой небольшие точечные поражения, имеющие гипоинтенсивный вид на последовательностях GE и обычно меньше 5-10 мм (рисунок 2).
МБ соответствуют насыщенным гемосидерином макрофагам, прилегающим к мелким сосудам.
Что предполагает предшествующую экстравазацию крови.
MBS может иметь множество типов имитаций, таких как:
- кальцификация базальных ганглиев,
- диффузное повреждение аксонов,
- метастатическая меланома,
- кавернозная мальформация
- мелкие перфоративные артерии.
MBS считаются маркерами сосудистой патологии, включая гипертоническую васкулопатию и САА.

Берегите себя, Ваш Диагностер!
