Эхо-КГ стандарты 2019
Статья в разработке.
Содержание
Эхокардиографические параметры соответствуют рекомендациям по ВSE 2019 (Британское общество эхокардиографии).
- Линейные размеры левого желудочка и масса ЛЖ
- Объемы левого желудочка
- Фракция выброса левого желудочка
- Объем левого предсердия
- Индексированная конечная диастолическая площадь правого желудочка
- Индексированная/неиндексированная область правого предсердия
- Диаметр правого желудочка и выводного тракта правого желудочка
- Изменение фракционной площади правого желудочка
- Размеры корня аорты
- Тканевый допплер: митральное кольцо s′ и правый желудочек s′
Исключение: возраст старше 60 лет, люди с ожирением (ИМТ >30), спортсмены, беременные.
Конец систолы желудочков — когда АоКл первоначально закрывается, щелчок закрытия на PDW трассе АоКл.
В апикальных 2- или 4-камерных проекций конец систолы — время до открытия МтКл, достигнут максимальный объем ЛП.
Конец диастолы желудочков — кадр до закрытия МтКл, наибольший размер полости ЛЖ, зубец R ЭКГ.
Референтные значения для ЛЖ
1.1. Линейные измерения и масса миокарда ЛЖ
Линейный измерения ЛЖ и его стенок производятся в парастернальной позиции по длинной оси.
Измерения строго перпендикулярно длинной оси ЛЖ, чуть ниже уровня кончиков створок МтКл.
Внутренние размеры можно получить в 2D- и M-режиме; предпочтительный 2D-режим.
Таблица. Линейные размеры ЛЖ и масса миокарда ЛЖ (используется линейный метод)
| Степень | Норма | Легкая | Умеренная | Выраженная |
|---|---|---|---|---|
| Мужчины | ||||
| Левый желудочек | ||||
| LVIDd (мм) | 37-56 | 57-61 | 61-65 | >65 |
| LVIDs (мм) | 22-41 | 41-45 | 46-50 | >50 |
| IVSd (мм) | 6-12 | – | – | – |
| LVPWd (мм) | 6-12 | – | – | – |
| LVMi (г/м2) | 40-110 | 111-127 | 128-145 | >145 |
| LV mass (г) | 72-219 | – | – | – |
| Женщины | ||||
| Левый желудочек | ||||
| LVIDd (мм) | 35-51 | 52-55 | 56-59 | >59 |
| LVIDs (мм) | 20-37 | 38-42 | 43-46 | >46 |
| IVSd (мм) | 5-11 | – | – | – |
| LVPWd (мм) | 6-12 | – | – | – |
| LVMi (г/м2) | 33-99 | 98-115 | 116-131 | >131 |
| LV mass (г) | 51-173 | – | – | – |
Толщина стенки ЛЖ сама по себе не означает, что у человека гипертрофия левого желудочка (ГЛЖ).
Скорее, наличие или отсутствие ГЛЖ определяется по массе ЛЖ после индексации по ППТ.
Толщину стенки в сочетании с LVIDd используют для определения относительной толщины стенки (RWT):

Комбинация индексированной массы ЛЖ и относительной толщины стенки может использоваться для определения геометрии ЛЖ.
При увеличении массы RWT >0,42 определяет концентрическую ГЛЖ, если RWT ≤0,42 эксцентрическую ГЛЖ.
Концентрическая ГЛЖ характерна для пациентов с повышенной постнагрузкой, такой как стеноз аорты или гипертензия.
Эксцентрическая ГЛЖ чаще встречается при повышенной преднагрузкой на ЛЖ.
Например, компенсаторная гипертрофия при хронической аортальной и митральной регургитации.
Заблуждение, что концентрическая ГЛЖ является синонимом равномерного утолщения стенок миокарда.
Если масса ЛЖ в норме (нет ГЛЖ) и RWT >0,42 — концентрическое ремоделирование, предвестник гипертрофии.
1.2. Объемные измерения
Объемы ЛЖ измеряются по Симпсону биплан в А4С и А2С, которые должны различаться на угол поворота 60°.
Метод «площадь-длина» (A-L) не должен использоваться как синоним метода Симпсона.
Референтные интервалы BSE для объема LA не применяются к значениям, полученным с использованием метода A-L.
Изображение должно быть максимально большую площадь ЛЖ, избегая при этом укорочения.
Объемные измерения основаны на маркировке границы между плотным миокардом и полостью ЛЖ.
На уровне МтКл контур замыкается прямой линией между противоположных участков митрального кольца.
Длина ЛЖ определяется как расстояние от центра этой линии и наиболее удаленная точка контура ЛЖ.
Объемы ЛЖ следует оценивать после индексации в ППТ — LVEDV(i) и LVESV(i).
Таблица. Референтные значения объема ЛЖ для бипланового метода Симпсона.
| Степень | Норма | Легкая | Умеренная | Выраженная |
|---|---|---|---|---|
| Мужчины | ||||
| LVEDVi (мл/м2) | 30-79 | 80-91 | 92-103 | >103 |
| LVESVi (мл/м2) | 9-31 | 32-36 | 37-42 | >42 |
| LVEDV (мл) | 53-156 | – | – | – |
| LVESV (мл) | 15-62 | – | – | – |
| Женщины | ||||
| LVEDVi (мл/м2) | 29-70 | 71-81 | 82-91 | >91 |
| LVESVi (мл/м2) | 8-27 | 28-32 | 33-37 | >37 |
| LVEDV (мл) | 46-121 | – | – | – |
| LVESV (мл) | 13-47 | – | – | – |
1.3 Фракция выброса левого желудочка
Таблица. Референсные интервалы для ФВЛЖ одинаковы для мужчин и женщин для метода Симпсона (биплан)
| Значительно снижена | Нарушена | Пограничная | Норма | |
|---|---|---|---|---|
| LVEF (%) | ≤35% | 36-49% | 50-54% | ≥55% |
Ни один параметр не определяет диастолическую функцию, LVEF точно так же не может обеспечить бинарное нормальное / ненормальное пороговое значение для систолической функции.
Таким образом, BSE выявило, что пациенты с ФВ от 50 до 54% имеют «гранично низкий ФВЛЖ».
Сонографисту и клиницисту требуется дополнительная информация, прежде чем отмечать такого пациента как имеющего нормальную или ненормальную систолическую функцию.
Дополнительная информация, которая поможет определить, в норме ли пациент, может включать объемы ЛЖ и допплеровскую визуализацию тканей (s ‘и e’), предыдущие отчеты эхо, историю болезни, сердечно-сосудистые симптомы, семейный анамнез и функциональные данные.
Может потребоваться рекомендовать повторение эхо-сигнала через 6–12-месячный интервал.
1.4 Левое предсердие
Таблица. Объем левого предсердия измеряется методом Симпсона (биплан)
| Норма | Пограничный | Расширенный | |
|---|---|---|---|
| LAVi (мл/м2) | <34 | 34-38 | >38 |
Референтные пределы объема левого предсердия одинаковы для мужчин и женщин.
Объем ЛП должен быть получен из апикальных 4- и 2-камерных окон с использованием бипланового метода Симпсона и проиндексирован для ППТ.
Объем ЛП должен быть получен из апикальных 4- и 2-камерных окон (разделенных поворотом на 60 °).
Максимальный объем ЛП получен непосредственно перед открытием МтКл; значения оценивают после индексации ППТ.
Индекс объема ЛП (LAVi) <34 мл/м2 — норма; LAVi от 34 до 38 мл/м2 — пограничный; LAVi >38 мл/м2 — аномальный.
Регулярное использование линейных размеров ЛП не рекомендуется, но может использоваться в некоторых клинических сценариях.
Например, при оценке диастолической дисфункции LAVi >34 мл/м2 является одним из маркеров наличия повышенного давления наполнения.
Правое сердце
BSE рекомендует рутинное использование индексированной конечно-диастолической площади правого желудочка (RVED) и индексированной площади RA.
Стандартные линейные измерения, включая базальный диаметр правого желудочка (RVD1) и диаметр оттока правого желудочка (RVOT), должны быть дополнительно получены у всех пациентов.
Впервые BSE выступает за использование индексированных параметров при рутинной оценке размеров правого желудочка (RV) и правого предсердия (RA).
Этими параметрами являются индексированная конечно-диастолическая (RVED) площадь правого желудочка и индексированная площадь RA.
Оценка размера ПЖ и фракционного изменения площади (FAC).
От апикального 4-камерного окна, сфокусированного на ПЖ, следует провести контур от латерального кольца трикуспидального клапана вдоль свободной стенки до верхушки и обратно вдоль межжелудочковой перегородки до медиального кольца трикуспидального клапана.
Это должно быть выполнено в конце диастолы (левая панель), и область, проиндексированная по BSA, предоставит нам индексированную конечную диастолическую зону ПЖ.
Этот процесс можно повторить в конечной систоле (правая панель), из которого мы можем получить FAC следующим образом: FAC = (диастола RVA — систола RVA) / диастола RVA × 100%.
Измерения тела правого желудочка.
Все измерения должны быть получены в конце диастолы в апикальной 4-камерной проекции с фокусом на правый желудочек. RVD1: Базальный диаметр ПЖ — в базальной трети, RVD2: Средний диаметр ПЖ, измеренный на уровне сосочковых мышц ЛЖ. RVD3: длина ПЖ от плоскости трехстворчатого кольца до вершины ПЖ.
Оценка RVOT (RVOT1). Из окна PSAX и в конце диастолы измерение следует проводить от передней стенки аорты непосредственно до свободной стенки RVOT (на уровне аортального клапана). Представление PSAX более воспроизводимо, чем RVOT PLAX.
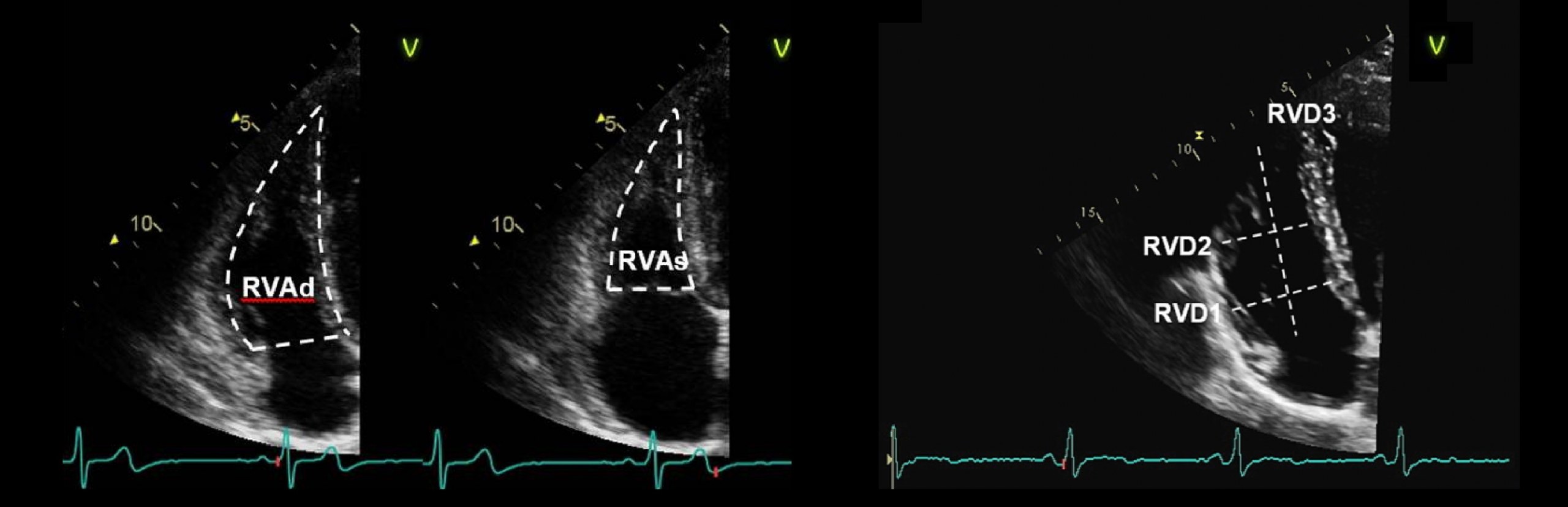

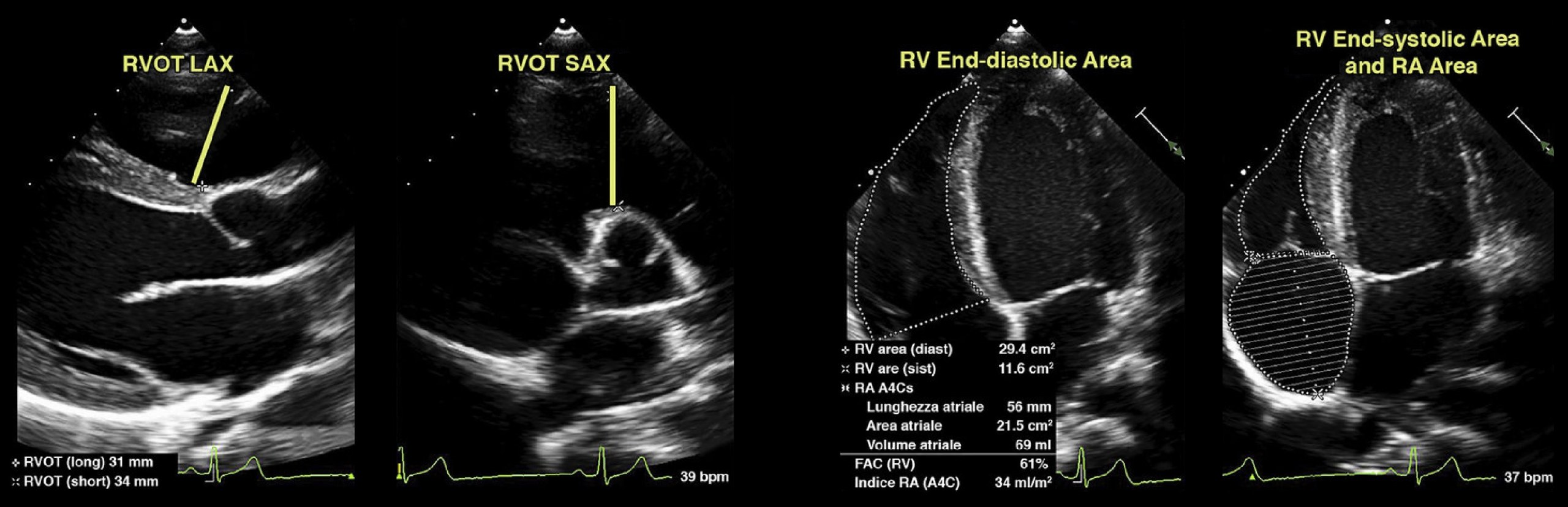
Таблица. Референсные значения правых камер сердца
| Мужчины | Норма |
|---|---|
| Males | |
| Индексы | |
| RVED area (см2/м2) | ≤13.6 |
| RA area (см2/м2) | ≤11 |
| Абсолютные значения | |
| RVOT proximal (мм) | 24-44 |
| RVOT distal (мм) | 16-29 |
| RVD1 (мм) | 26-47 |
| RVD2 (мм) | 19-42 |
| RVD3 (мм) | 55-87 |
| RA area (см2) | ≤22 |
| Функция правого сердца | |
| FAC (%) | ≥30 |
| Женщины | |
| Индексы | |
| RVED area (см2/м2) | ≤12.6 |
| RA area (см2/м2) | ≤11 |
| Абсолютные значения | |
| RVOT proximal (мм) | 20-42 |
| RVOT distal (мм) | 14-28 |
| RVD1 (мм) | 22-43 |
| RVD2 (мм) | 17-35 |
| RVD3 (мм) | 51-80 |
| RA area (см2) | ≤19 |
| Функция правого сердца | |
| FAC (%) | ≥35 |
1.5 Размеры аорты
Размеры аорты следует измерять с помощью 2D-изображения из окна PLAX.
Индексы должны быть получены с использованием методологии от внутреннего края к внутреннему краю (IE-IE) в конечной диастоле, определяемой как начало комплекса QRS.
Все значения должны быть индексированы по росту, а не по ППТ.
Таблица. Референсные пределы для рекомендуемых измерений размеров корня аорты представлены
КТ также может получить информацию о коронарных артериях, что позволяет избежать инвазивной ангиографии.
Аорту следует измерять в конце диастолы, так как это измерение более воспроизводимо.
Измерения следует проводить на трех уровнях, включая: синус Вальсальвы (красная линия); синотрубчатый переход (зеленая линия); проксимальная восходящая аорта определяется как область на 1 см выше синотубулярного соединения (синяя линия).
Если есть расширение выше этого уровня, следует измерить максимальный размер и указать в отчете.
Результаты измерений следует сообщать после индексации роста.

Таблица. Нормальные референсные значения для аорты индексированные к росту
| Мужчины | Женщины | |
|---|---|---|
| Синус Вальсальвы (мм/м) | 13.8-21.8 | 13.1-20.7 |
| Сино-тубулярное соединение (мм/м) | 11.4-18.6 | 11.0-17.8 |
| Проксимальная восходящая аорта (мм/м) | 11.5-19.9 | 11.4-19.8 |
1.6 Нижняя полая вена
Осмотр нижней полой вены с подреберья должен быть включен. в рамках планового трансторакального Эхо-КГ.
Диаметр НПВ измеряют в положении пациента лежа на спине 1-2 см от стыка с правым предсердием по длинной оси.
Диаметр НПВ уменьшается в ответ на вдох, когда отрицательное внутригрудное давление приводит к увеличение наполнения ПЖ из системных вен.
Диаметр НПВ и процентное уменьшение диаметра при вдохе коррелируют с давлением ПП.
Взаимосвязь может быть определена количественно как индекс сжимаемости.
Оценка инспираторной реакции часто требует короткого вдоха, так как нормальное вдох может не вызвать этого отклик.
Диаметр НПВ <2,1 см, который схлопывается >50% при вдохе, предполагает нормальное давление в ПП, равное 3 мм рт. (диапазон 0–5 мм рт. ст.).
Диаметр НПВ >2,1 см, который уменьшается на <50% при вдохе, предполагает высокое давление ПП, равное 15 мм рт. (диапазон 10-20 мм рт. ст.).
В сценариях, в которых диаметр НПВ и разрушение не укладывается в эту парадигму, промежуточное значение 8 мм Рт. Ст. (Диапазон 5–10 мм рт. Ст.).
У молодых спортсменов и пациентов на ИВЛ НПВ может быть расширена при нормальном давлении.
Использование размера и динамики НПВ рекомендуется для оценки давления в ПП.
Эта оценка следует использовать для оценки давления в легочной артерии на основание скорости ТР.

Очень полезная информация! Спасибо!