УЗИ у больных Covid-19 (лекция на Диагностере)
Статья находится в разработке.
Поражение кишечника при Covid-19 на УЗИ
Желудочно-кишечный тракт может быть потенциальным путем передачи и органом-мишенью SARS-CoV-2.
Согласно ранним сообщениям, 2–10% пациентов с COVID-19 имели ЖКТ симптомы: диарея, тошнота, рвота и анорексия.
SARS-CoV-2 инфицирует клетки кишечника, вызывая различные типы повреждений желудочно-кишечного тракта.
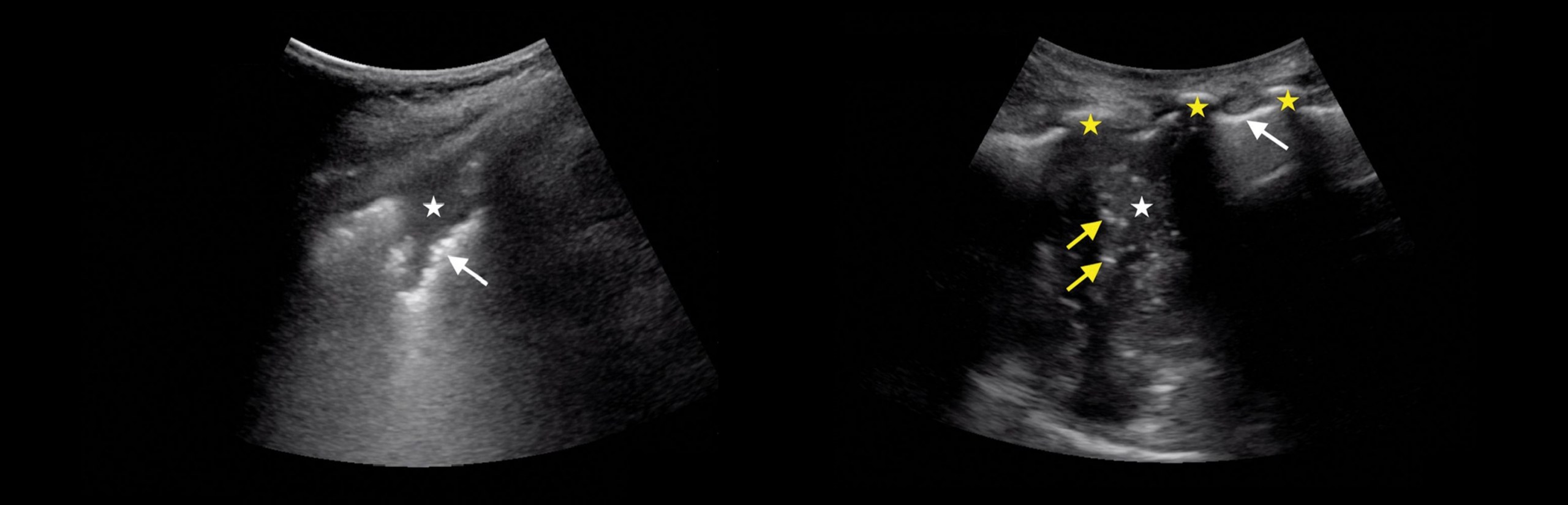
Острый мезентерит
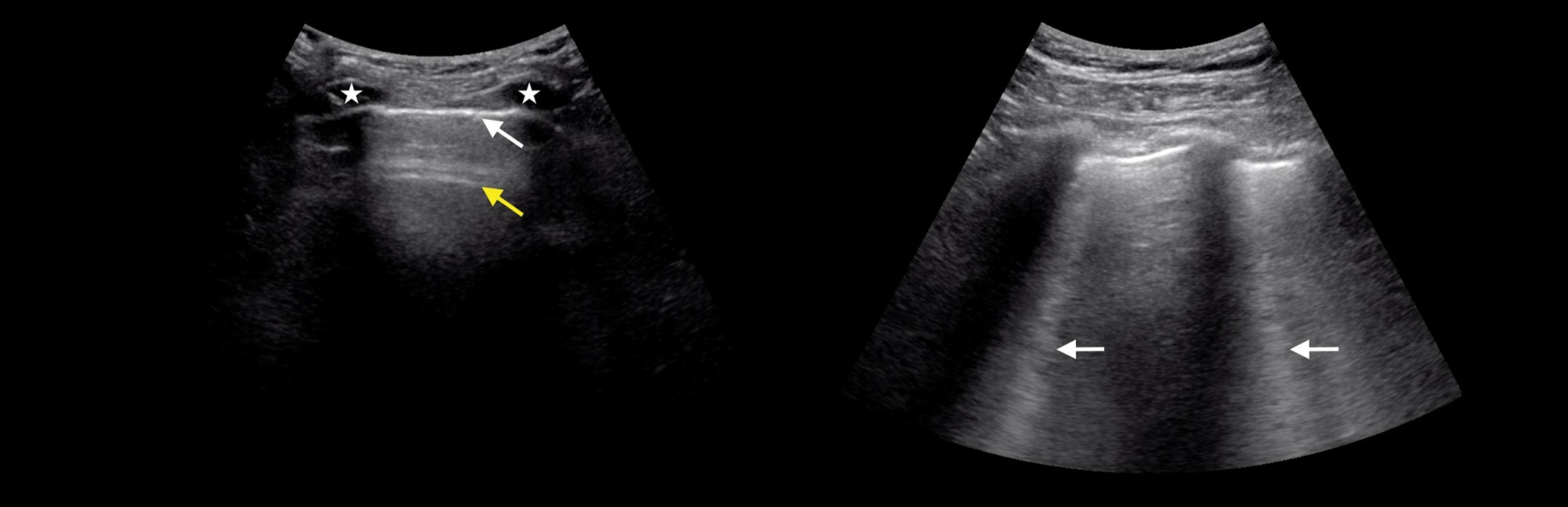
В 90% вовлекается брыжейка тонкой кишки, преимущественно слева от средней линии (брыжейка тощей кишки).
Не так часто: ободочная кишка (поперечная или ректосигмоидный отдел).
Редко: перипанкреатические и забрюшинные ткани, сальник.
Часто определяется помутнение брыжейки: увеличение эхоплотности за счет отека жировой клетчатки.
Часто наблюдается отдельно лежащее «объемное образование» жировой плотности.
По мере прогрессирования заболевания появляется тонкая (меньше 3 мм) псевдокапсула вокруг воспаленного участка брюшины.
Группы брыжеечных лимфоузлов (редко больше 1 см) в «мутной» брыжейке имеют «гало».
В результате хронического фиброза объемное образование имеет «звездчатый» вид с кальцинатами в структуре.
Отек стенки тонкой кишки и полнокровие слизистой оболочки в результате лимфатической/венозной обструкции и ишемии.
Сдавливание петель кишечника может привести к его обструкции
УЗИ легких при Covid-19
При визуализации первоначальные поражения обычно периферические, поскольку SARS-COV-2 поражает небольшие дистальные отделы дыхательных путей.
Чаще всего на периферии и у основания видны небольшие сегментарные помутнения матового стекла.
Они могут ухудшиться, стать двусторонними и мультисегментарными и, наконец, консолидацией и/или ОРДС.
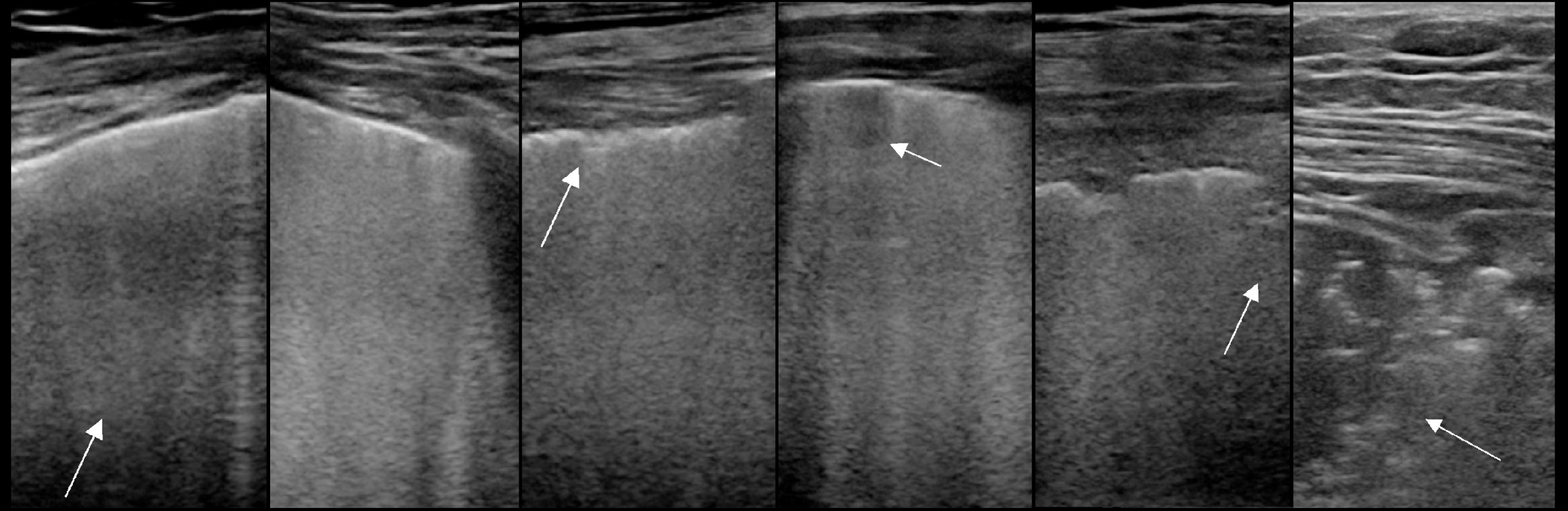
Наиболее частые признаки LUS: вертикальные плеврогенные артефакты различной степени интенсивности (от единичных до сливных).
Они чередуются с четкими границами А-линий в той же области, особенно в средней и верхней части легкого.
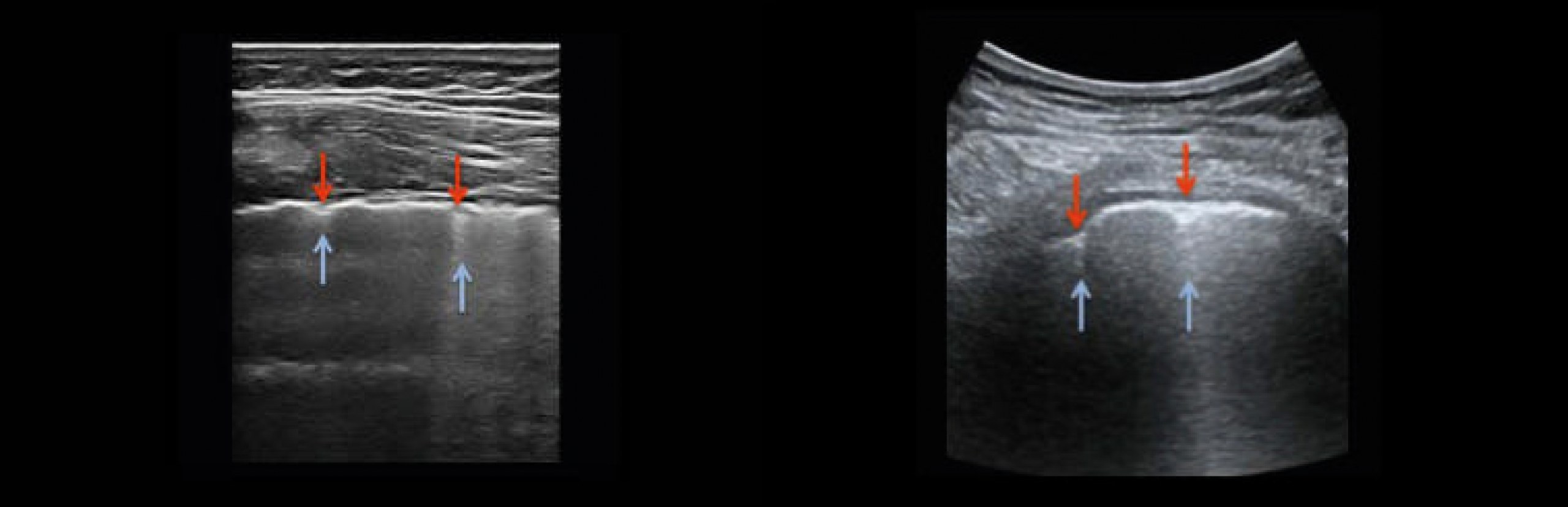
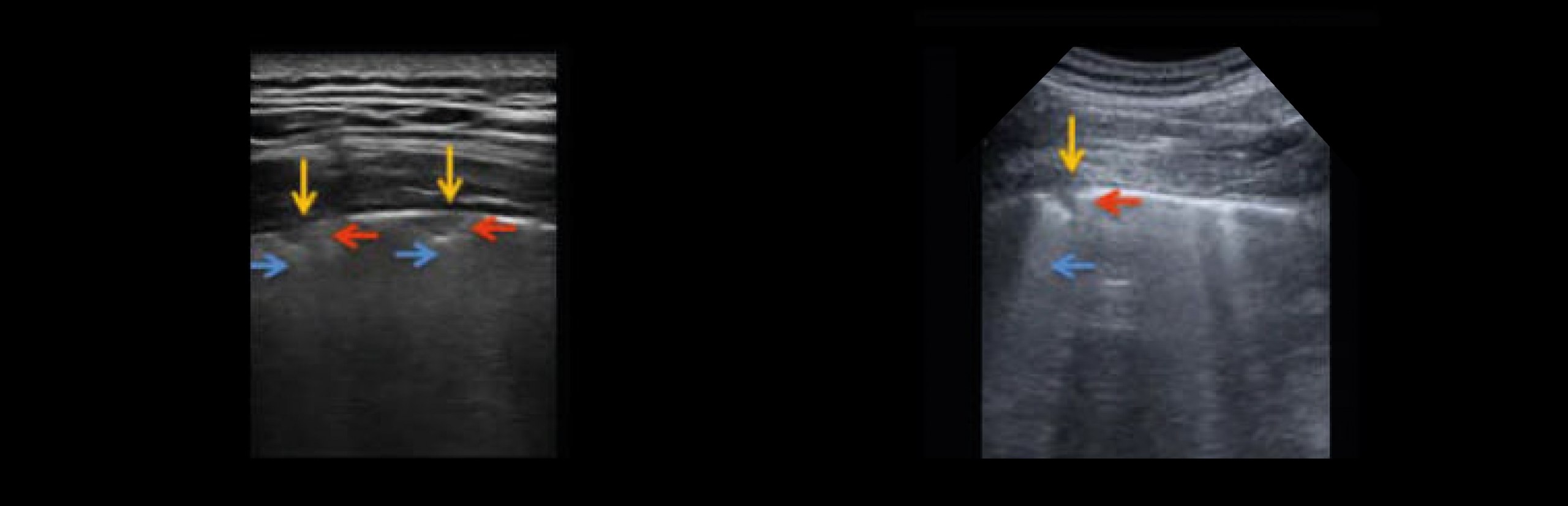
Утолщение плевры, иногда заметное из-за наличия многочисленных мелких субплевральных уплотнений.
Долевые или транслобарные уплотнения большого размера и минимальные плевральные выпоты.
Пневмония COVID-19 характеризуется альвеолярным отеком с выраженным белковым экссудатом, закупоркой сосудов, очаговыми воспалительными кластерами с фибриноидным материалом, гиперплазией альвеолярного эпителия и пролиферацией фибробластов.
Эти гистопатологические изменения обеспечивают особую УЗИ-картину, можно дифференцировать пневмонию COVID от других причин острой одышки.
Выраженные В-линии проявляются при утолщение субплевральной межлобулярной перегородки, отеке или фиброзе легких.
Их абсолютное количество строго коррелирует с наличием внесосудистой жидкости в легких.
Нормальное легкое отображается на УЗИ как «черное», из-за интерстициальной жидкости «черное и белое», присоединился альвеолярный отек, как «белое».
Эхографическая характеристика альвеолярно-интерстициального синдрома проста, и его распознавание не требует сложных технологий.
Патофизиология, работающая при Covid-19 и при кардиогенном (гидростатическом) отеке легких, дает разные плевропульмонарные УЗИ-признаки.
Эхо-признаки
Аномалии плевральной линии — утолщение более 2 мм, неровный или прерывистый контур, небольшие субплевральные уплотнения.
Линия плевры неровная, утолщенная из-за наличия множества мелких субплевральных уплотнений.
Поражение плевральной линии было неравномерным и точно соответствовало распределению и степени поражения легких.
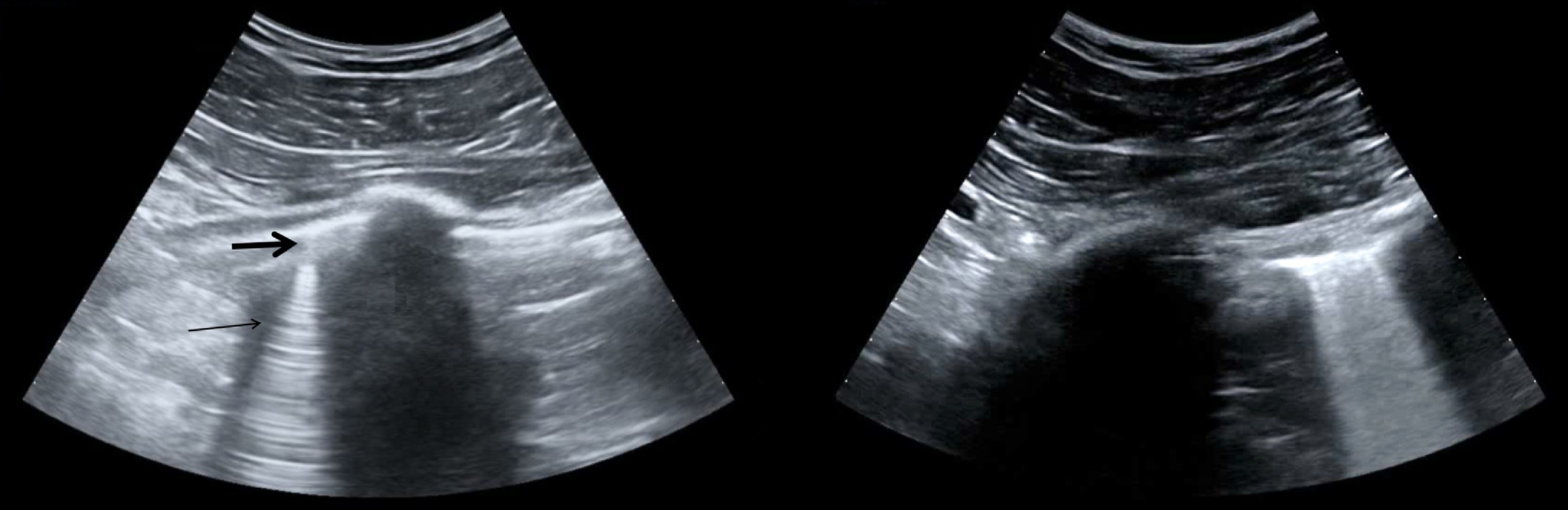
Плевральный выпот, определяемый как анэхогенно-зависимые скопления, ограниченные диафрагмой и плеврой.
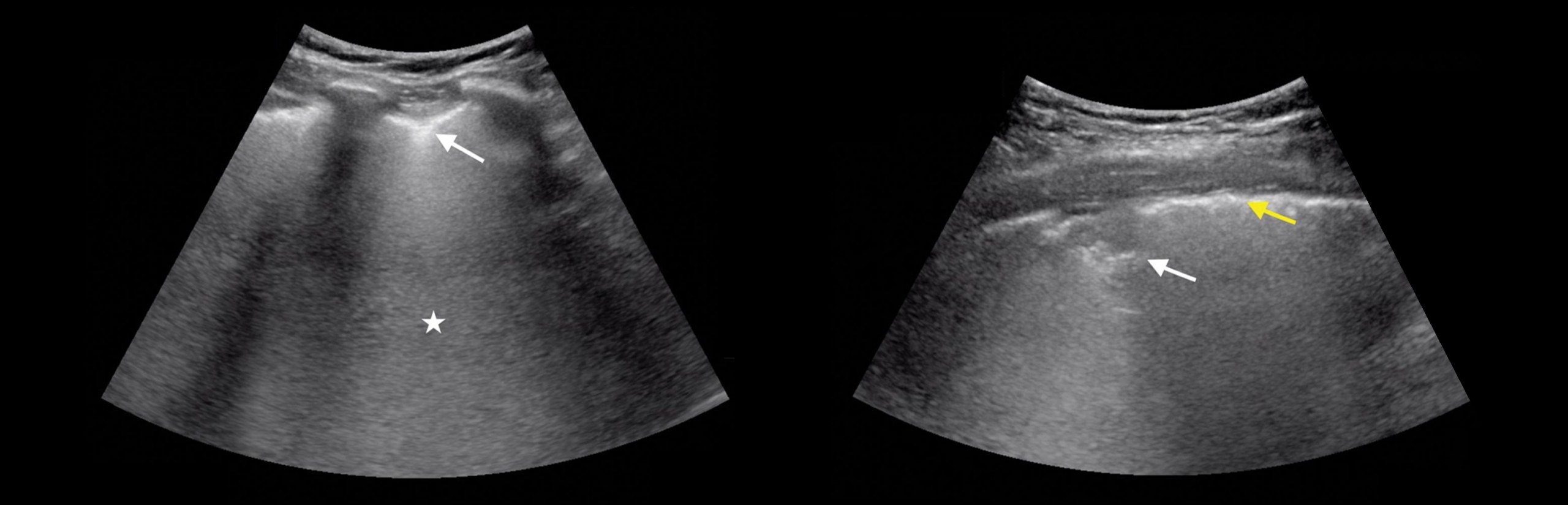
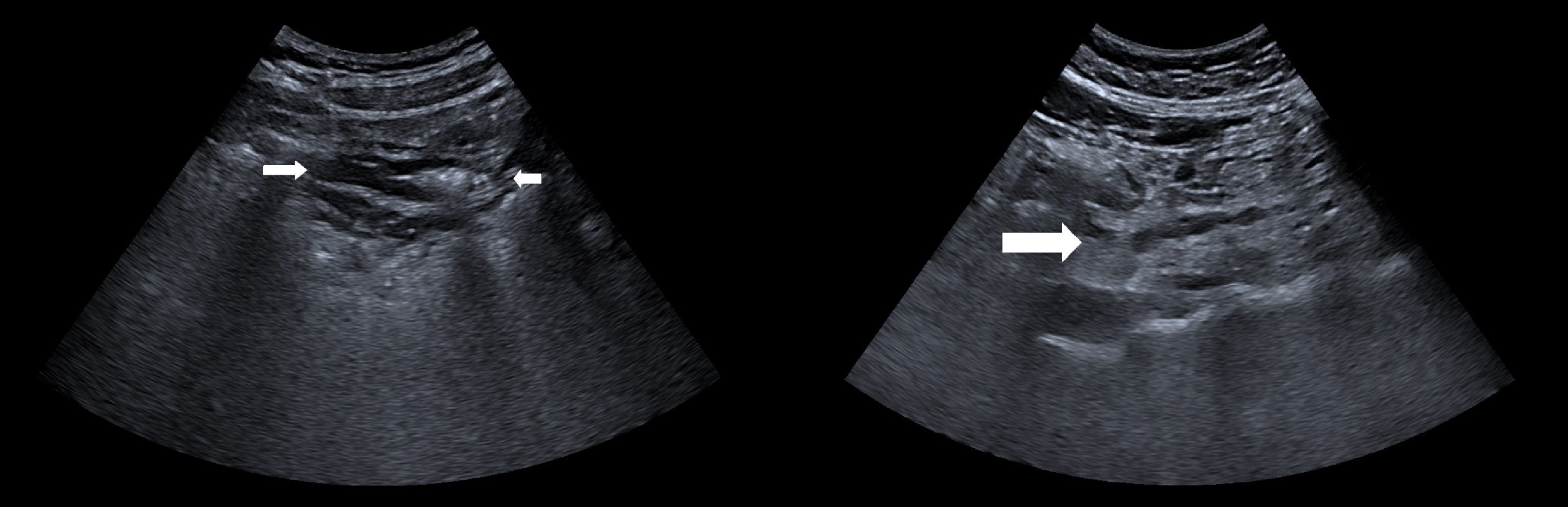
Консолидации — области гепатизации (тканевой паттерн) с наличием воздушных бронхограмм.
Альвеолярно-интерстициальный синдром появление «белого легкого».
Области с отсутствующим или уменьшенным признаком «скольжения».
«Пульс в легких» — отсутствие скольжения в легких с восприятием сердечной деятельности по линии плевры.
При тяжелом течении Covid-19 области плевральной линии, показывающие признак «легочного пульса», ранее описанный при наличии полного ателектаза.
Это очень своеобразный признак, который может быть результатом консолидации легких, возможно, замаскированной под альвеолярный-нтерстициальный синдром, или вызван критическим снижением податливости легких.
В передних полях легких двусторонние, неоднородно распределенные очаги формирующие пятнистое распределение.
В задних полях легких очаги более равномерное распределение плотных очагов с эффектом «белое легкое».
Здесь частые консолидации с признаками статической или динамической воздушной бронхограммы.
«Скольжение в легких» уменьшено или отсутствовало, и часто в областях можно было наблюдать «пульс в легких».
Артефакты существуют из-за ненормального соотношения содержания воздуха и воды в альвеолах и интерстициальных тканях.
Вирусная пневмония проявляется в виде пятнистой концентрации линий B-линий (повышенное содержание альвеолярной жидкости).
В-линии в COVID-19 встречаются в большом количестве очаговые и сливные, что создают вид сияющего белого легкого.
Типичным для болезни COVID-19 является утолщение плевральной линия, неровная, прерывистая.
Консолидации могут различаться по разным паттернам, включая мультифокальные мелкие субплевральные консолидации, сегментарные и полисегментарные иногда с воздушными бронхограммами.
Плевральные выпоты при болезни, вызванной коронавирусом COVID-19, встречаются нечасто.
Косвенным признаком выздоровления является появление А-образных линий во время фазы восстановления
A-линии — горизонтальный артефакт реверберации плевральной линии и скольжение предполагают нормально вентилируемое легкое.
B-линии представляют собой три или более линий, стирают A-линии и достигают дальнего поля ультразвукового изображения.
Cливающиеся вертикальные артефакты стирают А-линии. Вертикальные артефакты указывают на невентилируемую область субплевральной паренхимы легкого. Обратите внимание на резкую границу.
B-линии указывают на интерстициальный синдром и возникают из-за плевры.
Консолидированная легочная ткань выглядит как субплевральная гипоэхогенная область, которая может казаться тканевидной или печеночной с нерегулярной (рваной) глубокой границей (фрактальной линией), примыкающей к обычно более аэрированному легкому, которое имеет эхогенные артефакты.
КТ подтверждает двустороннее поражение легких с помутнением матового стекла и изменениями консолидации у всех пациентов.
Гладкая плевральная линия с однородными и зависящими от силы тяжести В-линиями свидетельствует о кардиогенном отеке легких.
Диффузные аномалии плевральной линии и отсутствие пятнистого распределения более вероятны при хроническом диффузном интерстициальном фиброзе легких.
Изолированная крупная долевая консолидация с выпотом или без него и с динамическими воздушными бронхограммами указывает на бактериальные пневмонии, а большой плевральный выпот с ателектатическими консолидациями или эхогенными перегородками может указывать на другую инфекцию, поскольку COVID-19, по-видимому, не связан со сложным заболеванием плевры.
Большой плевральный выпот должен вызывать подозрение на бактериальные инфекции или другие легочные патологии, такие как застойная сердечная недостаточность или отек легких.
У пациентов периферические изменения в легочной ткани.
Изменения средней тяжести: уплотнения и утолщение плевральной линии, B-линии мультифокальные или сливные.
Исчезновение В-линий — признак ухудшения состояния с усилением уплотнения и истощением воздуха из субплевральной ткани легкого.
По мере улучшения уплотнения стали менее плотными с пузырьками воздуха, т. е. Появляется воздушная бронхограмма.
Наряду с плевральными изменениями меняются и артефакты, возникающие из плевральной линии.
B-линии — это артефакты реверберации, возникающие в результате многократных отражений ультразвукового луча, захваченного в богатых воздухом и водой структурах плевральной линии.
Увеличение B-линий обнаруживается с увеличением интерстициальной воды в легких и используется как индикатор отека легких.
А-линии — это артефакты реверберации, возникающие между плевральной линией и поверхностью датчика.
Утолщенная неправильная плевральная поверхность подавляла реверберацию и подавляет А-линии.
Возвращение А-линий является признаком выздоровления.
При более крупных уплотнениях линии А и В исчезали, и легочная ткань казалась более однородной с уменьшенным скольжением легких.
Линия плевры становилась тоньше и менее яркой, когда ткань легкого внизу консолидировалась.
Кроме того, были видны сосуды в консолидированной легочной ткани, напоминающие ткань печени, и поэтому большие легочные консолидации называются гепатизацией легкого.
Следовательно, исчезновение A- и B-линий в сочетании с менее заметной плевральной линией и уменьшением скольжения легких являются тревожными чертами, указывающими на большие уплотнения.
При кардиогенном отеке легких интерстициальная жидкость течет центростремительно, постепенно расширяя лимфатические сосуды и набухая перибронхиальной ткани.
Это происходит в толстом интерстиции, когда толщина альвеолярной мембраны нормальная, то есть до альвеолярного затопления.
Только когда дренажная способность лимфатической системы преодолена, альвеолярное затопление происходит с феноменом «все или ничего»: каждая отдельная альвеола либо заполнена жидкостью, либо заполнена воздухом.
При Covid целостность мембрана альвеолярных капилляров нарушена, и это вызывает раннее диффузное неоднородное альвеолярное затопление, степень тяжести которого варьируется от «матового стекла» до уплотнения в легких.
При Covid-19 фактор защиты от отеков снижается примерно наполовину, и наводнение развивается при более низком капиллярном гидростатическом давлении.
КТ позволяет отличить интерстициальный отек от отека, связанного с воздушными пространствами.
В первом случае утолщены межлобулярные перегородки, субплевральные области и перибронховаскулярная соединительная ткань;
В последнем КТ показывает участки «матового стекла», образованные альвеолярно-интерстициальным отеком или альвеолярные уплотнения с воздушными бронхограммами в случае массивного альвеолярного затопления.
Гетерогенное поражение легких при Covid-19 объясняет наличие щадящих участков.
Кроме того, наличие задних консолидаций легких с воздушными бронхограммами типично для Covid-19.
Стоит отметить, что аномалии плевральной линии всегда присутствовали при Covid-19.
Напротив, при неостром кардиогенном отеке легких альвеолярно-интерстициальный синдром имеет однородное распределение, линия плевры и «скольжение в легких» нормальное, консолидации не характерны.