УЗИ при Ковид-19
Сердечно-сосудистая диагностика при COVID-19.
С COVID-19 связаны многочисленные сердечно-сосудистые заболевания:
У пациентов с сопутствующими сердечно-сосудистыми заболеваниями COVID-19 развивается в более тяжелой форме.
До 17% госпитализированных пациентов с COVID-19 страдают острым сердечным повреждением (ОСП), что увеличивает смертность.
Помимо воспалительного и прямого клеточного повреждения, другие возможные механизмы ОСП включают гипоксемию и приводят к дисбалансу предложения/потребления кислорода.
Тесной связи острого и фульминантного миокардита с COVID-19 не установлено.
Однако, если он присутствует, это приведет к синдрому низкого выброса или сердечно-сосудистому коллапсу.
Хотя высокочувствительные анализы тропонина позволяют выявить повреждение миокарда, никакие пороговые значения не позволяют надежно отличить инфаркт миокарда (ИМ) от других ОСП.
При миокардите и ОИМ сообщалось о повышении сердечных биомаркеров, изменениях ЭКГ, дисфункции ЛЖ и ПЖ.
Эффекты пневмонии трудно отличить от наложенной застойной сердечной недостаточности.
Респираторный ацидоз, альвеолярный воспалительный отек и микроваскулярные изменения могут увеличить легочное сосудистое сопротивление.
Вентиляция с положительным давлением может еще больше увеличить постнагрузку ПЖ, что приведет к недостаточности ПЖ.
У некоторых пациентов с COVID-19 в критическом состоянии наблюдается шоковое состояние.
Эхо-КГ — признанные инструменты для диагностики сердечно-сосудистых заболеваний.
Может обнаруживать ранее существовавшие сердечные заболевания и острую дисфункцию правого и/или левого желудочка.
Эхо-КГ рекомендована в качестве инструментов диагностики/ мониторинга COVID-19.
Помогает принять решение относительно коронарной ангиографии и инотропной/механической поддержки кровообращения.
Явные симптомы ишемии миокарда, повышение сердечных биомаркеров, изменения ЭКГ и новые аномалии движения региональных стенок ЛЖ должны быть тщательно оценены, чтобы оперативно следовать диагностическим/терапевтическим путям инфаркта миокарда.
Низковольтные комплексы QRS, гиперэхогенность миокарда, диффузная гипокинезия или регионарные аномалии движения стенки указывают на миокардит.
Острое легочное сердце может возникать при COVID-19 — можно обнаружить дилатацию правого желудочка, парадоксальное движение перегородки и продольную дисфункцию правого желудочка.
Скрининг и диагностика венозной тромбоэмболической болезни (ВТЭ).
Риск ВТЭ при COVID-19 высок из-за высокой частоты ТГВ.
Тромбоэмболия легочной артерии (ТЭЛА) и образование тромбов в почечной системе у пациентов с COVID-19 в ОИТ являются ранними и поздними осложнениями.
COVID-19 связан с иммунотромботической дисрегуляцией.
Это проявляется в высоком уровне D-димера, высоком уровне C-реактивного белка, антифосфолипидных антителах и коагулопатии, вызванной сепсисом, и, вероятно, увеличивает смертность.
Скрининг на коагулопатию может стратифицировать пациентов по риску и может определить необходимость антикоагуляции.
Однако могут потребоваться более высокие пороговые значения D-димера для повышения его специфичности в отношении ТГВ при COVID-19.
Остается неизвестным, свидетельствует ли обнаружение ТГВ при госпитализации о более тяжелой форме COVID-19.
Несмотря на стандартную тромбопрофилактику, ТГВ часто встречается при COVID-19.
По возможности рекомендуется проводить скрининг ТГВ при общем ведении пациентов с COVID-19.
Хотя рутинный скрининг широко не рекомендуется, ультразвуковое наблюдение два раза в неделю может выявить ТГВ, предотвратить ТЭЛА и снизить смертность у пациентов в отделении интенсивной терапии.
УЗИ нижних конечностей рекомендуется пациентам с COVID-19 с необъяснимой дисфункцией правого желудочка, необъяснимой рефрактерной гипоксемией или пациентам с подозрением на ТЭЛА, которые слишком нестабильны для внутрибольничной транспортировки.
Поскольку тяжелобольные пациенты с COVID-19 имеют высокий риск ВТЭ, мы предлагаем регулярный скрининг на ТГВ, включая центральные сосуды с помощью катетеров, независимо от оксигенации и коагуляции.
При умеренно-тяжелом COVID-19 с ухудшением гемодинамики или внезапной нестабильностью мы предлагаем Эхо-КГ для исключения острого легочного сердца.
Мы предполагаем, что при COVID-19 средней и тяжелой степени тяжести ухудшение функции правого желудочка и/или повышения давления в легочной артерии могут указывать на ТЭЛА.
Эхо-КГ и стратегии респираторной поддержки [включая механическую вентиляцию легких].
Описаны фенотипы пневмонии COVID-19, связанные с аналогичной степенью гипоксемии, но с разной массой легких, объемом аэрации и комплаентностью.
Они варьируются от «классического» ОРДС (фенотип-H), который реагирует на более высокое ПДКВ (higher PEEP), до более аэрированной низкой эластичности (Фенотип-L), которая часто требует более низкого ПДКВ (lower PEEP).
Будущие исследования могут прояснить, может ли фенотипирование пневмонии COVID-19 определять респираторную поддержку, настройки механической вентиляции и минимизировать повреждение легких, вызванное вентилятором.
«Классический» ОРДС обычно поражает зависимые области легких; те же самые области обычно поражаются распространенной пневмонией COVID-19.
Локализация консолидированного легкого важна для получения максимальной пользы от положения лежа.
Положение на животе предпочтительнее, когда дорсальная консолидация выражена с сохранением вентральных зон.
Положение на животе у неинтубированных пациентов может быстро улучшить оксигенацию.
Доказательство Как и КТ, LUS точно характеризует региональную патологию легких и выявляет ОРДС при пневмонии COVID-19.
LUS может отличать легкую-умеренную от умеренно-тяжелой потери аэрации, различая различные фенотипы ОРДС.
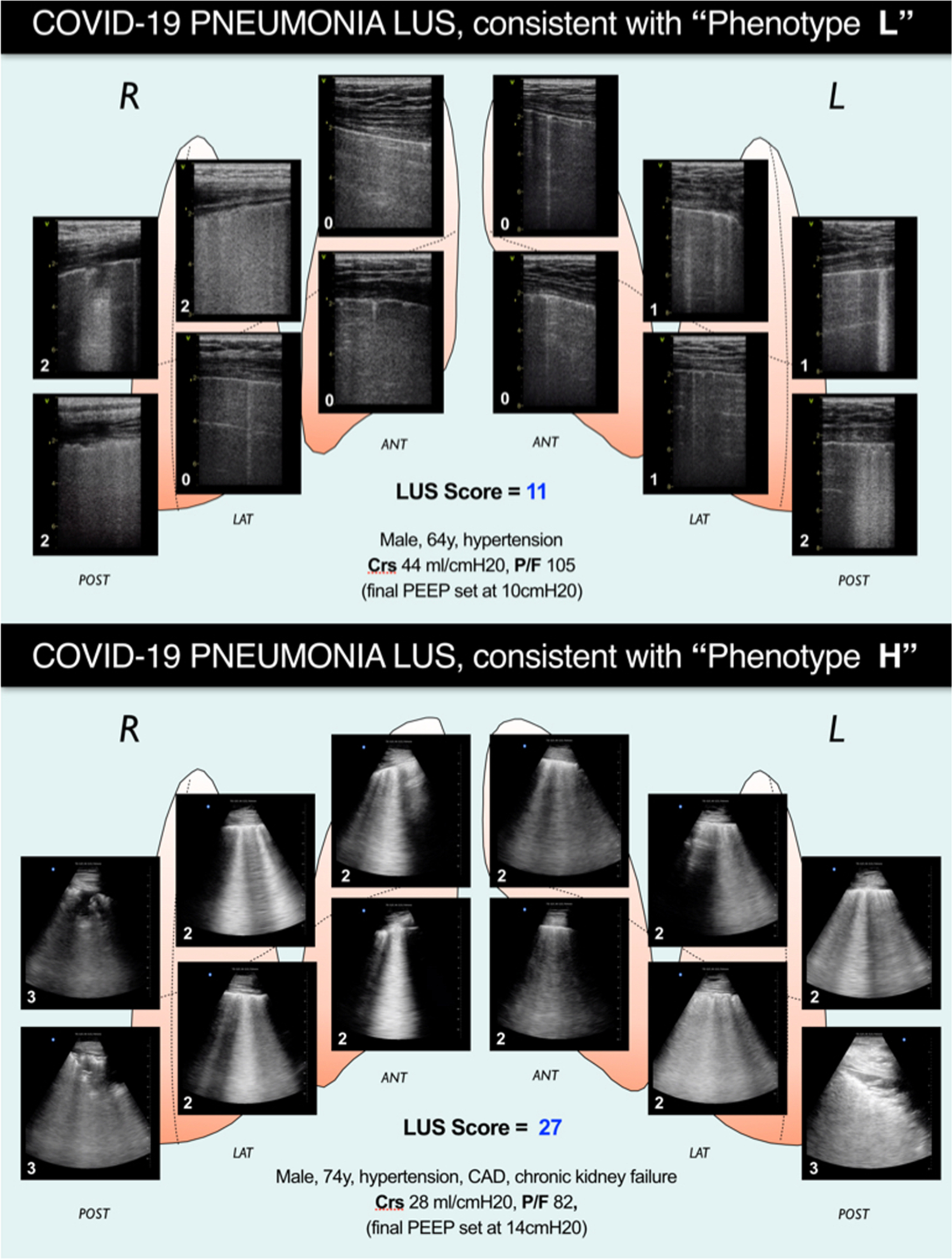
Примеры кумулятивных паттернов УЗИ легких пациентов с одинаковой степенью гипоксемии, но очень разной степенью аэрации и респираторными механическими характеристиками, а также напоминание о недавно предложенных фенотипах пневмонии COVID-19.
Пациент на верхней панели демонстрирует почти нормальную комплаентность дыхательной системы и доказательства LUS более легкого поражения легких, что отражается в общем балле LUS, равном 11.
Это предполагает соответствие состояния легких, которое недавно было описано как «Фенотип L» на основании результатов КТ.
Характеризуется низкой эластичностью легких и низким соотношением вентиляция/перфузия (что объясняет тяжелую гипоксию).
На основании этого изображения и результатов механики дыхания окончательное ПДКВ было установлено на уровне 10 см вод. Ст.
Нижняя панель показывает LUS-свидетельства более диффузного и тяжелого диффузного ультразвукового интерстициального синдрома (причина шунта и тяжелой гипоксии), что дает общий балл LUS 27.
Характеристики респираторной механики напоминают то, что было описано как «Фенотип H» (COVID- 19 пневмония: высокая эластичность легких, высокий шунт справа налево).
На основании этого изображения и результатов механики дыхания, ПДКВ было установлено на уровне 14 см вод. Ст.
Важно отметить, что LUS может облегчить выявление пациентов с более выраженной гипоксемией, чем ожидалось в связи с повреждением альвеолярного легкого (рис. 3), у которых патофизиология может включать нарушение перфузии (ПЭ, микротромбоз, потеря легочной вазоконстрикции, внелегочный шунт).
Общая оценка LUS тесно связана с плотностью легочной ткани/аэрацией, измеренной с помощью КТ.
Рекомендуется использовать LUS для направления механической вентиляции (рис. 4).
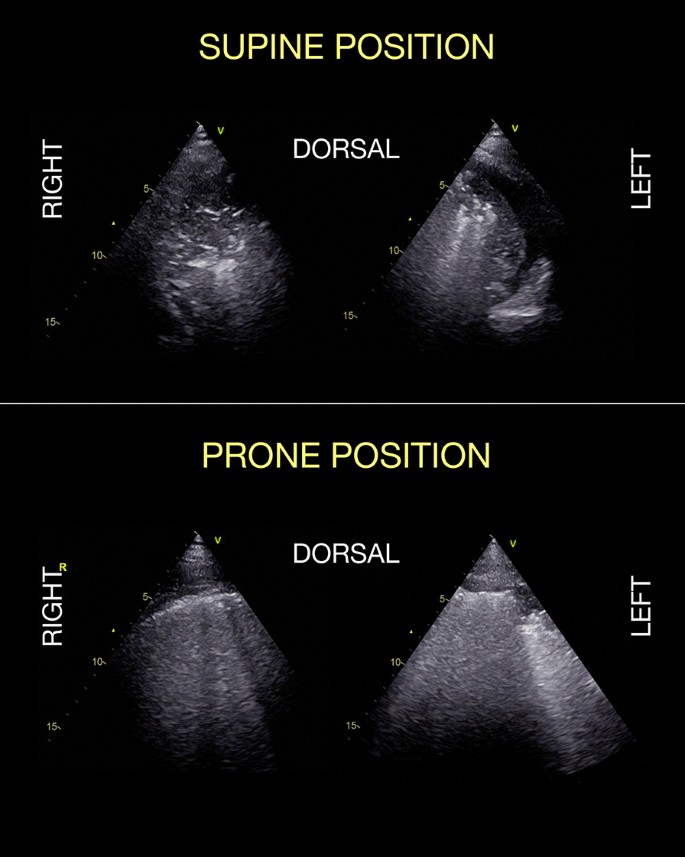
Однако пополнение, продемонстрированное LUS, коррелирует с пополнением, оцененным по кривым давление-объем [99], но не по CT [97]. Хотя LUS не может предсказать оксигенационный ответ на положение лежа, он действительно предсказывает повторную аэрацию дорсальных зон [100] (Рис. 5). Результаты LUS также коррелируют с внесосудистой водой в легких при ARDS [101, 102] и могут отслеживать изменения в аэрации [103]. Это также было предложено в COVID-19 [104,105,106].
Использование УЗИ легких для контроля аэрации легких и управления вентиляцией у 2 пациентов с COVID-19.
Пациент с COVID-19 на 2-й день после интубации и поступления в ОРИТ, первоначально с ПДКВ 12 см вод. потеря аэрации / увеличение внесосудистой жидкости в легких.
На основании этих результатов и респираторной механики был выполнен пошаговый маневр набора с конечным PEEP, установленным на уровне 15 см вод. Ст., с улучшением газообмена.
Другой пациент с COVID-19 на 4-й день; ПДКВ установлено на уровне 14 см вод. Ст.: по сравнению с предыдущим пациентом на снимках видно меньше B-линий с асимметричным распределением (больше на снимке слева); в дорсальных областях видны более крупные сращения легких с воздушными бронхограммами (динамика при сканировании в реальном времени).
Проба пронации прошла успешно, сразу же улучшился газообмен с последующей повторной аэрацией спинных областей. (Вентральные снимки выполняются линейным высокочастотным датчиком, дорсальные — низкочастотным фазированной решеткой).
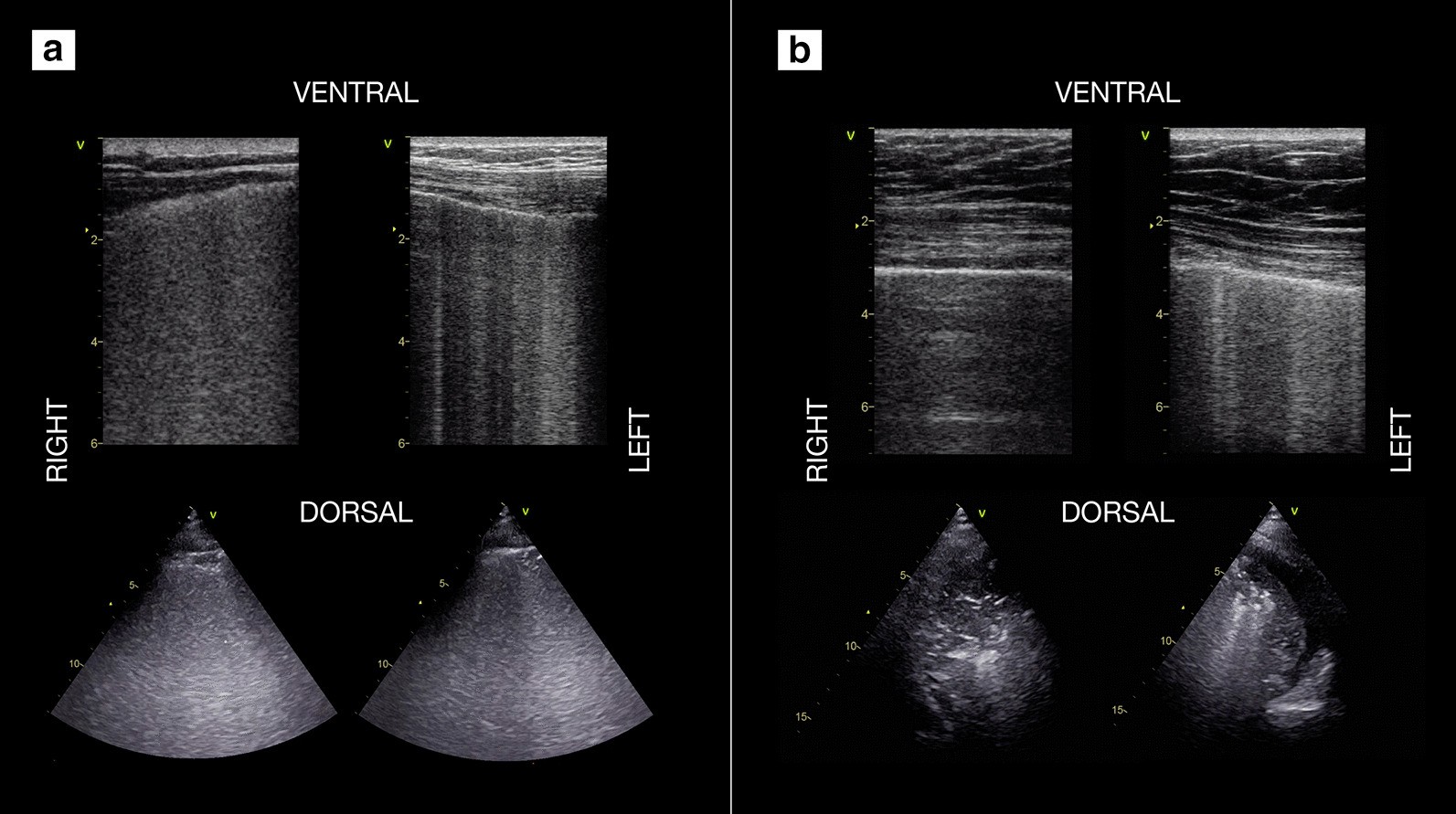
2B, до (верхние панели) и после (нижние панели) пронации и серии пошаговых маневров набора до ПДКВ до 26 см вод. ст. И окончательного значения ПДКВ на 16 см вод.
Управление введением жидкости пациентам с COVID-19
Гидравлическая терапия является фундаментально важной и часто сложной задачей для пациентов в критическом состоянии.
У пациентов с COVID-19 перегрузка жидкостью может усугубить дисфункцию легких.
Недавние рекомендации подчеркивают необходимость консервативных жидкостных стратегий.
В то время как FoCUS может обнаруживать ранние признаки тяжелой центральной гиповолемии, интерпретация индексов коллапсируемости/растяжимости нижней и верхней полой вены затруднена при использовании различных способов вентиляции.
Динамические индексы, основанные на изменении ударного объема, пассивном поднятии ног и методах введения мини-болюса, являются хорошими предикторами чувствительности к жидкости и могут быть оценены с помощью Эхо-КГ.
Было показано, что у пациентов с пневмонией, не связанной с COVID-19, LUS предоставляет информацию о толерантности к жидкости и выявляет последствия чрезмерной инфузии жидкости для легких.
Разрешение B-линий во время гемодиализа было описано, а также наблюдалось у пациентов с COVID-19.
Мы предлагаем FoCUS для скрининга тяжелой гиповолемии при умеренно-тяжелом COVID-19 при поступлении, в то время как индексы чувствительности к жидкости на основе допплера могут использоваться для последующего лечения.
При умеренно-тяжелом COVID-19 мы предлагаем мультиорганную PoCUS для мониторинга эффективности удаления жидкости не только по результатам LUS по уменьшению площадей B-образца, но и по Эхо-признакам разрешения перегрузки объемом и снижения давления наполнения ЛЖ.
При пневмонии COVID-19 тяжесть двусторонних интерстициальных проявлений может быть связана либо с вариациями воспалительного состояния легких, либо с изменениями, вызванными застоем в легких.
Упрощенное управление жидкостью под контролем PoCUS может быть полезным в условиях ограниченных ресурсов и требует дальнейших исследований.
Более того, сообщалось о быстром прогрессировании остановки дыхания.
Тяжелая пневмония COVID-19 характеризуется тяжелой дыхательной недостаточностью, но не обязательно как ОРДС.
Эволюция результатов LUS и их количественная оценка с использованием систем балльной оценки эффективны для мониторинга прогрессирования или разрешения повреждения легких, особенно с точки зрения вариаций аэрации и внесосудистого содержания воды.
LUS очень чувствителен, но недостаточно специфичен для выявления всех причин ухудшения дыхания.
Комплексный полуколичественный подход LUS может оценить тяжесть повреждения легких и характер распределения.
Осложнения связанные с механической вентиляцией легких
Пневмоторакс — LUS более чувствительный, чем рентгенография для диагностики пневмоторакса [79% против 40%], тогда как специфичность также превосходна.
Отрицательная прогностическая ценность LUS для пневмоторакса составляет приблизительно 100% (если наблюдается скольжение плевры, пульс в легких и паттерны B или C).
Пневмония, связанная с искусственной вентиляцией легких. В соответствующем контексте большие консолидации, не реагирующие на маневры рекрутмента или всасывания, с большой вероятностью указывают на вторичную бактериальную инфекцию.
Диафрагмальная дисфункция и отказ от искусственной вентиляции легких. Повреждение диафрагмы, вызванное вентиляцией, можно надежно оценить с помощью ультразвука.
Сочетание оценки LUS с оценкой LV и функции диафрагмы может улучшить успех испытаний по отлучению.
Оценка фракции утолщения парастернальных межреберных мышц кажется многообещающей для прогнозирования неэффективности отлучения от груди.
Влияние искусственной вентиляции легких на функцию правого желудочка хорошо описано. Острое легочное сердце становится важным фактором, который следует учитывать при стратегии вентиляции.
PoCUS ДЛЯ ГЕМОДИНАМИЧЕСКОГО МОНИТОРИНГА
Доказательство FoCUS и эхокардиография рекомендуются для гемодинамического мониторинга в отделениях интенсивной терапии.
Недавнее исследование показало, что ультразвук является наиболее часто используемым инструментом мониторинга для оценки сердечного выброса и давления в легочной артерии у критических пациентов с COVID-19.
Мы предлагаем FoCUS и/или эхокардиографию для гемодинамического мониторинга при COVID-19 средней и тяжелой степени тяжести.
PoCUS ДЛЯ МОНИТОРИНГА ДРУГИХ ОРГАНОВ: У многих пациентов с COVID-19 в критическом состоянии развивается вторичная органная дисфункция, включая острое повреждение почек (ОПП), повреждение печени, рабдомиолиз и желудочно-кишечные осложнения.
Гемодинамические факторы и вирусный тропизм к тубулярным клеткам могут способствовать развитию ОПП.
Желудочно-кишечные осложнения могут быть результатом сепсиса, нарушения гемодинамики или микрососудистого тромбоза.
Нередки неврологические осложнения при COVID-19. Доказательство PoCUS может исключить пост- и преренальные причины ОПН (путем оценки объемного статуса и гемодинамики).
Он может обнаруживать системный и почечный венозный застой, важные факторы при ОПП, острые желудочно-кишечные осложнения, включая холестаз и ишемию кишечника, у пациентов с COVID-19.

