УЗИ пищевода, желудка и 12-ти перстной кишки (лекция на Диагностере)
Статья в разработке.
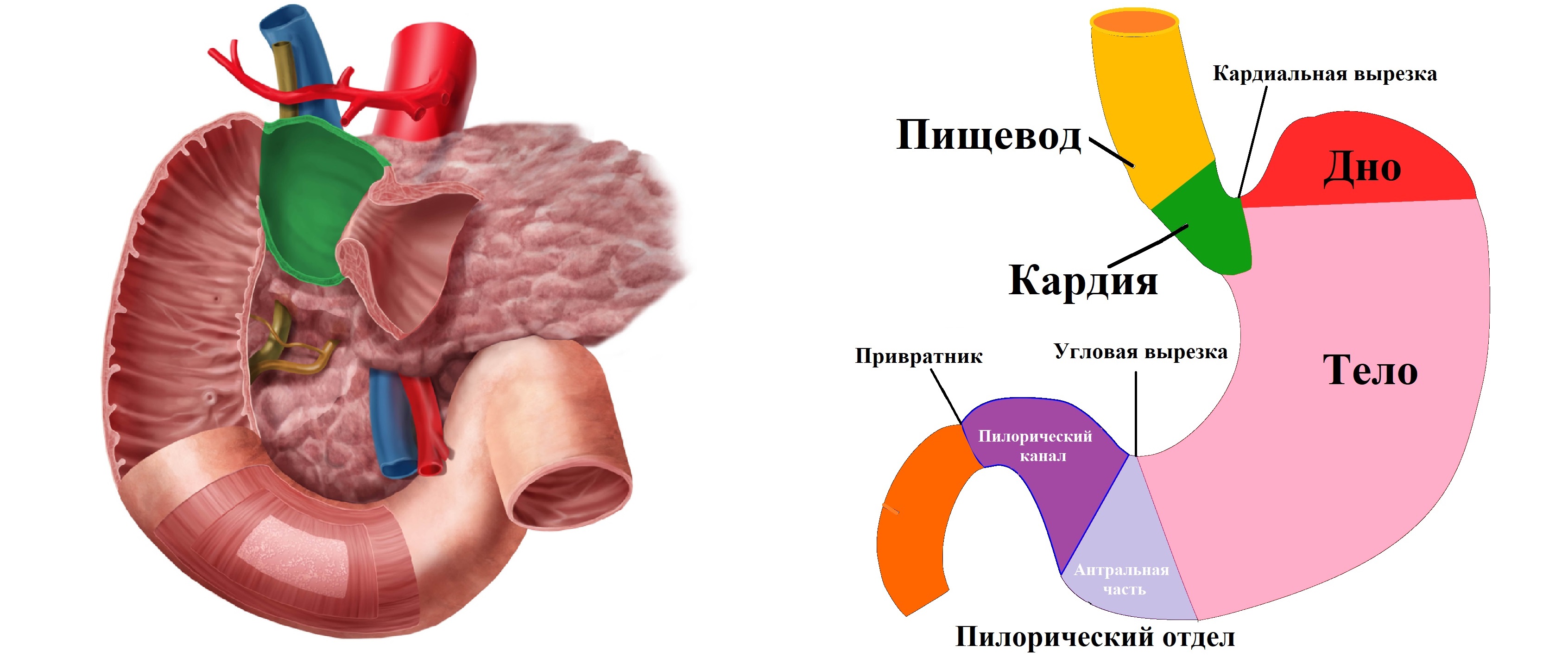
Строение пищевода, желудка и 12-ти перстной кишки
Нажимайте на картинки, чтобы увеличить.
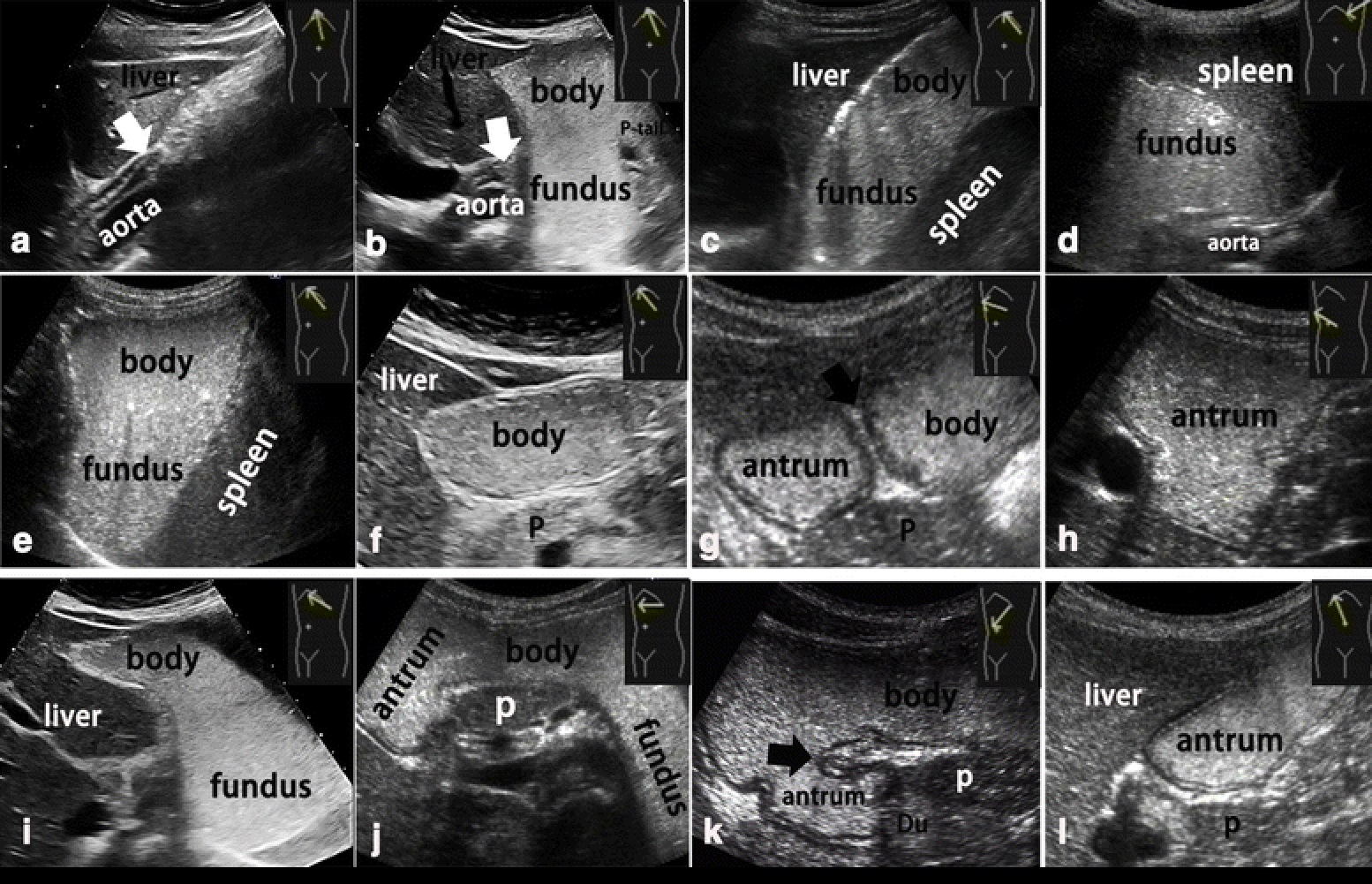
Брюшной отдел пищевода, желудок и 12-ти перстная кишка расположены в верхнем этаже брюшной полости: слева от позвоночника — пищевод, кардия, дно и тело, а справа — выходной отдел желудка, луковица и петля 12-ти перстной кишки.
Слизистая оболочка образует разнонаправленные, изменчивые по форме и взаимоположению складки: при наполнении органа циркулярные складки сглаживаются; при перистальтике высота и ширина циркулярных складок нарастает.
Водно-сифонная проба на УЗИ
УЗИ с водно-сифонной пробой позволяет выявить нарушение структуры и двигательной функции брюшного сегмента пищевода, желудка и 12-ти перстной кишки. УЗИ проводят натощак и после контрастирования жидкостью. В положении лежа на спине пациент пьет воду, чай, апельсиновый сок в объеме 100-1000 мл. В пищеводе и желудке жидкость смешивается с воздухом. На УЗИ «пленки» из мелких пузырьков отражаются и дают изображение рельефа стенки; по пузырькам легко угадывают направление движения жидкости.
Разрешение конвексного датчика 2,5-6 МГц позволяет увидеть три слоя стенки желудка — слизистая, мышечная и серозная оболочка. Разрешение линейный датчик 7,5-17 МГц позволяет видеть пять слоев стенки желудка — слизистая, гладкомышечная пластинка слизистой, подслизистая основа, мышцы, адвентиция. Толщина стенки желудка в теле и дне не более 5 мм, в пилорическом отделе — не более 7 мм.
Рисунок. На УЗИ здоровый желудок после приема 200 мл жидкости: анэхогенная вода и гиперэхогенные подвижные пузырьки воздуха. Три слоя стенки желудка похожи на колею железной дороги: слизистая и серозная оболочка — внутренняя и наружная гиперэхогенная линия, мышечный слой — промежуточная гипоэхогенная линия. внутренний гиперэхогенный — слизистая, тонкий гипоэхогенный — гладкомышечная пластинка слизистой, гиперэхогенная зона (сильно выражена в толстой кишке) — подслизистая основа, гипоэхогенное кольцо (особенно заметно в желудке) — мышцы, внешняя гиперэхогенная оболочка — адвентиция. При ЦДК в стенке желудка определяются единичные пиксели.
Начните с определения пищеводно-желудочного перехода (ПЖП), который включает диафрагму в зоне пищеводного отверстия, нижний сфинктер пищевода и кардиальную часть желудка. Эти структуры замыкают кардию и способствует удержанию еды в желудке. Созревание запирательной функции происходит к 1-3 годам. Датчик устанавливают саггитально слева от мечевидного отростка и направьте луч в сторону правого плечо. Брюшной отдел пищевода располагается под диафрагмой, прикрыт левой долей печени, длина его 2-5 см. Пищевод определяется как трубчатая структура — по периферии гипоэхогенный мышечный слой, центрально гиперэхогенная слизистая оболочка, которая образует 3-4 продольные складки. Наружный диаметр пищевода на уровне диафрагмы у детей 5-10 мм, у взрослых <10,5 мм. Вне пассажа просвет не определяется. При прохождении воды или жидкой пищи просвет пищевода раскрывается на 1-2 мм.
Рисунок. На УЗИ между печенью и аортой дистальная часть пищевода. Нижний сфинктер пищевода (НСП) — сегмент тонически сокращенных гладких мышц длиной 2-3 см, который расслабляется при глотании. Первый глоток проходит в желудок не задерживаясь, последующие глотки формируют эпифренальную ампулу в области нижнего пищеводного сфинктера (1). Ниже НСП выделяют кардиальный отдел желудка. Слизистая оболочка кардиального отдела собрана в складки, которые образуют фестончатую или звездчатую линию.
Рисунок. На УЗИ измеряем наружный диаметр пищевода (1), толщину стенки (2), длины брюшного отдела (3), угол Гиса (4). Длина внутрибрюшного отдела пищевода больше 2 см, гастроэзофагальный угол меньше 90º, наружный диаметр пищевода на уровне диафрагмы 7-10 мм.
Выше кардии и слева от нее размещается дно желудка. Дно переходит в тело желудка, которое образует центральную наибольшую его часть. Чтобы исследовать дно желудка, датчик перемещают вдоль левого ребра. Можно сканировать из левого межреберья, используя селезенку как акустическое окно.
Рисунок. Поперечные складки слизистой оболочки образуют зубчатость контура большой кривизны. Ширина складок у детей до 6 мм, взрослых до 10 мм, ближе к большой кривизне короткие поперечные складки-анастомозы создают ячеистый рельеф. Вблизи малой кривизны желудка складки идут продольно от кардии до угла желудка, затем отклоняются к большой кривизне, отделяя тело от пилорического отдела.
Пилорический отдел состоит из трех частей: антральная часть сужается в пилорический канал, который заканчивается привратником. Направление складок меняется: в фазе расслабления желудка складки полностью сглаживаются; в момент перистальтики складки продольные; после каждого выброса порции содержимого препилорический отдел укорачивается, появляются поперечные складки.
Рисунок. На УЗИ между печенью и поджелудочной железой определяется пилорический отдел желудка. Привратник представляет собой узкий канал с продольными складками слизистой. Эвакуация из желудка совпадает с открытием привратника (2, 3). В норме сфинктерный механизм и валикообразная складка слизистой оболочки на уровне привратника препятствуют поступлению содержимого 12-ти перстной кишки в желудок.
В правом верхнем квадранте живота найдите привратник и луковицу 12-ти перстной кишки. Оттуда перемещайте датчик влево, чтобы оценить поперечные срезы тела и дна желудка. Чтобы оценить продольные срезы тела и дна, расположите датчик поперечно в эпигастрии и перемещайтесь сверху-вниз.
Визуализация желудка, особенно тела и дна, может быть ограничена положением по отношению к ребрам.
Весь желудок был сканирован на пять срезов: пищеводно-желудочное соединение — а и b; дно желудка — 2с; поперечные срезы через дно, тело и пилорический отдел желудка — е-h, которое выполнялось перемещением зонда из левой реберной дуги в правую реберную дугу; (4) продольные срезы через дно, тело и пилорический отдел желудка — i-k, которое выполнялось путем поворота зонда вдоль левой реберной дуги при использовании хвостового конца зонда в качестве оси (одновременное наклонение зонд при ~ 45 °) с предметом, лежащим в правом разрезе; антральная часть пилорического отдела, который выполнялся путем помещения зонда вертикально в правую дугу, при этом субъект лежал в положении лежа на спине.
Перистальтика желудка представляет волну ритмичного сокращения круговых мышц. Импульс возбуждения возникает в кардии и распространяется до привратника. Перистальтическая волна может остановиться за 3-5 см до привратника, тогда глубокая перетяжка отделяет препилорический отдел от остальной части желудка. Содержимое сократившейся препилорической ампулы может поступать в проксимальные отделы желудка и луковицу одновременно. Не путать с дуодено-гастральным рефлюксом.
Привратник желудка открывается в луковицу 12-ти перстной кишки. Луковица занимает 2/3 верхней горизонтальной части 12-ти перстной кишки, имеет форму треугольника, основание которого обращено к привратнику. Складки слизистой оболочки луковицы повторяют продольные складки выходного отдела желудка.
12-ти перстная кишка дугообразно охватывает головку поджелудочной железы. Выделяют верхнюю горизонтальную, нисходящую, нижнюю горизонтальную и восходящую части, а так же двенадцатиперстно-тощий изгиб. По ходу петли 12-ти перстной кишки слизистая образует круговые складки. В нисходящей части кишки на рельефе можно выявить овальное возвышение – фатеров сосок – место впадения в 12-ти перстную кишку общего желчного и панкреатического протоков.
Берегите себя, Ваш Диагностер!


Ничего не промаркированы, дурацкие фото, абсолютно бессмысленные, которые нисколько не помогают разобраться!!!