Нейросонография — патология (лекция на Диагностере)
Статья находится в разработке.
Гидроцефалия
Гидроцефалия, водянка головного мозга — избыточное скопление ликвора в желудочках, что может привести к повреждению ткани мозга. Самая частая причина — стеноз водопровода. Врожденный стеноз водопровода происходит вследствие кровоизлияния, инфекции или опухоли.
Менее часто гидроцефалию вызывает избыточная продукция ликвора и пониженная абсорбция.
Измерения: Индекс Левена у детей до 40 недель гестации. Расстояние от серпа до наружной стенки на срезах через передние рога и 3 желудочек.
Индекс желудочков у детей старше 40 недель гестации. Отношение расстояния между наружными стенками боковых желудочков и теменными костями на срезах через передние рога и 3 желудочек.
Рисунок. Мальчик в возрасте 3-х месяцев с гидроцефалией. На НСГ расширены боковые и III желудочки, предположительно стеноз водопровода (1). Поставлен вентрикулоперитонеальный шунт, проведен внутриоперационный УЗИ-контроль положения катетера на поперечном (2) и продольном (3) срезах. НСГ спустя 3 дня показывает уменьшение размеров боковых и III желудочков (4).
Внутричерепное кровоизлияние
Герминальное матричное кровоизлияние
Зародышевый матрикс формируется в раннем эмбриональном периоде и является местом глиальной и нейронной дифференциации. Отсюда клетки мигрируют, чтобы сформировать мозг. Он плотно клеточный и плотно сосудистый.
Кровеносные сосуды зародышевого матрикса слабостены и предрасположены к кровотечению. Значительный стресс у недоношенного младенца после рождения может привести к разрыву этих сосудов. Первоначально кровотечение происходит в перивентрикулярных областях — перивентрикулярное кровоизлияния. Если это кровотечение сохраняется, расширяющийся объем крови рассеивается в боковые желудочки, что приводит к внутрижелудочковым кровоизлияниям.
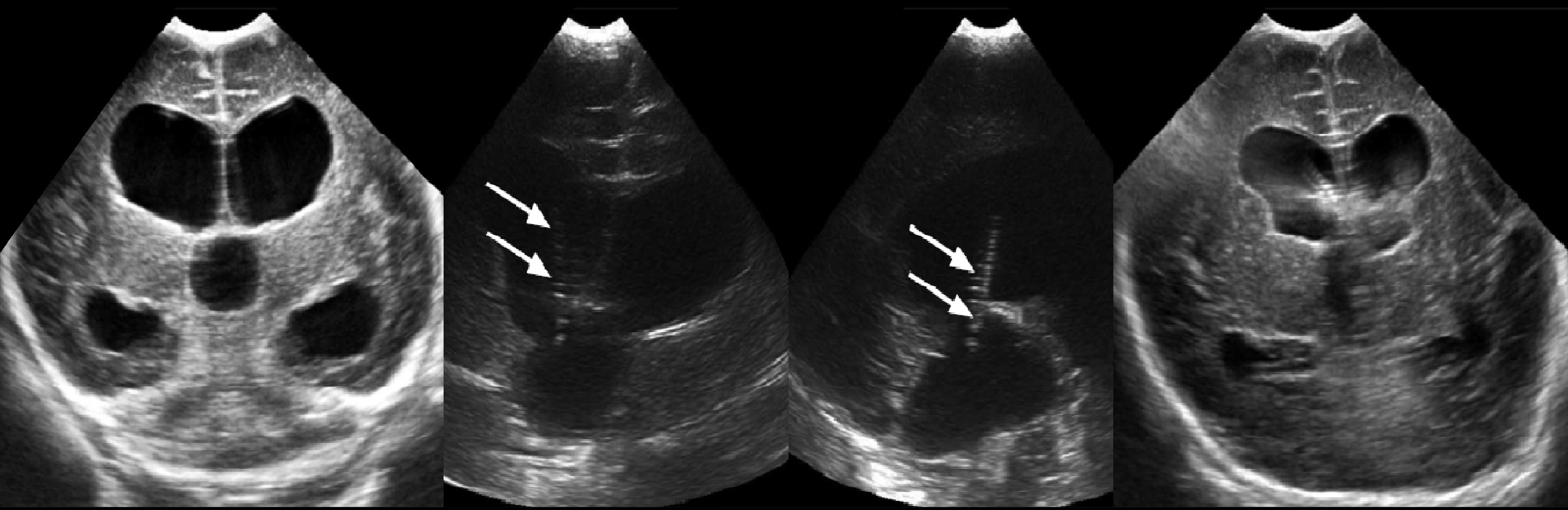
Существует прямая связь между недоношенностью, зародышевой матрицей и, следовательно, количеством капилляров в этой области: через 32 недели зародышевая матрица присутствует только в каудоталамическом канавке — гиперэхогенная линия субэпиндемально под передними рогами и на уровне отверстия Монро. Чтобы отличить нормальное сосудистое сплетение от зародышевого матрикса возможно в каудоталамической вырезке, где заканчиваются сплетения. На 35-36 неделе беременности зародышевая матрица практически исчезла, и поэтому риск кровотечения заметно снижается.
У недоношенных детей со сроком гестации до 32 недель при повторной НСГ на третьей-четвертой неделе жизни часто выявляют симетричные участки повышенной эхогенности в области отверстий Монро. Регресс герминального матрикса у глубоко недоношенных детей продолжается после рождения, а сочетание его с хронической внутриутробной гипоксией этой области приводит к образованию симметричных гиперэхогенных участков ишемии. В динамике образуются псевдокисты, которые в отличие от субэпиндимальных кровоизлияний чаще множественные и более вытянутой формы. Иногда этот процесс называют герминолизисом.
Герминальное матричное кровоизлияние также известные как пери-внутрижелудочковые кровоизлияния, являются наиболее распространенным типом внутричерепного кровоизлияния у новорожденных и связаны с перинатальным стрессом, влияющим на субэпиндемально расположенный герминальный матрикс.
Недоношенным до 30 недель гестации, НСГ проводят один раз между 7 и 14 днем, затем контроль в возрасте 36-40 недель гестации. Области потенциального кровотечения в зонах герминативного матрикса, которые более обширны вокруг перивентрикулярных областей боковых желудочков и вокруг височных рогов. У доношенных детей герминальный матрикс ограничивая областью каудоталамической вырезки.
Неонатальное внутричерепное кровоизлияние происходит в результате уменьшения ауторегуляции кровяного давления головного мозга у недоношенных детей. Предрасполагающие факторы включают гипоксию и ишемию, но могут быть вызваны дефектами коагуляции или даже травмой. Обычно это происходит в первые 3 дня жизни.
У недоношенных детей кровоизлияние сосредоточено в каудоталамической канавке в месте зародышевой матрицы. Кровоизлияние может разрываться в желудочки. Кровоизлияние в паренхиму является вторичным по отношению к окклюзии сливных вен с инфарктом, а не к расширению с первичного участка.
Герминальные матричные кровоизлияния рассматриваются как области повышенной эхогенности в области каудоталамической вырезки. Разделяют на четыре степени:
I степень: кровоизлияние ограничено зародышевой матрицей.
II степень: внутрижелудочковое без расширения желудочков; вовлечение <50% бокового желудочка.
III степень: внутрижелудочковое с дилатацией желудочков; вовлечение > 50% бокового желудочка.
IV степень (перивентрикулярный геморрагический инфаркт): с кровоизлиянием в окружающую паренхиму.
Пациенты с кровоизлиянием 1 и 2 степени не имеют заметных неврологических знаков, 3 и 4 степени сопровождается дыхательными расстройствами, рвота, судороги, выбухание родничка.
Таблица 1: Оценка краниальных результатов ЗГС у недоношенных детей
Рисунок. Ранение 1 кровоизлияния ограничено областью каудоталамической канавки, обычно размером менее сантиметра. Гематологические кровотечения 2-го класса простираются в соседние желудочки, но не вызывают расширение желудочков. Кровотечения 3-го уровня показывают расширение желудочка и показывают минимальное увеличение размеров желудочков. Кровотечения 4-го уровня, в настоящее время считающиеся венозным инфарктом, присутствуют с преобладающим внутрипаренхимным компонентом кровоизлияния, часто с значительным массовым эффектом. Заболевание задней челюсти необычно и может быть продемонстрировано, когда оно значимо. Кровоизлияния 3 и 4 классов связаны с неврологическим дефицитом или отсутствием обучения. Эволюция кровоизлияния демонстрируется с последующими сонограммами.
Рисунок 13: Корональные и сагиттальные сонографические изображения, демонстрирующие кровоизлияние 1 степени в каудоталамическую канавку
Нажмите здесь, чтобы посмотреть
Рисунок 14: Корональные и оба парасагиттальных изображения, демонстрирующие двусторонние кровотечения 3 степени с ассоциированным увеличением желудочка
Нажмите здесь, чтобы посмотреть
Рисунок 15: Корональные и парасагиттальные изображения, демонстрирующие двустороннее межжелудочковое кровоизлияние 3-го уровня. Обратите внимание на относительно гипоэхогенные области вокруг гиперэхогенных сгустков, что указывает на свежие, обширные кровотечения
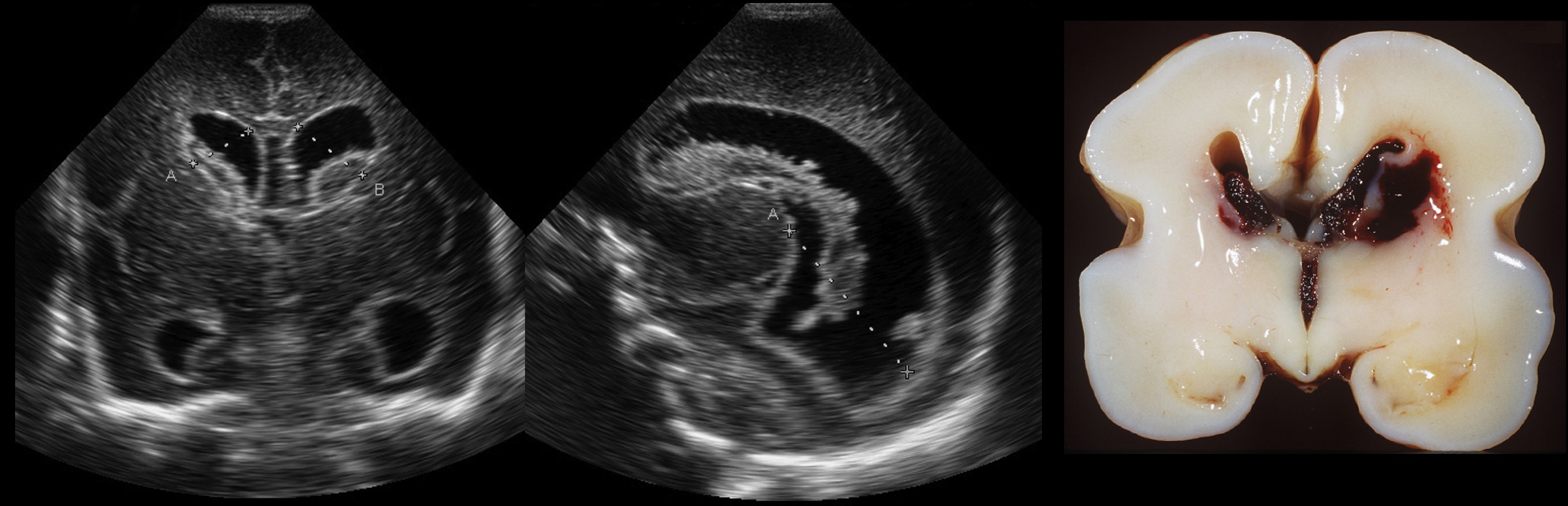
Кровотечение в герминальный матрикс 3 степени: в каудоталамической вырезке гиперэхогенная линия, желудочки заметно расширены.
Вентрикуломегалия с двусторонним внутрижелудочковым кровоизлиянием, больше слева; кровоизлияние в паренхиме левой лобной доли; смещение межполушарной щели вправо. Заключение: Неонатальное внутричерепное кровоизлияние 4 степени.
Рисунок 16: Корональное обследование, демонстрирующее правое межжелудочковое кровотечение 4-го уровня с расширением к прилегающей теменной доле. Обратите внимание на правильный височный рог, показывающий продукты крови (стрелка открыта)
Нажмите здесь, чтобы посмотреть
Рисунок 17: Корональные и парасагиттальные изображения, показывающие обширное кровотечение 4 степени с большой свежей гематомой в перивентрикулярной паренхиме. Обратите внимание на эффект полусферической массы и отклонение третьего желудочка (открытая стрелка)
Нажмите здесь, чтобы посмотреть
Рисунок 18: Изображения USG, демонстрирующие левое внутричерепное кровоизлияние 4-го класса. Обратите внимание на обширный нечеткий интрапаренхимальный компонент с относительно меньшим массовым эффектом, указывающий на геморрагический венозный инфаркт
Нажмите здесь, чтобы посмотреть
Рисунок 19: Большое правое темпо-затылочное и мозжечковое кровоизлияние, показанное как гиперэхогенная область в корональных и парасагиттальных изображениях
Нажмите здесь, чтобы посмотреть
Рисунок 20 (A, B): Корональный ЗГС, демонстрирующий перивентрикулярные кистозные изменения (черная стрелка), последствия зародышевого кровоизлияния матрицы (A). Соответствующее изображение КТ показывает крошечные перивентрикулярные кистозные поражения (B)
Периентрикулярная лейкомаляция на нейросонографии
Хотя зародышевые матричные кровоизлияния являются результатом относительно острых гемодинамических изменений, PVL представляет собой относительно коварное церебральное паренхиматозное оскорбление. Хроническая гипоксемия или гипоперфузия приводит к PVL. При патологических исследованиях младенцев в возрасте более 6 дней наблюдается высокий уровень PVL у детей с низким весом при рождении от 900 до 2200 г. [1] Сонографическая классификация PVL была описана Ди Врисом. [15], [16] Уровень 1 PVL обычно представляет собой увеличение паренхиматозных эхо-сигналов в перивентрикулярной области, главным образом вокруг тригона, длительностью менее 7 дней [рис. 21]. Эти ранние сонографические данные описываются как перивентрикулярная вспышка. Некоторый элемент неопределенности интерпретации отмечается у крайне недоношенных детей, у которых перивентрикулярная паренхима часто является эхогенной (рис. 13). Класс 2 PVL представляет собой постоянную перивентрикулярную гиперэхогенность, продолжающуюся более 7 дней. 3-й класс PVL представляет собой относительно развитые паренхимальные изменения, ведущие к образованию микроцист [Рисунок 22] A и B. Эти изменения более очевидны в теменной области, а также распространяются на фронтальные области. 4 класс PVL представляет собой множественные коалесцирующие кистозные области в церебральной паренхиме. Изменения 4-го класса представляют собой передовые кистозные изменения, достигающие уровня коры. Изменения 3 и 4 степени часто связаны с неврологическими последствиями, такими как диплегия и параплегия в более поздней жизни у 50% пациентов [Рисунок 23]. Из-за низкой чувствительности сонографии при обнаружении негеморрагического, некавилярного паренхиматозного повреждения обычно необходимы дополнительные исследования изображений. [1]
Рисунок 21: Корональный и парасагиттальный ЗГС, демонстрирующий гиперэхогенную перивентрикулярную паренхиму (стрелки) (изменения 1-го класса). Существуют также изменения минерализующей васкулопатии (открытая стрелка)
Нажмите здесь, чтобы посмотреть
рисунок 22
Нажмите здесь, чтобы посмотреть
Рисунок 23 (A, B): корональный и парасагиттальный ЗГС, демонстрирующий очаговые кистозные изменения в заднем лобном и перитекулярном периэнцентрическом регионе (А). Соответствующее осевое изображение T1W (B), демонстрирующее типичные перивентрикулярные кистозные изменения в перитригональной области
Острая ишемия
Оценка диффузного отека мозга технически сложна при нейросонографии. Поскольку размер желудочков значительно варьируется, размер желудочка является ненадежным в качестве параметра при оценке массового эффекта. Обычное наблюдение в случаях ишемии представляет собой комбинацию диффузного увеличения эхогенности ганглиозных областей с соответствующей облитерацией цистерн и малой емкостью желудочков [рис. 24]. CT и / или магнитно-резонансная томография (МРТ) по-прежнему остаются превосходными методами оценки диффузной внутричерепной ишемии [Рисунок 25]. [17] Последовательное допплеровское обследование внутричерепных сосудов и круга Уиллиса полезно при оценке тяжести внутричерепной ишемии. Диастолический поток, отраженный в резистивном индексе (RI), является мерой, которая будет указывать на гемодинамический статус внутричерепного потока. [2], [12]
Рисунок 24: Корональный ЗГС на двух уровнях, демонстрирующий тонкое увеличение эхо-сигналов паренхимы головного мозга у пациента с острой ишемией (вторичной по отношению к аспирации мекония). Обратите внимание на желудочки малой емкости и изъятые цистерны
Нажмите здесь, чтобы посмотреть
Рисунок. Острые ишемические изменения, продемонстрированные корональным ЗГС, как фокальные гиперэхогенные (открытые стрелки) изменения в ганглионарных областях (A). Соответствующая осевая неконтрастная КТ (В), показывающая относительное уменьшение плотности ганглиозных областей, признак острой ишемии
Поренцефалическая киста
Большие очаги внутрижелудочкового / внутрипаренхимного кровотечения могут привести к кавитирующему деструктивному поражению в паренхиме головного мозга. После разрешения и эвакуации гематомы полость поражения сообщается с желудочковой системой, что приводит к образованию пориэнцефалической кисты . Пореэнцефалические кисты, которые часто являются продолжением кровотечений 4 степени, обычно связаны с более высокими дефектами нейродеструкции.
Рисунок. Корональный ЗГС и парасагиттальный вид с высоким разрешением, демонстрирующий большую поэнцефалическую кисту, сообщающуюся с левой боковой желудочковой полостью. У больного ранее было кровотечение большого размера 4
Врожденные аномалии ЦНС
Структурная информация легко доступна у недоношенных и зрелых детей при сонографии. Первоначальная оценка аномалий может быть завершена с достаточной уверенностью. Гидроцефалия способствует большому числу случаев, которые могут быть диагностированы и сопровождаться нейросонографией. Степень гидроцефалии, уровень обструкции и толщина мозговой оболочки могут быть получены для последующего наблюдения. Бивентрикулярное, бифронтальное соотношение измеряется на уровне отверстия Monro для количественного наблюдения за гидроцефалией. Широко расширенные желудочковые полости отмечены в акведуктальном стенозе, агенезии мозолистого тела с кисты средней линии А и В и гиенонфалии. Оценка с помощью сосцевидного ствола может быть полезной для демонстрации обструкции акведука. Отличие между обструктивной и неинъекционной гидроцефалией имеет жизненно важное значение, при этом первая нуждается в нейрохирургической консультации для оперативного управления. Хотя перивентрикулярная прозрачная жидкость для прохода не надежно обнаруживается при острых препятствиях, последовательное наблюдение за размером желудочков сонографией помогает отличить обструктивную, прогрессирующую гидроцефалию и сбалансированную, устойчивую гидроцефалию.
Рисунок. Корональная иллюстрация на уровне межжелудочкового отверстия, показывающая измерения для бифронтального / желудочкового соотношения (A). USG у пациента с гидроцефалией, показывающего измерение желудочкового / бифронтального отношения (B)
Рисунок. Корональные изображения на двух уровнях, показывающие гидроцефалию, вторичную по отношению к зародышевому кровоизлиянию на левой стороне. Обратите внимание на расширенный третий желудочек из-за обструкции на уровне акведука
Рисунок. Тяжелая гидроцефалия из-за врожденного акведукального стеноза. Изображение Sagittal (C) показывает расширенный третий желудочек и полностью разрушенный четвертый желудочек. Препятствие находится на уровне акведука (стрелка)
Рисунок. (A, B) Корональный и сагиттальный ЗГС, демонстрирующий тяжелую гидроцефалию у пациента с агенезом мозолистого тела и межполушарной кисты средней линии (открытые стрелки)
Рисунок. Тяжелая гидроцефалия, имитирующая гидранфальность. Существует минимальная остаточная мозговая оболочка. Обратите внимание на небольшую заднюю ямку
Рисунок. Осевые исследования через сосцевидный сосна с полной скованностью на уровне акведука. Дилатантный третий желудочек демонстрируется открытой стрелкой. Кстати, доплеровский поток проявляется в боковом синусе (длинная стрелка)
Другие аномалии, которые могут быть диагностированы с помощью нейросонографии, включают синдром Дэнди-Уокера, агенезис мозолистого тела, мальформацию Арнольда-Киари и сосудистые мальформации. Необычный ход передней мозговой артерии в случаях агенеза мозолистого тела, описанный как появление солнечных лучей, может быть окончательно продемонстрирован методом серого и допплеровского исследования. Кроме того, могут быть показаны соответствующие результаты, такие как колпоцефалия и дополнительные аномалии задней ямки. Гигантфалия и тяжелая гидроцефалия, хотя это легко продемонстрировать, не могут быть однозначно идентифицированы только при сонографии. Диспластический атрофический мозг иногда наблюдается при сонографии. Эти поражения наблюдаются без контекста ишемии в раннем перинатальном периоде. Как правило, мозг небольшой по размеру, гиперэхогенный без дифференциации серого и белого вещества и показывает множественные кисты разного размера. Побочные действия являются двусторонними и часто асимметричными. Прямое обследование над черепной опухолью может выполняться сонографией. Большие цефалоцелены, дермоидная киста и цефалгематома могут быть диагностированы.
Экзамен через сосцевидную соснову может быть очень полезен при дифференциации голопроэнцефалии от грубой гидроцефалии. Дополнительная подробная информация о задней ямке также может быть получена по этому маршруту.
Рисунок. Корональный и сагиттальный ЗГС, демонстрирующий большую заднюю ящерную кисту в случае синдрома Денди-Уокера. Существует связанная умеренная гидроцефалия и агенезис мозолистого тела
Рисунок. Средние сагиттальные серо-масштабные и доплеровские изображения, демонстрирующие агенезис мозолистого тела. Передняя мозговая артерия демонстрирует вертикальный ход (появление солнечных лучей). Обратите внимание на излучающие гири в лобной области, характерные для агенеза мозолистого тела
Рисунок. Корональный и парасагиттальный ЗГС, демонстрирующий колпоцефалию у пациента с агенезом мозолистого тела. Кроме того, существует гипоплазия мозжечка, в основном с участием правой доли
Рисунок. (A и B) изображения USG у двух разных пациентов, демонстрирующих диспластическую церебральную паренхиму с гиперэхогенными и кистозными паренхиматозными изменениями. Обратите внимание на валовое расширение пространств CSF, указывающее потерю объема
Рисунок. Большой затылочный менингоцеле с несколькими слоями мозговых оболочек и кистозной церебральной паренхимой, показанный на USG (A). Корональное обследование, показывающее диспластические кистозные изменения в головном мозге (B)
Минеральная васкулопатия
Появление линейных ярких ветвящихся полос или пятен, в одностороннем или двухстороннем порядке вдоль области базальных ганглиев, указывает на минерализующую васкулопатию [Рисунок 38] и [Рисунок 39]. Эти гиперэхогенные полосы, напоминающие разветвленный подсвечник, обусловлены кальцификацией стенок таламостратальных и лентикулотраватных перфорирующих артерий среднего размера, связанных с гиперклеточностью стенки, внутримышечным и периваскулярным осаждением аморфного базофильного материала. Минерализирующая васкулопатия является неспецифическим признаком возможных причин, начиная от внутриутробных инфекций TokCH (токсоплазмоз, краснуха, цитомегаловирус и герпес) и хромосомных расстройств до неонатальной асфиксии и использования материнского наркотика. [18]
Рисунок. Тонкая кальцификация отделов средней мозговой артерии, демонстрируемая как гиперэхогенные линейные тени в двусторонних ганглионарных областях. У пациента также были слегка гиперэхогенные базальные ганглии с желудочками малой емкости из-за ишемии. Выводы согласуются с минерализующей васкулопатией
Рисунок. Парасагиттальные изображения, демонстрирующие пятнистые области кальцификации в ветвях средней мозговой артерии. Соответствующее изображение Допплера, показывающее патентные сосуды с кальцификацией стенок
Сосудистые поражения
Расширенные сосуды артериовенозных мальформаций имеют тенденцию проявляться как кистозные поражения нейросонографии. Изображения Допплера также могут демонстрировать расширенные сосуды для кормления и дренирования. Типичная спектральная картина внутричерепных артериовенозных мальформаций является нерегулярной и двухфазной. Малые сосудистые мальформации и периферически расположенные кортикальные повреждения не могут быть обнаружены сонографией. Однако большая асимметричная артериовенозная мальформация может быть обнаружена допплеровским потоком и при демонстрации больших питающих вен. Аневризматическая мальформация вены Галена является одним из условий, которые иногда диагностируются скрининговой сонографией. Типичное расположение поражения в заднем отделе третьего желудочкового региона между полушариями головного мозга, с внутренним эхо-сигналом низкого уровня и завихрением на допплеровском обследовании позволяет сделать окончательный сонографический диагноз. Информация о питательных артериях и тонких изменениях паренхимы, безусловно, требует альтернативных методов визуализации, таких как МРТ. Другим сосудистым поражением, которое может быть продемонстрировано, является тромбоз верхнего сагиттального синуса. Хотя это не рекомендуется для обычного скрининга, ранее продемонстрированный тромб может сопровождаться сонографическими методами.
Рисунок. Серо-масштабный и допплеровый коронарный ЗГС, демонстрирующий кистозную структуру средней линии в области заднего третьего желудочка с массовым эффектом. (A) Типичный вихревой эффект отмечается на доплеровском (B). Выводы свидетельствуют о аневризматической деформации вен Галена. Соответствующие осевые и сагиттальные T2W-изображения МР-исследования, подтверждающие большую аневризматическую дилатацию вены Галена (C и D)


Здравствуйте, очень много изображений написано, но не видны они, как-то можно их снова загрузить ?