УЗИ кожи и подкожного жира (лекция на Диагностере)
Исследование кожи и подкожно-жировой клетчатки проводят линейным датчиком 9-20 МГц.
Если образование выступает над кожей, под датчик налейте достаточную гелевую «подушку».
Убегайте чрезмерного давления, может привести к ложному утончению поверхностных узлов.
На УЗИ следует оценивать размер, контур, структуру, глубину проникновения кожной болезни.
Для сравнения используйте также расположенный участок здоровой кожи противной стороны.
В режиме ЦДК и энергетического доплера можно видеть сосудистую архитектуру образований.
Здоровая кожа, волосы, ногти на УЗИ
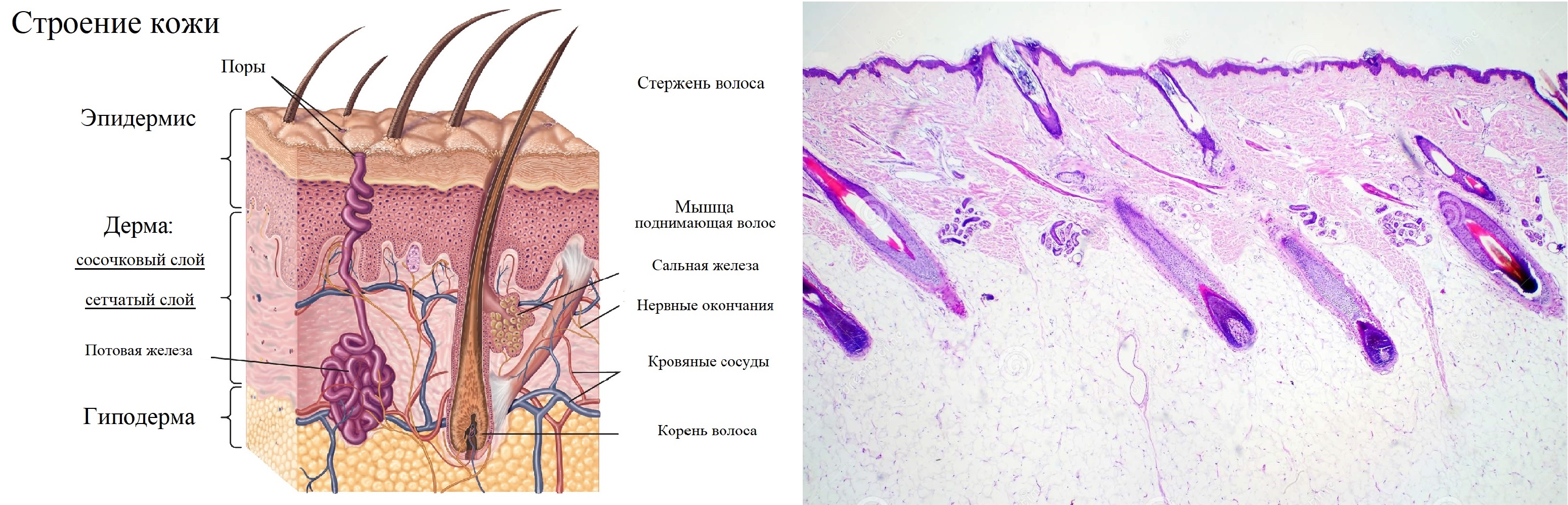
Строение кожи
Три слоя кожи: эпидермис — 0,1-2 мм, дерма — 0,5-5 мм, подкожные ткани — от 2 мм до 10 см.
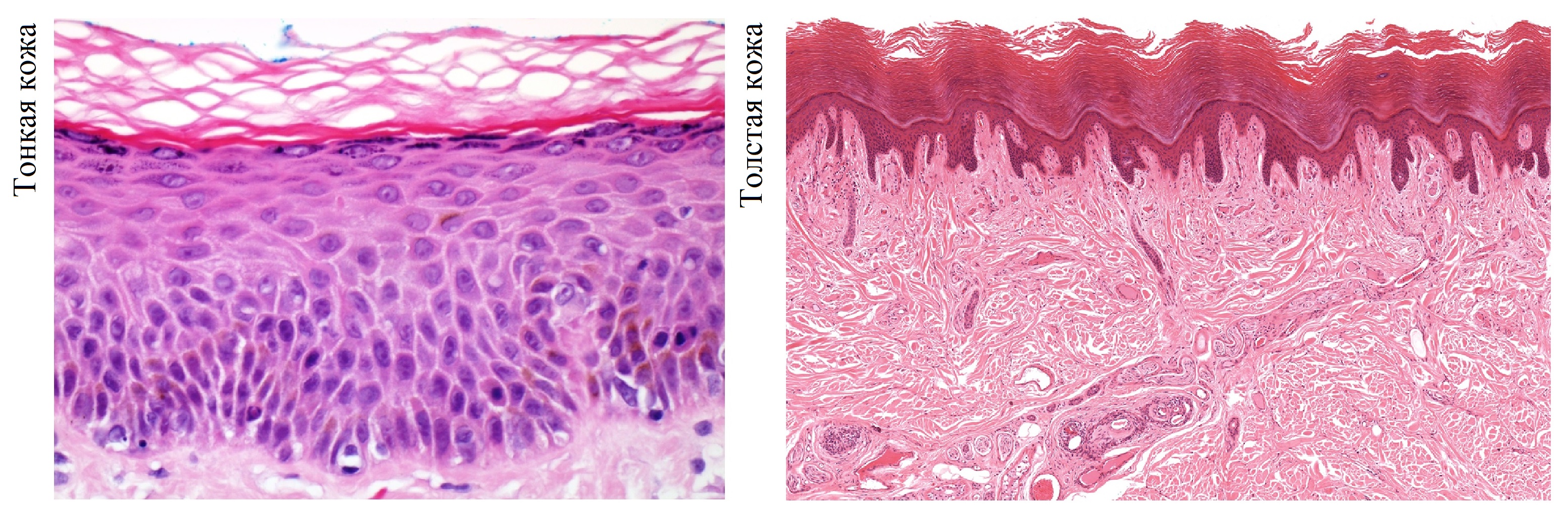
Эпидермис укрывает поверхность; толщина в среднем 1 мм — на веках 0,1 мм, на пятках 2 мм.
В эпидермисе акцентируют 5 слоев — роговой, блестящий, зернистый, шиповатый и базальный.
В базальном, шиповатом, зернистом слоях клетки живые, где есть оболочка, ядро, цитоплазма.
Базальный — нижний слой эпидермиса граничит с дермой; составляет один ряд тучных клеток.
Клетки эпидермиса рождаются в базальном слое, после степенно поднимаются в верхние слои.
Цикл жизни клетки от рождения до отшелушивания (десквамация) продлится от 26 до 28 дней.
При повреждении кожи, клетки быстрее двигаются к поверхности и обеспечивают заживление.
В базальном слое находятся меланоциты, их отростки влезают в шиповатый и зернистый слой.
Меланоциты стряпают пигмент меланин, который придаёт коже оттенки и оберегает от солнца.
Роговой слой образуют 10-20 рядов неживых клеток, наполненных твердым белком кератином.
Помалу связи между клетками рогового слоя прерываются, клетки неощутимо отшелушиваются.
Блестящий слой составляют 4 ряда клеток, которые дают больше защиты на ладонях, подошвах.
В эпидермисе отсутствуют кровеносные сосуды; вода и питание приходят диффузией из дермы.
Обмен эпидермиса и дермы идет в узком слое топкого межуточного геля — базальная мембрана.
Сосочки верхнего слоя дермы врезаются в эпидермис, повышается площадь взаимного обмена.
Сетчатый слой дермы обильный, протянулся ниже сосочков до подкожных тканей — гиподермы.
В сетчатом слое содержатся сосуды и нервы, корни и каналы волос, потовые и сальные железы.
Гиподерма — жировая подушка между кожей и костью, где хранятся запасы жира в организме.
Самая толстая гиподерма в области ягодиц и бёдер, на ладонях и стопах, подушечках пальцев.
Граница дермы и гиподермы размыта; коллаген и эластин создают сеть, подобие пчелиных сот.
В дерме соты заполнены больше всего гиалуроновой кислотой, а в гиподерме — адипоцитами.
В гиподерме есть кровеносные и лимфатические сосуды, нервы, потовые железы, корни волос.
Строение кожи на УЗИ
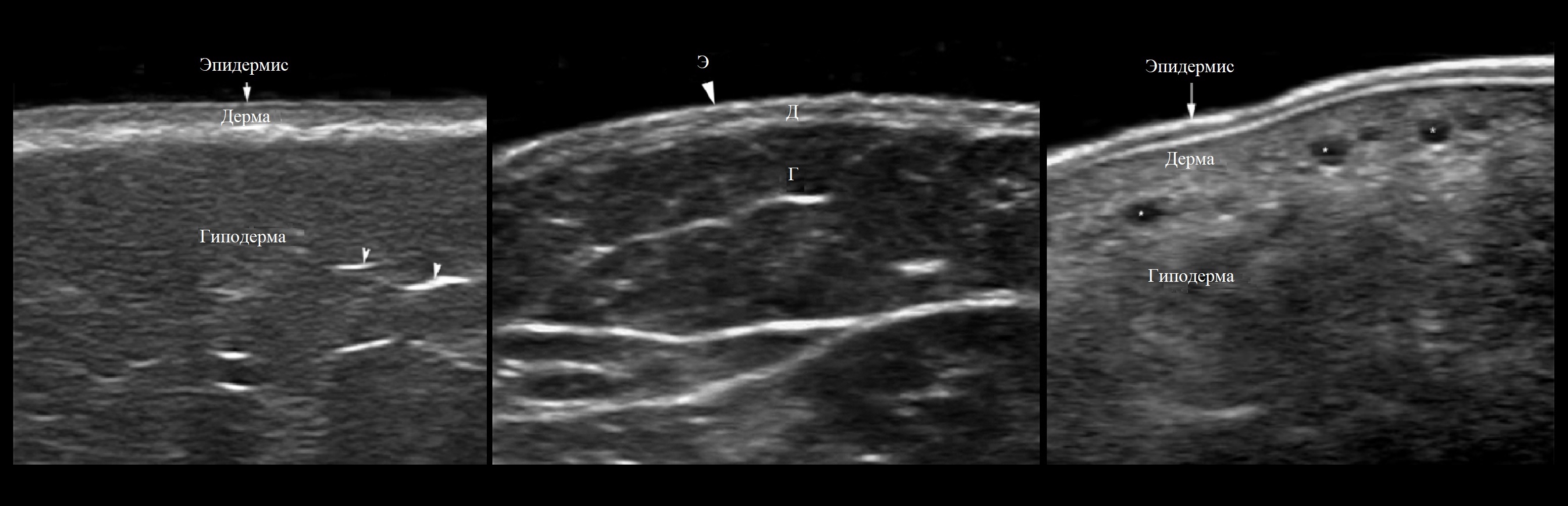
Эхогенность эпидермиса генерирует кератин, дермы — коллаген, гиподермы — жировая ткань.
На УЗИ эпидермис выглядит как гиперэхогенная полоса, на ладонях и стопах из двух пластин.
Дерма эхогенная менее эпидермиса неоднородная за счет сосудов, фолликулов волос и желез.
Точно под эпидермисом можно видеть тонкую гипоэхогенную полосу — гликозаминогликаны.
Гиподерма пестрая — каркас для гипоэхогенного жира создают эхогенные фиброзные волокна.
Глубже яркая гиперэхогенная линейная структура покрывает мышцы — поверхностная фасция.
В режиме ЦДК и энергетического доплера сосуды можно увидеть в гиподерме, редко в дерме.
Рисунок. На УЗИ тонкий эпидермис (1, 2), в гиподерме появляются яркие эхогенные фиброзные волокна; толстый двуслойный эпидермис (3) подошвы, в дерме видно венозные сосуды (*).
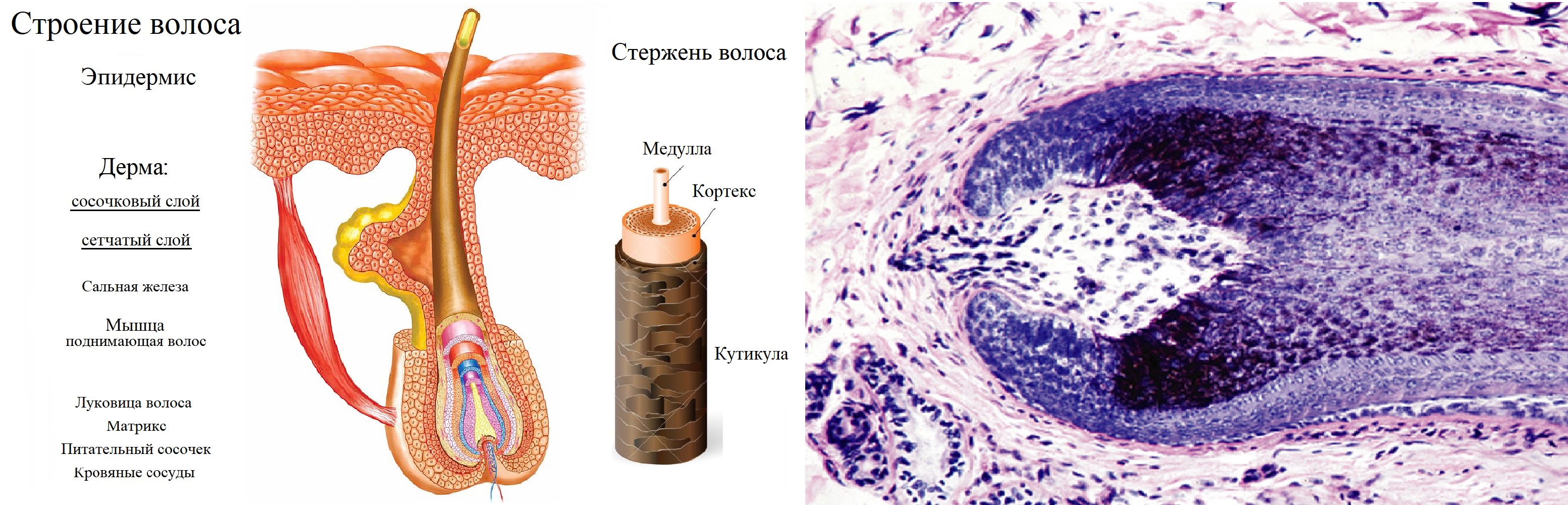
Строение волоса
Волосы — придатки кожи, эпителиальные ороговевшие нити, покрывают почти всего человека.
Элементы волоса — сосочек, луковица, стержень, сальные железы, поднимающая волос мышца.
Волос подобен чесноку: корень в дерме — луковица волоса; видимая часть — стержень волоса.
В луковице эпителиальные клетки родят тонкую волосяную нить, которая неспешно вырастает.
Когда волосяная луковица теряет связь с питающим сосочком, деление клеток останавливается.
Старый волос выпадает, а вокруг волосяного сосочка начинает формироваться новая луковица.
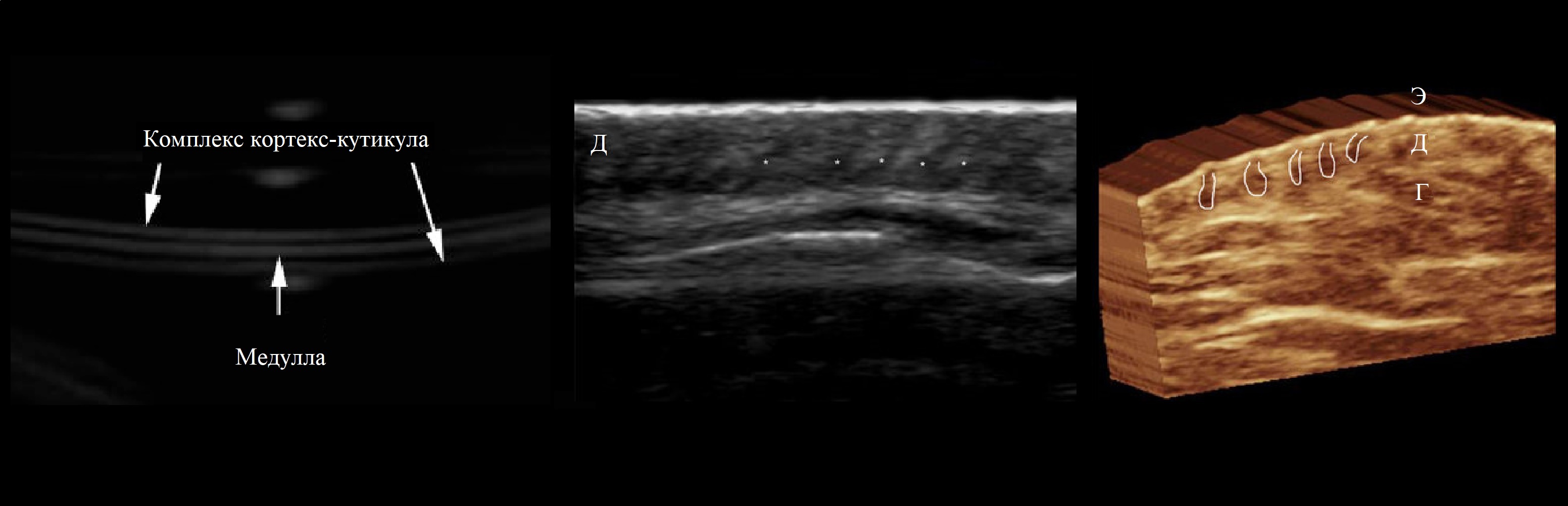
Сложная конструкция стерженя волоса: в центре медулла, снаружи комплекс кортекс-кутикула.
Дальше от луковицы идет ороговения, клетки теряют ядра, превращаются в роговые пластинки.
Больше всего активное ороговение идет в кортек-кутикуле, здесь образуется твердый кератин.
Кортекс построен из параллельных макрофибрилл, которые составлены нитями белка кератина.
Кутикула — 10 слоев плоских ороговевших чешуек, содержат нестабильный аморфный кератин.
В центральной медулле ороговения происходит так же, как в эпидермисе через мягкий кератин.
В пушковых волосах на теле и конечностях, щетинистых волосках бровей и ресниц медуллы нет.
Строение волоса на УЗИ
На УЗИ волос кожи головы видно как три строго параллельные эхогенные линейные структуры.
Два наружных слоя складывается из комплекса кортекс-кутикула, внутренний слой — медулла.
Пушковые и щетинистые волосы видно в виде гиперэхогенной монолитной линейной структуры.
В дерме можно подметить косые гипоэхогенные волосяные мешочки, где луковица родит волос.
Рисунок. На УЗИ структура головного волоса всегда трехслойная (1); в пределах дермы часто можно различать пониженной эхогенности косо положенные волосяные мешочки (2, 3).
Строение ногтя
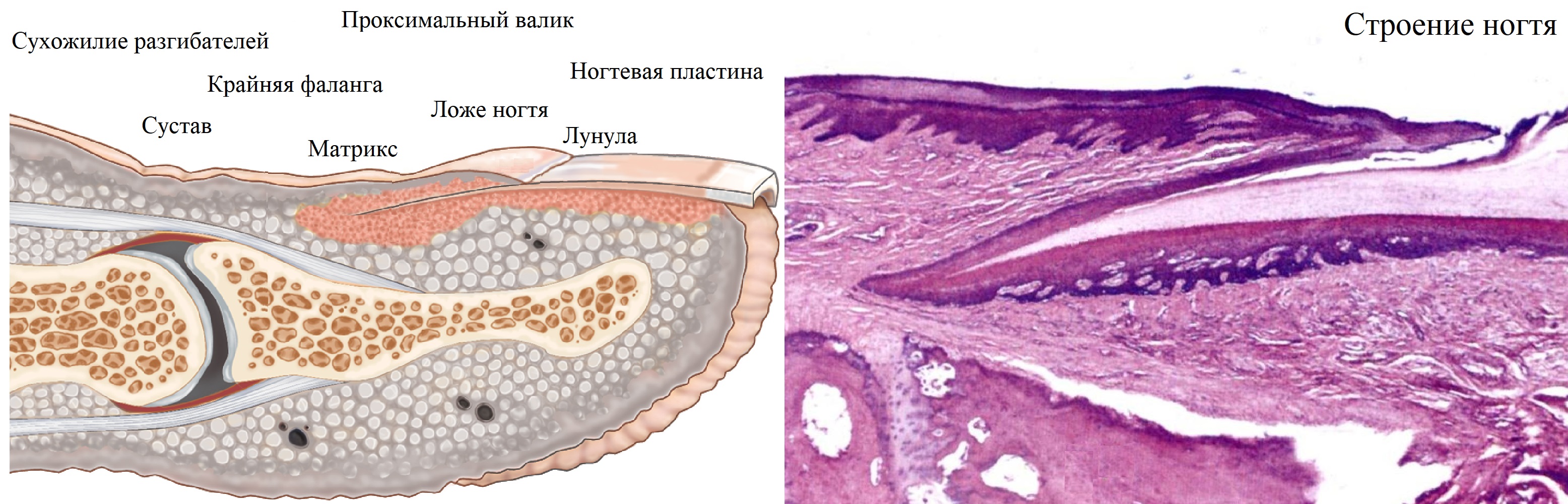
Ногти — придатки кожи; включают ложе ногтя, ногтевую пластинку и околоногтевые структуры.
Ложе ногтя составляют прозрачный эпидермальный слой, дерма с заметным сосочковым слоем.
Ложе ногтя под проксимальным валиком составляют клетки, которые активно делятся (матрикс).
Лунула — видимая область матрикса, самая светлая зона ногтевой пластины в виде полумесяца.
Ногтевая пластина (толщина до 0,5 мм) состоит из 150 слоёв клеток полных твердым кератином.
Околоногтевые ткани — боковые и проксимальная складки, костный край дистальной фаланги.
Строение ногтя на УЗИ
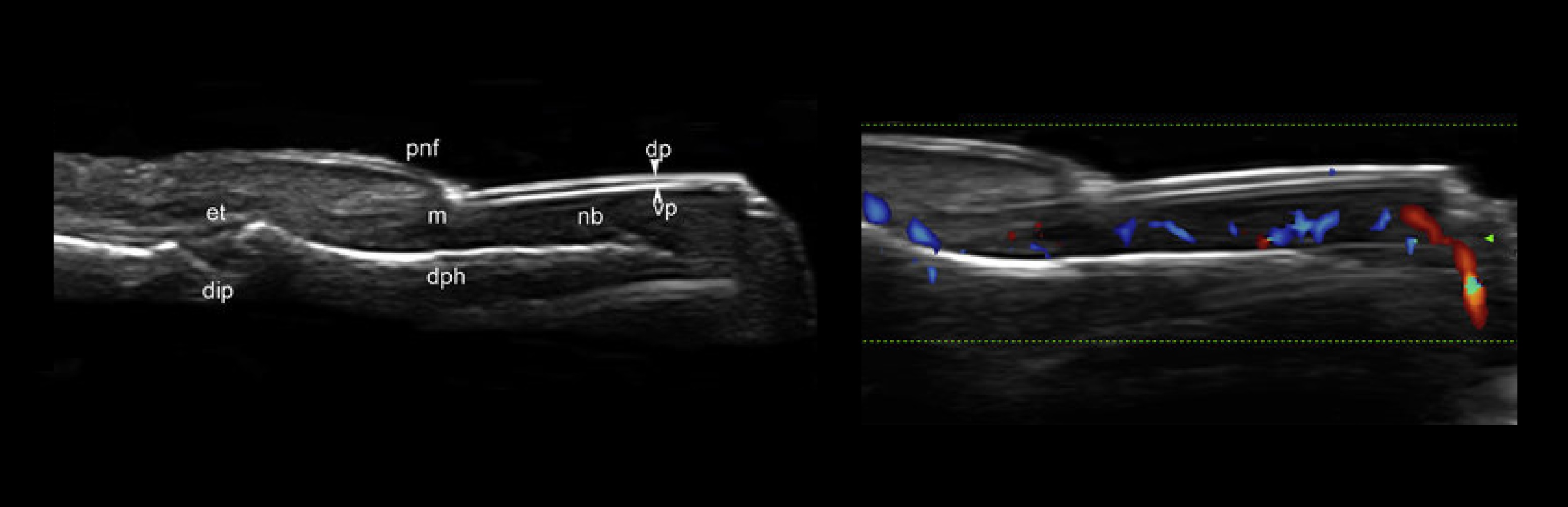
На УЗИ ложе ногтя гипоэхогенное, иногда чуть больше эхогенное в области близкой к матриксу.
Под ложем эхогенный костного край дистальной фаланги, можно видеть межфаланговый сустав.
Ногтевая пластина завязывается сразу дистальнее уровня крайнего межфалангового сочленения.
Ногтевая пластина состоит из двух параллельных эхогенных линий — дорсальная и вентральная.
Строение проксимальной и боковых складок ногтя общее привычной коже, но не содержит жир.
При доплерографии в ногтевом ложе вычленяют медленный артериальный и венозный спектры.
Рисунок. Ногти на УЗИ: ногтевое ложе (nb); дорсальная и вентральная пластинки (dp и vp); матрица (m); проксимальная складка (pnf); dph — дистальная фаланга (dph); крайний межфаланговый сустав (dip); точка сухожилия разгибателя (et).
Строение потовых желез
Потовые железы — придатки кожи; есть два типа потовых желез — эккринные и апокринные.
Эккринные потовые железы выделяют секрет без повреждения оболочки секреторных клеток.
Секреторный отдел лежит в сетчатом слое дермы; простая трубка свернутая в форме клубочка.
На волокнистой базальной мембране однослойный эпителий; имеет клетки темные и светлые.
В покое клетки цилиндрические, после выделения секреторных гранул уплощаются.
На базальной мембране миоэпителиальные клетки, здесь в цитоплазме много миофиламентов.
Под влиянием нервных импульсов миоэпителиальные клетки сокращаются и выделяют секрет.
Выводные протоки эккринных потовых желез заканчиваются в базальном слое эпидермиса.
Конечный отдел в виде штопорообразной извитой щели, открывается на коже потовой порой.
Эккринные железы по всему телу, кроме наружного слухового прохода, губ, половых органов.
Особенно обильно снабжены потовыми железами ладони, подошвы, кожа лба, груди и живота.
Эккринные железы выделяют на кожу малосоленый раствор, что охлаждает температуру тела.
При предельных нагрузках организм может производить до 3-х литров эккринного пота в час.
Апокринные потовые железы при работе отторгают верхушку цитоплазмы секреторных клеток.
Отличаются от эккринных крупными размерами, глубоким залеганием и связанные с волосами.
Апокринные железы смежные фолликулу волос, отсутствуют где нет волос (ладони, стопы и др.).
Места высокой концентрации: борода, подмышки, ареола соска, паховая и перианальная зона.
Апокринные железы контролируются половыми гормонами; активные с полового созревания.
Апокринный секрет — маслянистая жидкость, богатая триглицеридами и жирными кислотами.
Колонизированный анаэробными бактериями апокринный секрет источает личный запах тела.
Все потовые железы хорошо снабжены сосудами и нервами, которые регулируют активность.
Строение сальных желез
Сальные железы — разветвленные альвеолярные железы, почти всегда связанные с волосами.
Наибольшее число сальных желез на коже головы, отсутствуют на ладонях и подошвах стоп.
Секрет сальных желез (кожное сало) образует защитную пленку на поверхности кожи и волос.
Концевые отделы сальных желез запакованы на границе сосочкового и сетчатого слоя дермы.
Сальные железы из многих мелких округлых долек, что ответвляются от центрального канала.
Составляют разной степени дифференцированные сальные эпителиальные клетки (себоциты).
Периферийные камбиальные клетки постепенно копят липиды и смещаются в центр железы.
Там себоциты гибнут апоптозом; характерно для голокринного типа секреции сальных желез.
Образование и выделение секрета исполняется в результате разрушения железистой клетки.
На периферии себоциты кубические, цитоплазма темная базофильная, способные к делению.
В центре себоциты полные липидных капель, ядро и другие клеточные структуры исчезают.
Секрет сальных желез высвобождается от сокращения гладкой мышцы, поднимающей волос.
Выводной проток сальной железы короткий, открывается, как правило, в волосяную воронку.
Стенку воронки волоса крышует многослойный плоский эпителий без зернистого слоя клеток.
Где волос нет, выводные протоки сальных желез открыты в кожу особыми сальными порами.
Особо вспомним сальные и потовые железы век, так как часто становятся основой патологии.
Смотри Кисты кожи на УЗИ (лекция на Диагностере)
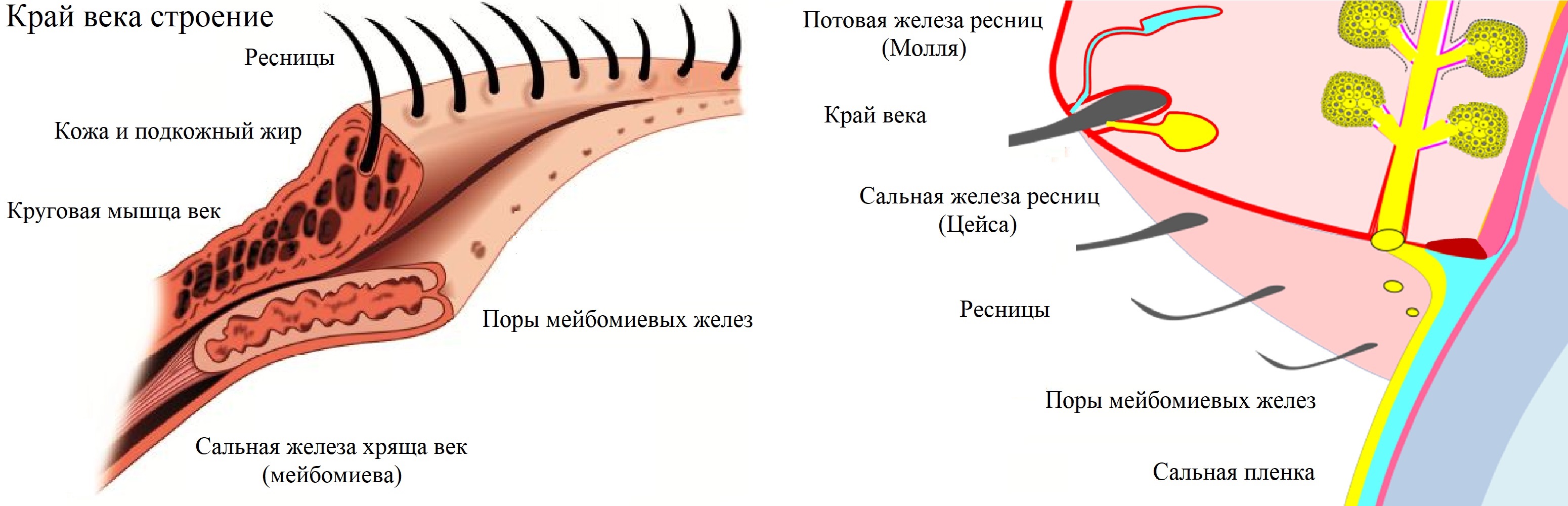
Под кожей круговая мышца глаза, более глубоко хрящ и соединительнотканная мембрана века.
Заднюю часть хряща и глазничной мембраны покрывает конъюнктива; с век уходит на склеру.
Передний край века имеет ресницы, в основании коих расположены сальные железы (Цейса).
По краю века видны отверстия специальных сальных желез (мейбомиевы), что в толще хряща.
Основной функцией мейбомиевой железы является участие в формировании слезной пленки.
Апокринные потовые железы век в основании ресниц именуются специально — железы Молля.
Берегите себя, Ваш Диагностер!