Жемчуг: скелетно-мышечное на УЗИ
PIN-синдром на УЗИ
Здоровая женщина 51 года, без травм верхней конечности, обратилась с жалобами на болезненность передней и проксимальной части левого предплечья, связанную со слабостью мышц-разгибателей предплечья.
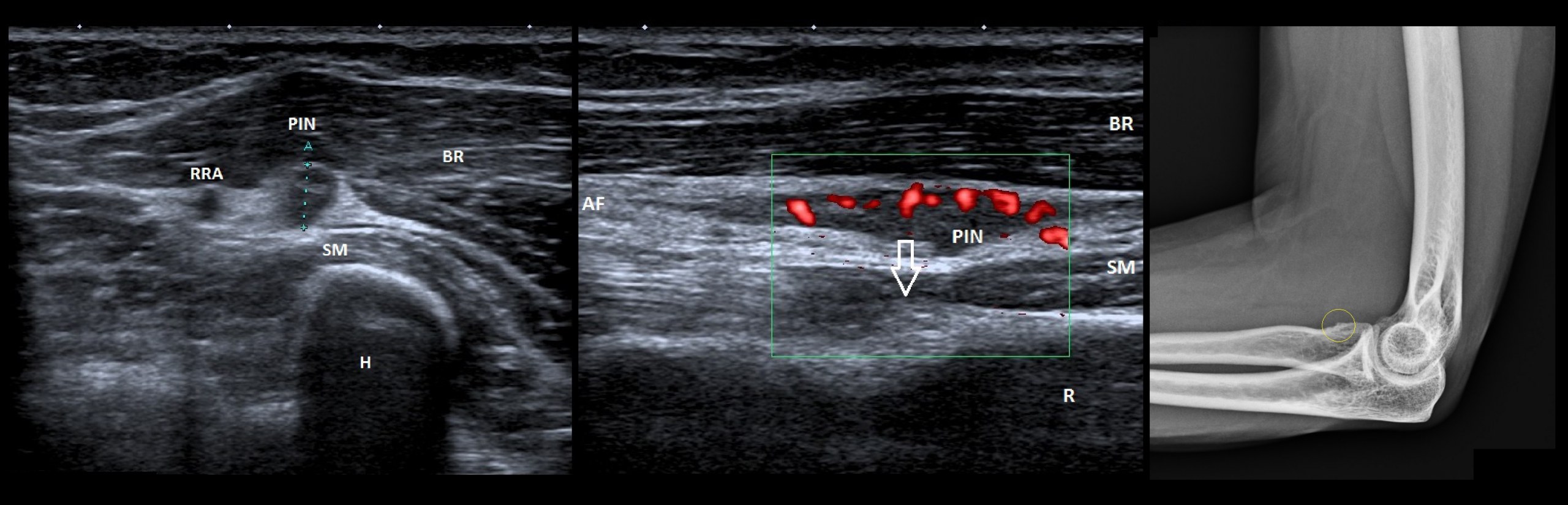
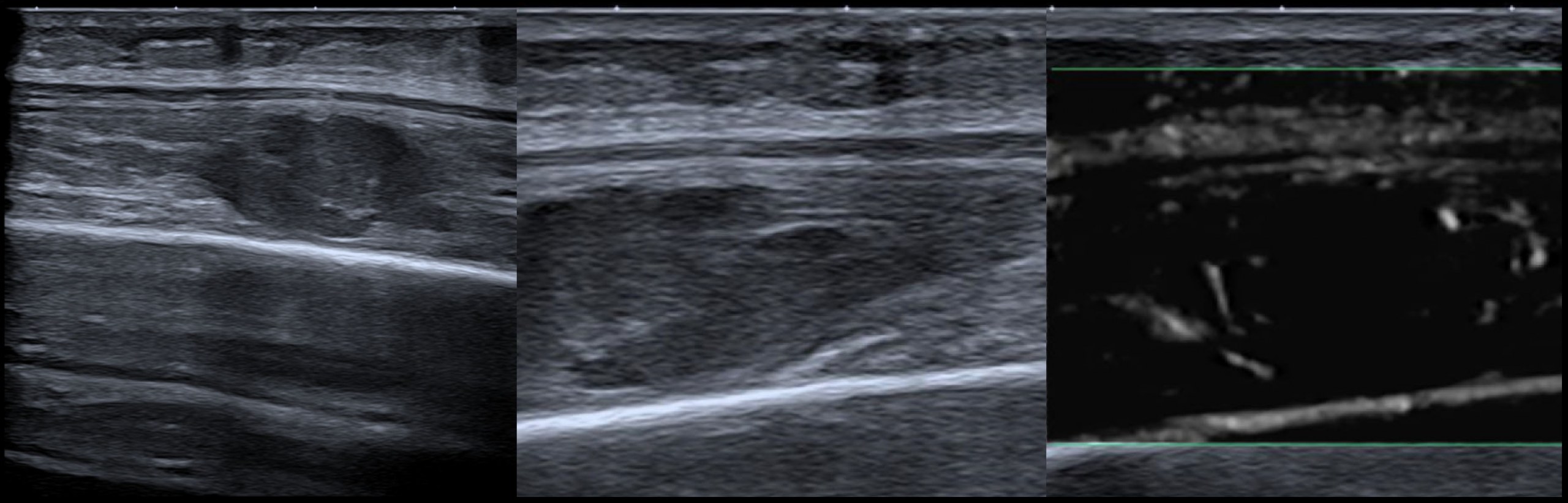
Ультразвуковое сканирование было выполнено и продемонстрировало утолщенный и гипоэхогенный задний межкостный нерв (PIN) в аркаде Фрозе с гиперваскуляризацией периневрия.
В более глубоком аспекте наблюдалась тонкая неровность радиального метафиза.
Плоская пленка показала сидячую неровность передней области метафиза.
КТ показала нерегулярность лучевой кости, а на МРТ это было зарегистрировано как остеохондромоподобное метафизическое поражение лучевой кости.
Первоначальное лечение включало инъекцию кортикостероидов вокруг PIN, но без уменьшения симптоматики.
Затем хирург-ортопед произвел резекцию остеохондромы, чтобы освободить PIN.
Бригада хирургов верхней конечности выполнила операцию и обнаружила утолщенный гиперемический PIN, прилегающий к остеохондроме.
Они удалили остеохондрому и освободили PIN.
Пациент полностью восстановил мышечную силу, и болезненность постепенно исчезла.
Синдром PIN не является редкой патологией, но обычно его не подозревают, учитывая, что во многих случаях также присутствует эпикондилит и что PIN редко учитывается при неспециализированных ультразвуковых оценках этой области.
Кроме того, неврологи часто запрашивают МРТ вместо УЗИ для диагностики, и это опять же может не привести к правильному диагнозу симпатических заболеваний.
Этот случай показывает, что оценка ПИН, аркады Фрозе и лучевой возвратной артерии очень сложна при стандартной МРТ локтевого сустава, потому что небольшие структуры (диаметром менее 5 мм) выходят за рамки разрешения МРТ, обычно использующего поля зрения (FOV) 12,0 х 18,6 см и толщиной ломтика 3 мм.
При таких параметрах получить четкое изображение небольшой конструкции практически невозможно.
Однако высокочастотное ультразвуковое сканирование позволяет получать изображения с высоким разрешением и оценивать эти небольшие структуры.
Кроме того, энергетический и цветной допплер также являются полезным дополнением для оценки периневральной васкуляризации.
Синдром PIN может иметь внешнее или внутреннее происхождение, при этом наиболее вероятной причиной являются внешние компрессии.
Кроме того, аркада Фрозе — наиболее частое место, где может быть ущемлен нерв.
Было описано много других причин синдрома PIN. Очень необычная причина, описанная в этом случае, когда произошла компрессия пролиферативной кости, возникшая из лучевой кости. Этот отчет демонстрирует, насколько полезны современные ультразвуковые методы, особенно для оценки субсантиметровых структур, таких как периферические нервы, по сравнению с другими методами поперечного сечения.
Рис. 1: Ультразвуковой вид на короткой оси аркады Фрозе, показывающий опухший PIN и его анатомические отношения с RRA (рецидивирующая лучевая артерия), SM (супинаторная мышца), BR (плече-лучевая мышца) и R (радиальный метафиз).
Рис. 2: Ультразвуковой вид по длинной оси AF (Arcade of Frohse), показывающий опухший PIN и его анатомические отношения с лучевой остеохондромой (стрелка). SM (супинаторная мышца), BR (плече-лучевая мышца) и R (лучевой метафиз).
Рис. 3: Плоский снимок бокового локтя, демонстрирующий незначительную неровность передней части радиального метафиза (кружок).
Миотендинальный разрыв бицепса на УЗИ
Двуглавая мышца плеча — это мышца, в первую очередь супинатор и во вторую очередь сгибатель локтя.
Дистальное сухожилие двуглавой мышцы представляет собой плоское сухожилие, которое образует около 7 см краниальнее локтевого сустава от центральной сухожильной перегородки медиальной и латеральной головок (рис. 1).
После образования, поверхностно по отношению к плечевой мышце, он имеет наклонный путь от медиального к латеральному направлению и направлен в глубину к месту его прикрепления к лучевому бугорку.
В то же время он поворачивается на 90º вокруг своей оси, так что его передняя поверхность обращена латерально в его дистальном сегменте.
Биомеханические исследования показали, что волокна короткой части вставляются более дистально в бугорок двуглавой мышцы и способствуют в основном сгибанию локтя, а в длинной части волокна вставляются более проксимально и помогают супинации предплечья.
Двуглавый апоневроз берет начало на уровне дистального соединения мышечно-сухожильных мышц в самой вентральной и медиальной зоне, пересекает сухожилие и соединяется с поверхностной фасцией предплечья в локтевой области.
В отличие от распространенного отрыва дистального сухожилия двуглавой мышцы плеча в лучевом бугорке, разрыв дистального сустава двуглавой мышцы плеча встречается очень редко.
64-летнего пациента мужского пола, у которого нет личной истории болезни.
11 месяцев назад у него была непрямая травма правой верхней конечности, сгибание локтя против сопротивления, пронация предплечья.
Во время травмы почувствовал щелчок, сильную функциональную импотенцию при сгибании и супинации локтя и обильные кожные экхимозы.
Лечился консервативно. На момент обращения была обнаружена деформация передней поверхности руки, изменение рельефа двуглавой мышцы плеча, с двумя выступами, соответствующими концам перелома (рис. 2).
Боли не было, но активная подвижность (разгибание при сгибании и проносупинация) была ограничена на 15 ° и 10 ° соответственно, с уменьшением силы сгибания при сопротивлении.
Это не представляло никаких трудностей при выполнении повседневных дел; (75 баллов) хорошая функциональность, оцененная по шкале Mayo Elbow Performace Score (MEPS).
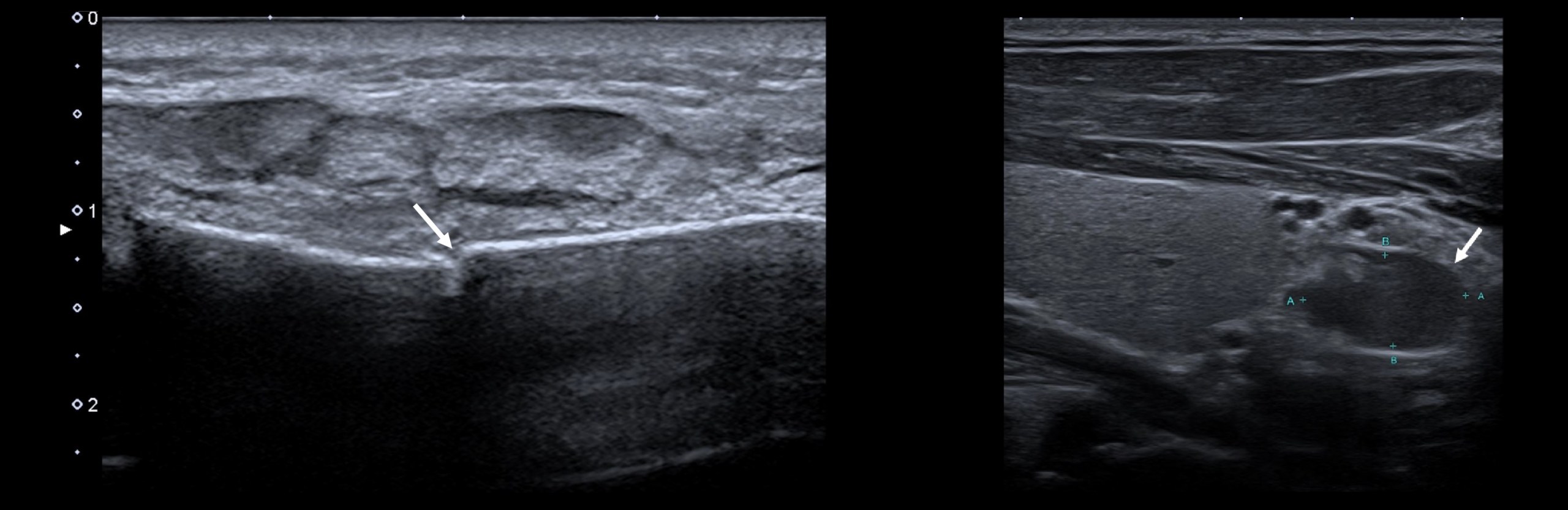
На ультразвуковом исследовании по длинной оси (рис. 3А) наблюдалось прерывание мышечного фибриллярного рисунка и ретракция центральной перегородки двуглавой мышцы.
Поверхностные сухожильные волокна и апоневроз двуглавой мышцы не повреждены.
В более поверхностном сегменте (рис. 3В) между апоневрозом двуглавой мышцы и мышечными волокнами передней плечевой мышцы, что соответствует фиброзному рубцу, наблюдалось эхогенное, неоднородное изображение неправильной морфологии.
Также можно было оценить некоторую ретракцию поверхностных и глубоких фиброзно-жировых пучков и медиальной перегородки сухожилий двуглавой мышцы.
В аксиальном или поперечном срезе дистальной трети предплечья (рис. 4A и B) наблюдалась значительная атрофия длинной (самой внешней) части. В непосредственной глубокой плоскости гиперэхогенное звездчатое убирающееся изображение соответствует фиброзному рубцу.
Мышечные травмы по косвенному механизму возникают в результате эксцентрического мышечного сокращения (концы мышцы разделяются, когда внешняя сила преодолевает сократительную силу).
Это вызывает большее напряжение в мышцах, что приводит к разрыву мышечных волокон и соединительной ткани, которая их окружает.
Как правило, они возникают в мышцах, которые проходят через один или несколько суставов.
В двуглавой мышце плечевого сустава дистальный мышечно-сухожильный разрыв происходит путем принудительного разгибания предплечья и кисти в супинации, при сгибании локтя примерно на 90 °, при нейтральном вращении плечевого сустава, сгибании и нейтральном отведении.
Разрывы мышц могут быть частичными (затрагивает только часть мышечного живота) или тотальными и затрагивают всю толщину мышцы.
В этом случае, если мышца поверхностная, можно почувствовать разрыв между разорванным втянутым концом, известный как «признак взлома».
Синяк обычно появляется через несколько часов после травмы, поскольку кровь рассекает ткани с тенденцией к дистальной миграции.
При хронических слезах может возникать умеренная боль, втягивание и мышечная деформация, как у нашего пациента (рис. 2).
Втянутые части мышц также могут имитировать массу мягких тканей.
При пальпации выявляется местное уплотнение, соответствующее фиброзному рубцу.
После разрыва соединительной перегородки в мышце сначала возникает кровотечение, которое заполняет промежуток между концами мышц, затем разрастание воспалительных клеток и, наконец, фиброзный ответ (4).
В случае полного разрыва втянутые концы мышц оказываются внутри полости, вызывая ультразвуковое изображение, называемое признаком «колокольчика».
Компонент крови проходит разные стадии: вначале экстравазированная кровь представляет собой плотную совокупность гипоэхогенного преобладания, затем она начинает организовываться, а затем начинает образовываться кровь уровень жидкости может появиться.
Через несколько дней он становится однородным (скопление с меньшей плотностью, более гипоэхогенным и с усилением заднего звука), которое постепенно реабсорбируется.
Примерно через 48-72 часа, когда сбор становится безэховым, можно определить его действительный размер.
Если наблюдается разрыв фасции, характерным признаком ультразвукового исследования является наличие жидкости в эпимизии, окружающей окружность мышцы.
В то же время полость начинает постепенно заполняться с периферии за счет формирования грануляционной ткани (сливающиеся эхогенные очаги с акустическим затенением и затуханием) до полного завершения.
Процесс восстановления мышц длится от 3 до 16 недель в зависимости от расположения и размера поражения.
Эта грануляционная ткань иногда бывает очень плотной, вызывая фиброзный рубец, который изменяет сократительную функцию и подвижность мышцы.
В результате получается мышца меньшего объема с эхографическими признаками сокращения мышечно-сухожильных мышц, как в данном случае длинной части двуглавой мышцы.
Фиброзный рубец неэластичен и механически менее способен выполнять функции нормального мышечного волокна, что предрасполагает к новой патологии.
Таким образом, по словам Ярвинена, для минимизации инвалидности и улучшения полного функционального восстановления после травм скелетных мышц консервативное лечение включает: компрессию для ограничения кровотечения, локальное повышение и охлаждение, нестероидные противовоспалительные препараты (НПВП) и физиотерапию.
При разрыве мышечно-сухожильного дистального перехода двуглавой мышцы ушивание мышц затруднено и имеет осложнения.
По этой причине при травмах такого типа не рекомендуется хирургическое вмешательство и рекомендуется направленное реабилитационное лечение.
Полный апоневроз двуглавой мышцы ограничивает проксимальную мышечно-сухожильную ретракцию, увеличивая шансы на хорошее функциональное восстановление, как это произошло у нашего пациента.
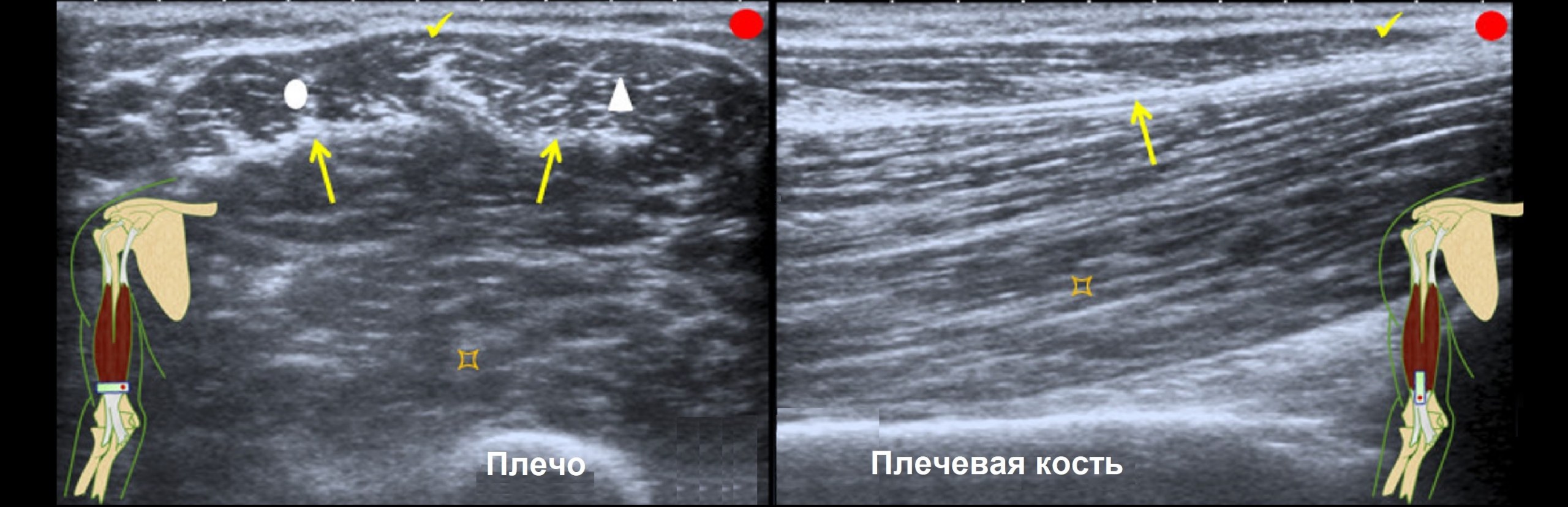
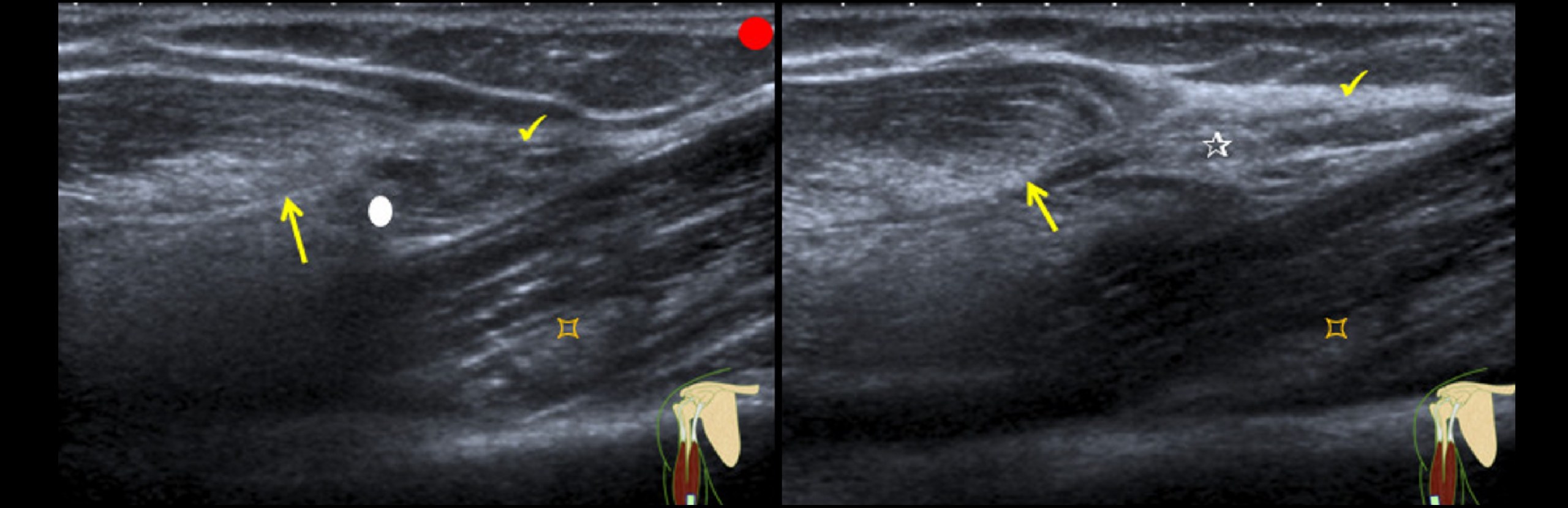
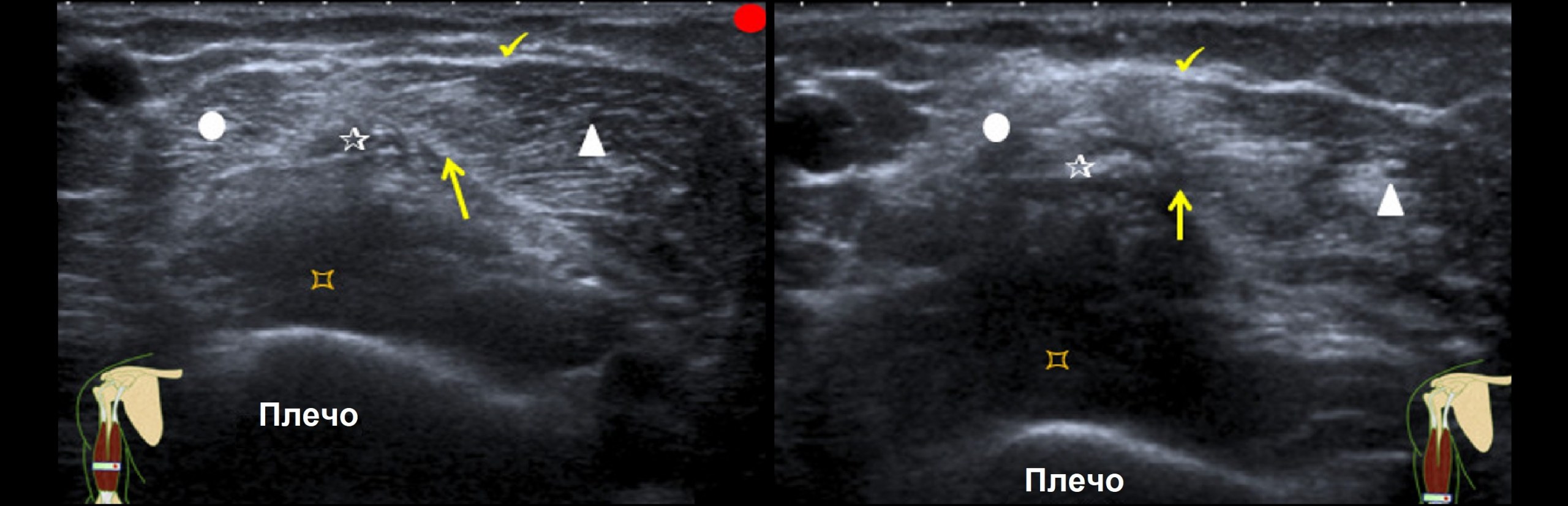
Рис. Над дистальной частью двуглавой мышцы плеча. Осевое сечение: Длинная голова (белый кружок). Голова короткая (белый треугольник). Центральная сухожильная перегородка (стрелка). Двуглавый апоневроз (клещевой). Передняя плечевая мышца (заостренный квадрат). Продольное сечение: Двуглавый апоневроз (клещевой). Центральная перегородка сухожилия двуглавой мышцы плеча (стрелка). Передняя плечевая мышца (заостренный квадрат). Рис. 2: Клиническое изображение изменения формы двуглавой мышцы плеча с двумя выступами (стрелка), соответствующими концам разрыва. Рисунок 3: Над самой дистальной частью двуглавой мышцы плеча. Внутренний продольный разрез. (A) Разрыв дистальных волокон двуглавой мышцы (белый кружок). Втягивание центральной сухожильной перегородки (стрелка). Сохранение волокон, соответствующих апоневрозу двуглавой мышцы (клещ). Передняя плечевая мышца (заостренный квадрат). Внешний продольный разрез. Фиброзный рубец (звезда). Втягивание центральной сухожильной перегородки (стрелка). Передняя плечевая мышца (заостренный квадрат). Рисунок 4: Над самой дистальной частью двуглавой мышцы плеча. Осевое падение. Длинная головка мышцы bíceps brachii (белый кружок). Фиброзный рубец (звезда). Втягивание центральной сухожильной перегородки (стрелка). Передняя плечевая мышца (заостренный квадрат). Апоневроз двуглавой мышцы (клещ). В наиболее дистальном осевом сечении. Фиброзный рубец (звезда). Дистальное мышечно-сухожильное соединение обеих мышечных частей (короткой (белый кружок) и длинной (белый треугольник)).
Не забывайте метастазы в мышцы на УЗИ
В 2016 году женщина среднего возраста обратилась с жалобами на боли в спине, образование в правом бедре, боль в ноге и фиксированную деформацию сгибания колена. Первоначальное УЗИ и последующая МРТ продемонстрировали двусторонние образования бедра, которые при биопсии показали, что это злокачественное новообразование высокой степени с эпителиальными / саркоматозными элементами, окрашенными положительно на bHCG и AFP, но отрицательными на маркеры гладких мышц, меланомы и лимфомы. Последующая ПЭТ-КТ показала дальнейшие поражения проксимального отдела бедра и передней верхней подвздошной ости, а также образование заднего средостения на 5 см. Общие результаты соответствовали метастатической герминогенной опухоли с метастазами в мягких тканях правого и левого бедра. Пациенту была проведена терапевтическая лучевая терапия с последующей химиотерапией, и первоначально считалось, что у него хороший ответ без какого-либо измеримого заболевания, кроме новообразования средостения. Затем она повторно обратилась в 2018 году для ультразвуковой допплерографии ноги из-за «боли в икроножной мышце» и возможности тромбоза глубоких вен (ТГВ). К сожалению, результаты УЗИ продемонстрировали образование в месте болезненности, и впоследствии была сделана биопсия.
УЗИ 2016 (рисунок 1) Было обнаружено аномальное образование мягких тканей в дистальном отделе задней поверхности бедра, связанное с двуглавой мышцей бедра. МРТ 2016 (рисунок 2) Эллиптическая масса, похожая на очаг поражения размером 7,2 x 2,7 см на Т1-взвешенном изображении, которая была такой же интенсивной, как и нормальные мышцы, но демонстрирует очаговое периферическое усиление после инъекции гадолиния. Масса находилась в пределах короткой головки двуглавой мышцы бедра. Еще одно аналогичное поражение меньшего размера было отмечено в пределах левого бедра, размером 2,9 см, лежащее в плоскости жира между задними мышцами бедра. ПЭТ / КТ, сентябрь 2016 г. (Рисунок 3) Кислотные поражения ФДГ, наблюдаемые на бедрах и в заднем средостении МРТ 2017 — после химиотерапии (Рисунок 4) Оба мышечных поражения значительно уменьшились в размерах. Недавнее ультразвуковое исследование 2018 г. (Рисунок 5) В левой икроножной мышце в месте болезненности образовалось неравномерное образование. Он был умеренно сосудистым, и впоследствии была проведена биопсия, чтобы выявить новый метастатический отложение, похожее на предыдущие поражения, и, следовательно, прогрессирование заболевания.
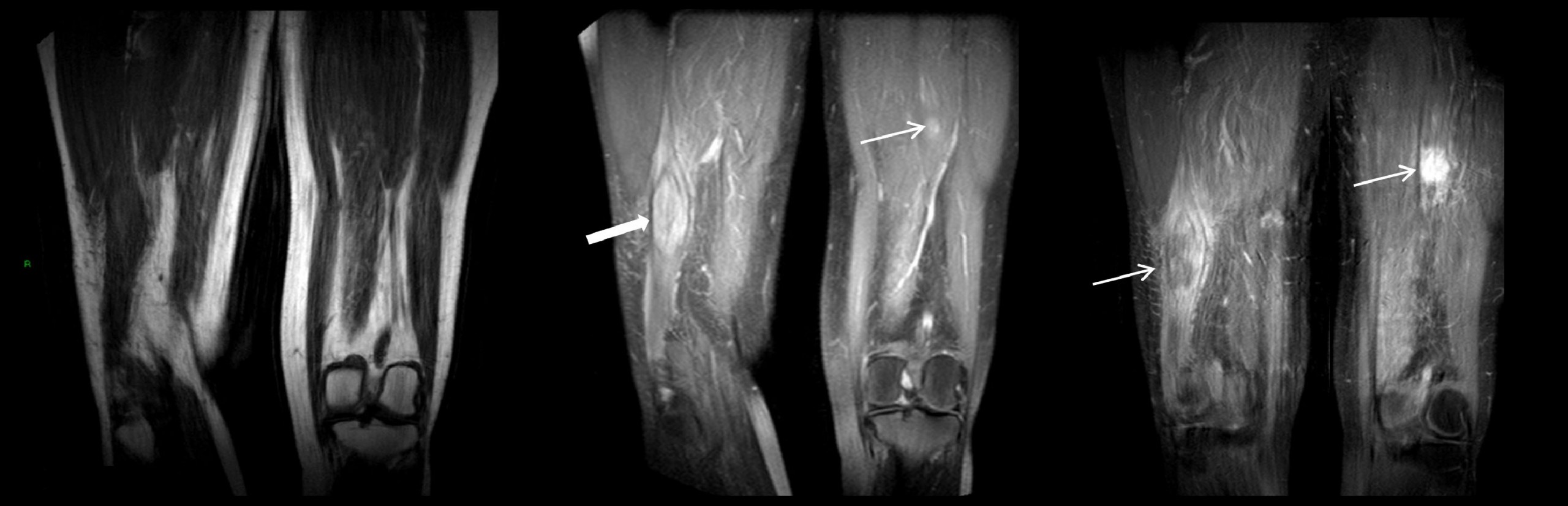
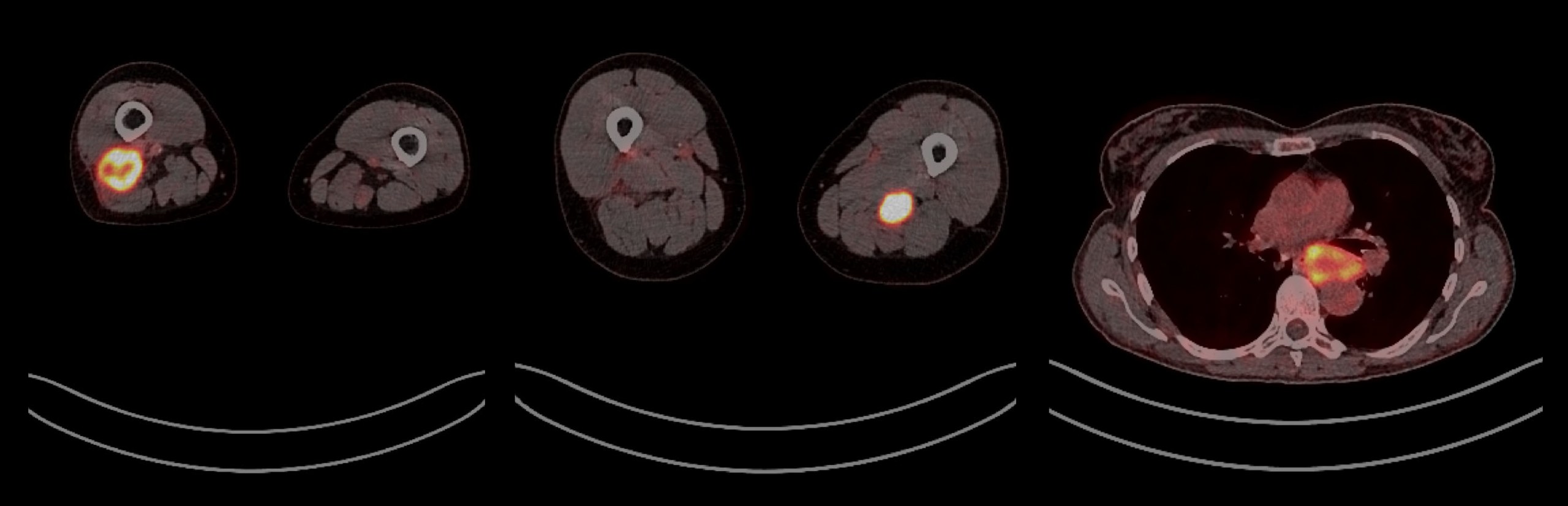
Внутримышечные метастатические отложения из предыдущей опухоли средостенных зародышевых клеток.
Опухоли зародышевых клеток средостения — это опухоли, которые возникают из половых клеток, оставшихся в средостении во время эмбриогенеза.
Они редки; составляют около 5-10% опухолей средостения и чаще всего встречаются у молодых людей, около 80% — у мужчин.
AFP и BHCG часто экспрессируются в этих опухолях, а гистологические характеристики очень похожи на опухоли половых клеток гонад. Экспрессия опухолевых маркеров определяет характеристики этих опухолей — семиномы, тератомы (зрелые и незрелые) и несеминоматозные опухоли зародышевых клеток (NSGCT), причем прогноз NSGCT связан с наихудшим исходом.
В частности, первичное средостение классифицируется как дополнительный индикатор плохого прогноза по международной консенсусной классификации зародышевых клеток.
Для NSGCT обычной терапевтической стратегией является химиотерапия с последующей операцией по удалению остаточной опухоли средостения. Метастатическое распространение от NSGCT наблюдается в легкие примерно у 10% пациентов с заболеванием средостения, следующими по частоте местами являются печень и ЦНС.
В ряде сообщений о клинических случаях описаны мышечные метастазы из тестикулярных GCT, однако в литературе очень мало описаний мышечных метастазов из средостенных NSGCT при первичном обращении.
Несеминоматозные опухоли зародышевых клеток средостения обычно лечат химиотерапией (EP и POMB / ACE), и вылеченные поражения рассматриваются для хирургической резекции, если они не рассасываются полностью.
В этих случаях также может быть рассмотрена лучевая терапия, и, к сожалению, в нашем случае прогрессирующего заболевания, вызванного множественными процедурами и резекциями, пациенту была начата иммунотерапия.
Несеминоматозные половые опухоли встречаются редко и связаны с плохим прогнозом.
Распространенными местами распространения из первичных средостения являются легкие, печень и ЦНС.
В литературе очень мало информации, описывающей их метастатическое распространение в мышцы, однако это следует учитывать, когда Пациент с известным NSGCT представляет боль в мышцах / конечностях.
Гиперпаратиреоз
28-летний регистратор радиологии испытал внезапную боль в груди во время выполнения упражнений на трицепс в отпуске. После острой травмы центральная боль в груди была постоянной и усиливалась от дыхания и кашля. В течение 6 месяцев до травмы он испытывал чрезмерную усталость, полидипсию и полиурию. В анамнезе была только легкая форма астмы. При осмотре: ощутимая болезненность при пальпации грудины, чуть ниже уровня грудино-губного сустава. В крови было выявлено повышенное содержание кальция на уровне 2,77 ммоль / л (2,2–2,6 ммоль / л) и несоответствующее повышение уровня паратиреоидного гормона на уровне 11,7 пмоль / л (1,6–7,2 пмоль / л). Уровень витамина D был нормальным и составлял 82,7 нмоль / л (70-150 нмоль / л). HbA1c составлял 33 ммоль / моль, и биохимический анализ дополнительных вторичных причин остеопороза был отрицательным.
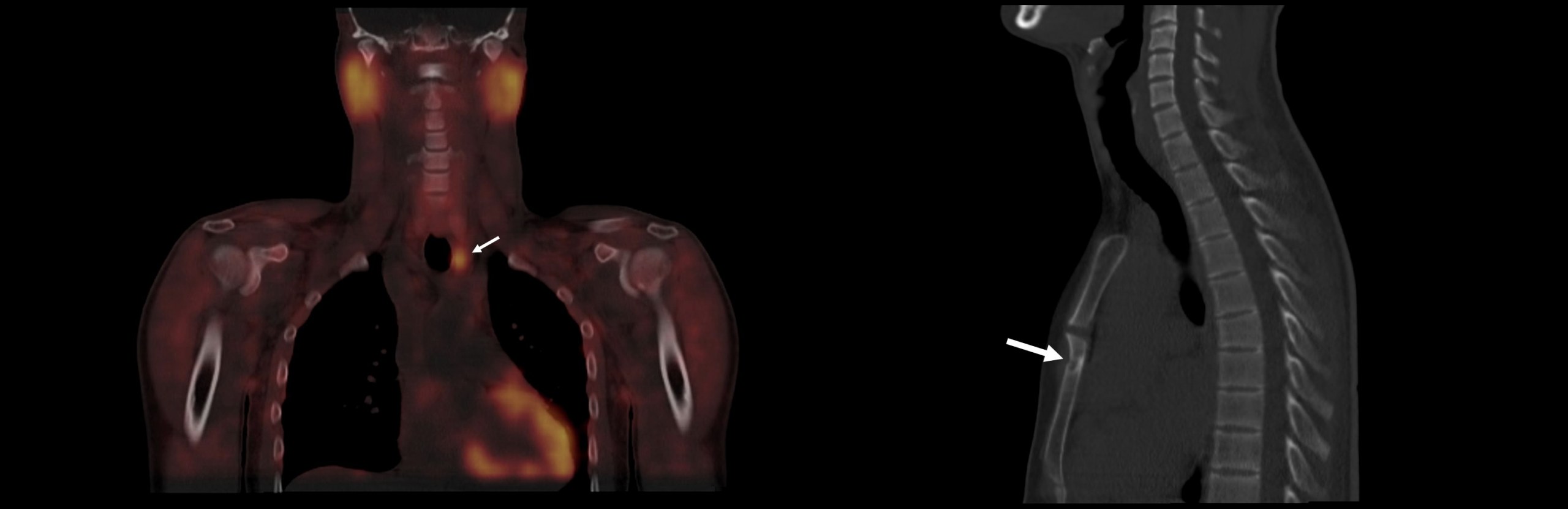
Ультразвуковое исследование грудной клетки, проведенное с помощью высокочастотного зонда Toshiba Aplio 500, показало острый линейный перелом передней коры грудины чуть ниже уровня грудино-губчатого сустава (РИСУНОК 1). Нижележащий третий реберный хрящ без особенностей. Денситометрическое сканирование кости DEXA показало остеопороз тел L2-L4 позвонков с T-оценкой и Z-оценкой, равной -2,9 (РИСУНОК 2). Плотность костной ткани двусторонних бедренных костей была нормальной (Т-балл -0,9). Для выяснения причины несоответствующего уровня паратиреоидного гормона было организовано дополнительное сканирование шеи. Ультразвуковое исследование шеи выявило четко выраженный гипоэхогенный узелок, расположенный чуть ниже нижнего полюса левой доли щитовидной железы, размером 14x8x5 мм (РИСУНОК 3). Затем пациенту была сделана ОФЭКТ-КТ шеи и грудной клетки, чтобы гарантировать совместную локализацию при двух модальностях визуализации. Было введено 739 МБк технеция 99m, и измерения были получены через 10, 90 и 180 минут после инъекции индикатора. Анализ данных SPECT продемонстрировал четко очерченную область сохраняющейся активности, расположенную в нижнем полюсе левой доли щитовидной железы, что хорошо коррелировало с результатами ультразвукового сканирования (РИСУНОК 4). Общий вид соответствовал аденоме паращитовидной железы, расположенной в нижнем полюсе левой доли щитовидной железы. Компонент КТ исследования также показал дополнительный вид перелома (РИСУНОК 5).
Острый перелом грудины, вторичный по отношению к первичному гиперпаратиреозу, возникшему в результате аденомы паращитовидной железы.
Переломы грудины чаще всего связаны с тупой травмой передней части грудной клетки и широко описаны в медицинской литературе. Сообщается о переломах грудной недостаточности у пациентов с остеопорозом, хотя они чаще встречаются у пожилых пациентов. Переломы недостаточности возникают, когда нормальные механические нагрузки неоднократно прикладываются к аномальной кости, чаще всего вторично по отношению к остеопорозу. Во время упражнений на грудную стенку напряжение верхней части тела передается на грудину через грудные мышцы, реберные хрящи и ключицы, что означает, что повторение таких упражнений может привести к травме грудины, когда нижележащая кость находится в аномальном состоянии. Подобные случаи ранее были зарегистрированы у военнослужащих, которые выполняли повторяющиеся отжимания на трицепс во время вводной тренировки. Переломы грудины сложно диагностировать клинически, поскольку их часто принимают за растяжение мышц или заболевания грудино-ключичного сустава. В экстренной ситуации переломы грудины были исследованы как возможные острые коронарные синдромы с учетом дифференциального диагноза при наличии боли в груди при выполнении упражнений. Первичный гиперпаратиреоз характеризуется неадекватно повышенным уровнем паратиреоидного гормона (ПТГ). Обычно это вызвано единственной доброкачественной аденомой паращитовидных желез в 80% случаев, но также может быть вторичным по отношению к мультижелезистым аденомам, таким как множественная эндокринная неоплазия типа 1, гиперплазия паращитовидных желез или, в редких случаях, карцинома паращитовидных желез. При визуализации аденома околощитовидной железы обычно рассматривается как четко выраженный гомогенный, гипоэхогенный и гиперваскулярный узел, который может содержать или не содержать кистозные области. Аденомы являются перитироидными более чем в 90% случаев и могут быть эктопическими по локализации в 5-10%, при этом поражаются каротидная оболочка, средостение, магистральные сосуды или граница сердца, учитывая эмбриологическое происхождение желез. УЗИ наиболее полезно для выявления аденом, расположенных близко к щитовидной железе или шейной части вилочковой железы. Сктинтиграфия 99mTc-сестамиби может использоваться либо для подтверждения местоположения аденомы, визуализированной при УЗИ, либо для определения эктопических аденом. Это исследование ядерной медицины основано на предпочтительном поглощении сестамиби клетками аденомы паращитовидной железы, богатыми митохондриями. Клиническая перспектива: Атравматические переломы с малой ударной нагрузкой требуют дальнейшего клинического обзора и исследования, поскольку они могут быть первым проявлением последствий вторичных причин снижения минеральной плотности костной ткани, требующих лечения. Это особенно характерно для молодых людей. Планирование терапии: Для пациентов с идентифицированной одиночной аденомой паращитовидной железы и осложнениями со стороны органов-мишеней, такими как остеопороз и / или камни в почках, лечение проводится с помощью малоинвазивной паратиреоидэктомии одной пораженной железы. Это особенно характерно для молодых пациентов. Часто бывает полезным внутриоперационное измерение ПТГ. Исход: Целью паратиреоидэктомии пораженной железы является полное излечение, которое определяется как восстановление нормального гомеостаза кальция на протяжении не менее 6 месяцев. У пациентов со спорадическим первичным гиперпаратиреозом полное излечение достигается у 95% пациентов после операции. Прогноз: Минеральная плотность костной ткани значительно улучшается после паратиреоидэктомии и нормализации кальциевого гомеостаза. Повторную оценку денситометрии костей целесообразно повторить через 18 месяцев после операции.
Ганглиома на УЗИ
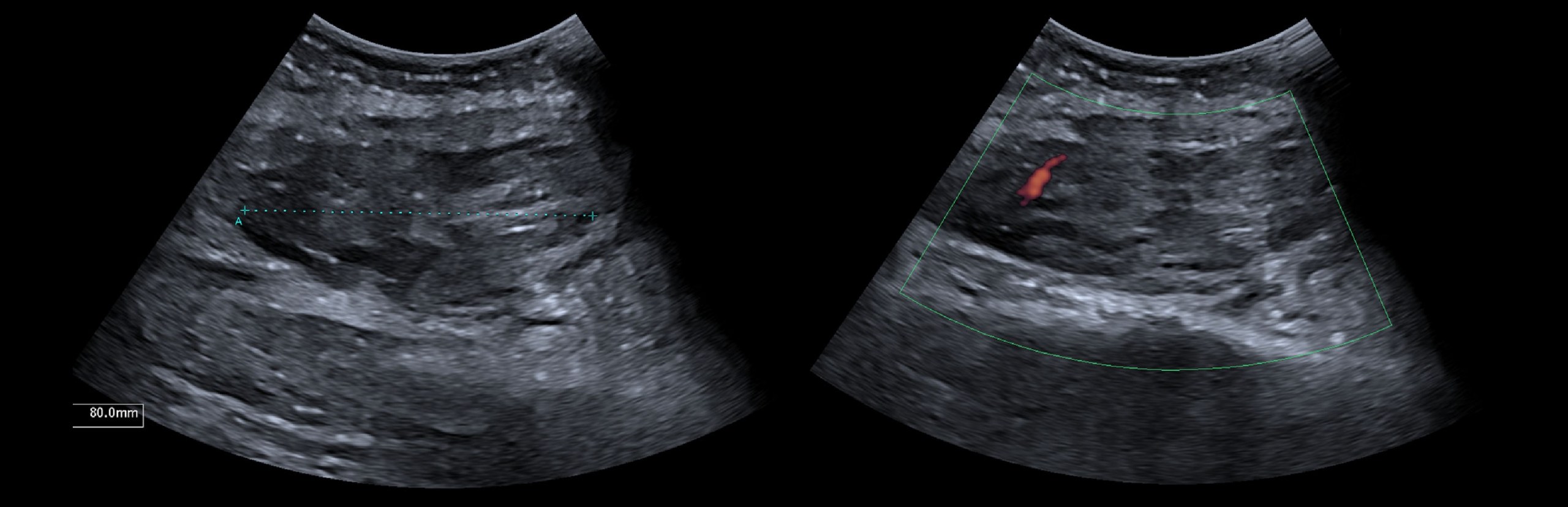
Пациент представил опухоль на тыльной стороне левого среднего пальца. Первоначально у него была рентгенограмма среднего и указательного пальцев левой руки, которая была нормальной. Было проведено ультразвуковое исследование среднего пальца левой руки, чтобы выяснить природу этой сохраняющейся шишки. Пальпируемый узелок вдоль лучевой поверхности рядом с PIPJ левого среднего пальца соответствовал подкожному поражению овальной формы, которое содержало внутренние эхо-сигналы и при первом осмотре выглядело твердым. Однако при включении цветного допплера было четкое движение внутренних эхосигналов внутри этого поражения, что свидетельствует о том, что оно было кистозным с белковым материалом, а не твердым. Это существенно изменило дифференциальный диагноз. Кроме того, не было определенной связи с PIPJ, но, похоже, он упирался в оболочку сухожилия. Внешний вид, особенно результаты Доплера, подтвердили, что это была киста ганглия с белковым материалом. Ультразвук обычно является первым методом выбора для оценки поверхностного пальпируемого образования и позволяет легко отличить твердые образования от кистозных с хорошей точностью. Однако бывают случаи, когда поражение может выглядеть твердым, и использование других режимов ультразвука может помочь в постановке правильного диагноза. Ганглионарная киста на УЗИ обычно выглядит как четко выраженное анэхогенное или гипоэхогенное поражение, заполненное жидкостью, яйцевидной или неправильной формы и несжимаемой ножкой, простирающейся к суставу. Ганглиозные кисты с толстым белковым материалом, однако, могут имитировать появление твердых образований на ультразвуке и ошибочно приниматься за опухоли. В этом случае допплерография имела решающее значение для диагностики, когда на первый взгляд поражение кажется твердым в режиме B. Тем не менее, акустический струйный эффект цветного / энергетического допплера подтвердил кистозную природу этого поражения, которое не может быть вызвано твердыми поражениями. Акустический поток — это использование метода Доплера, при котором поглощение акустических колебаний большой амплитуды приводит к непрерывному потоку жидкости. Это объясняет, почему мы можем наблюдать движение белкового материала внутри ганглиозной кисты (рис. 2). Это простое, но очень эффективное применение допплера может помочь избежать дальнейшей МРТ или инвазивной биопсии.
Эффект Доплера акустического потока был чрезвычайно полезен для подтверждения кистозной природы этого поражения, которое при первом осмотре выглядело твердым. Это значительно изменило диагноз и дальнейшее лечение пациента.
Пациента успокоили и выписали домой с условием, что если поражение разрастется, вызовет боль или заразится, следует обратиться за медицинской помощью.
Ганглии — это доброкачественные кистозные образования, наполненные муцином, связанные с суставами или влагалищами сухожилий. Пациенты обращаются с пальпируемыми шишками или болью, чаще всего возникающей в запястье или руке. Известно, что ганглиозные кисты разрешаются без лечения; однако может быть показана аспирация или хирургическое удаление, если ганглий вызывает боль, жесткость или сдавление нерва.
